Акрально-лентигинозная меланома.
Обновлено: 24.04.2024
Самый большой процент заболеваемости меланомой — в странах с повышенной солнечной активностью и белокожим населением. К таким странам относится и Израиль, поэтому опыт израильских врачей в диагностике и лечении этого тяжелого заболевания так значим — самые современные методы исследования, диагностики, классификации и методов лечения основаны именно на нем
Кожная меланома
Наиболее распространенный вид — пораженные меланомой кожные покровы, поэтому так часто встречается ошибочное мнение, будто это заболевание именно кожи. Различают четыре формы кожной меланомы.
Поверхностно распространяющаяся Около 75% случаев заболевания в целом — это поверхностно распространяющаяся меланома, которая получила свое название из-за горизонтального разрастания. Изначально она выглядит как чуть выпуклое пятно с неровными краями, которое может иметь разный цвет — от бледно-коричневого до почти черного. Стадия радиального роста при прогрессировании онкологического процесса переходит в инвазивную — происходит опухолевая инфильтрация подлежащих тканей, злокачественное образование начитает расти вертикально. Узловая От 15 до 20% случаев заболевания — это узловая меланома. Такая форма заболевания более агрессивна, чем поверхностно распространяемая, и развивается намного быстрее. Нодулярные (узловые) опухоли изначально имеют вид темно-синей или черной плотной бляшки, чуть выступающей над поверхностью кожи. Опухоль может возникнуть на чистой коже, на фоне родинки или пигментного пятна, на уже имеющейся поверхностной меланоме. Она интенсивно увеличивается в размере и растет вглубь, вертикально. Лентиго Около 5% всех случаев меланомы началось с появления лентиго — небольшого плоского светло-коричневого пятна на коже, напоминающего крупную веснушку. Злокачественное лентиго — образование на поверхностных слоях кожи, чаще всего обнаруживается у лиц пожилого возраста — после 55 лет. Акральная Не более 2–4% случаев заболевания у светлокожих пациентов и около 60% у темнокожих — акролентигинозная меланома. Это опухоль в виде темного пятна с неровными, волнистыми краями на ступнях, ладонях, под ногтями. Пятно увеличивается в размерах радиально, опухоль распространяется в верхних слоях дермы.
Прогрессию кожной меланомы определяют согласно концепции горизонтального и вертикального роста. Радиальный, или горизонтальный рост — распространение опухоли в толще эпидермиса, часто бывает лишь первой фазой заболевания, которая может длиться годами без каких-либо признаков метастазирования или глубокой инвазии. Когда наступает вторая фаза, меланома начинает расти вертикально — злокачественное образование распространяется не только в ретикулярном слое дермы, но и в подкожной клетчатке. Но только половина из четырех форм кожной меланомы имеют две фазы развития — поверхностно распространяющаяся и злокачественное лентиго. Узловая меланома изначально растет вертикально, а акральная прогрессирует только горизонтально.
Узловая (Нодулярная) меланома
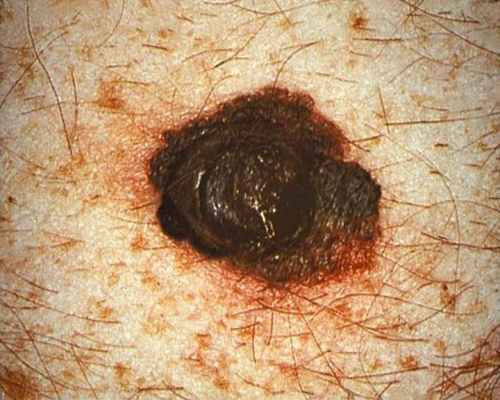
На этой картинке показан общий вид пигментированного кожного образования, которое было определено как нодулярная (узловая) меланома. Обратите внимание на темный красно- коричневый цвет этого образования и на его узловатую текстуру, выступающую над поверхностью кожи! Кроме того, здесь имеются аморфные границы неправильной формы. Все указанные признаки являются подозрительными.
Общие и гистопатологические характеристики нодулярной меланомы
- Отсутствие заметного вертикального роста
- Чаще всего проявляется в возрасте старше 50 лет.
- Нодулярные меланомы составляют 15-30% от общего числа меланоматозных поражений.
- В большинстве случаев они располагаются на теле пациента, реже на голове, шее и прочих участках.
- У мужчин нодулярные меланомы наблюдаются в 2 раза чаще, чем у женщин.
- Внешне эти образования выглядят как синие, черные или (чаще всего) красные узелки, которые растут довольно быстро.
- Часто эти узловые структуры изъязвлены.
- В отдельных случаях эти образования не содержат меланина.
- Как правило, отсутствует распространение пигмента в окружающие участки кожи.
Акральная лентигинозная меланома стоп
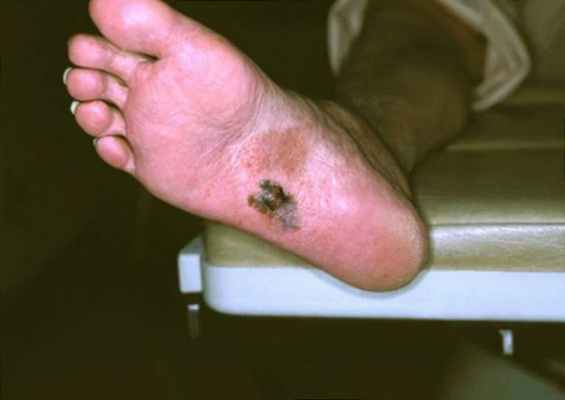
Здесь приведено изображение подошвенной части левой стопы пациента, включая пораженный участок кожи, который впоследствии был диагностирован как акральная лентигинозная меланома (acral lentiginous melanoma, ALM). Обратите внимание на неоднородность этого пигментного пятна и тенденцию к образованию узелков, а также тот факт, что оно находится на подошве – все эти характеристики должны вызвать подозрения относительно природы этого образования.
Акральная лентигинозная меланома пальцев

На данном снимке тыльной стороны пальцев левой руки пациента видны пигментные поражения ногтевой пластины большого и среднего пальцев – известные как знаки Хатчинсона. Позднее эти поражения также были диагностированы как акральная лентигинозная меланома ( ALM). Подобные характеристики должны вызвать подозрения относительно природы этого образования.
Типичные признаки ALM
- ALM наиболее часто встречается в возрасте от 60 до 70 лет;
- эта патология проявляется, в основном, на стопах и пальцах ног, в меньшей степени – на руках; кроме того, встречаются поражения слизистых оболочек;
- ALM составляет 5 — 10% всех злокачественных меланом в мировой популяции, однако среди чернокожих пациентов доля ALM доходит до70%, а среди азиатов – до 45% всех злокачественных меланом;
- ALM начинается как пятно неоднородной структуры, которое затем превращается в бляшку и, наконец, в узелок (nodule);
- меланомы, локализованные под ногтем (1 — 3% всех злокачественных меланом); как правило, являются ALM; при подозрении на подногтевую ALM важным диагностическим признаком является симптом Хатчинсона (Hutchinson’s sign), т.е. коричневое обесцвечивание кутикулы ногтя;
- одним из ранних признаков ALM могут быть коричневые прожилки (Melanonychia striata) в ногтевом ложе;
- во многих случаях ранняя диагностика ALM затруднена.
Акральная лентигинозная меланома рук
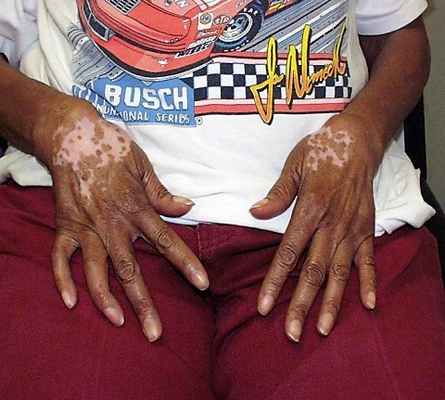
На фотографии — дорсальная поверхность рук пациента с диагнозом акрально-лентигинозной меланомы (АЛМ). Видно, что на коже обеих рук и запястий имеютсядепигментированные участки. На характер заболевания в первую очередь указываютлокализация пятен и их неравномерная окраска.
Что еще нужно знать об акрально-лентигинозной меланоме рук?
- АЛМ наиболее часто встречается у пациентов 60-70 лет.
- Очаги поражения чаще выявляются на стопах и пальцах ног, реже — на руках или слизистых оболочках.
- На акрально-лентигинозную меланому приходится 5-10% от всех случаев меланом, нопримерно 70% — от всех случаев заболевания у негров и 45% — от всех случаев заболевания у азиатов.
- На первичных этапах АЛМ выглядит как плоское пятно, затем формирует бляшку и, наконец, узелок.
- Подногтевые меланомы (subungual melanomas), составляющие 1-3% от всех случаевмеланом, обычно являются акрально-лентигинозными. Подтверждением диагноза утаких пациентов служит признак Хатчинсона (т. е. коричневое окрашивание кутикулы).
- Продольная меланонихия (melanonchia striata, или коричневые полосы на ногтевомложе) может быть первым признаком акрально-лентигинозной меланомы.
- Первичные признаки заболевания зачастую упускаются.
Поверхностно-распространяющаяся меланома (SSMM)
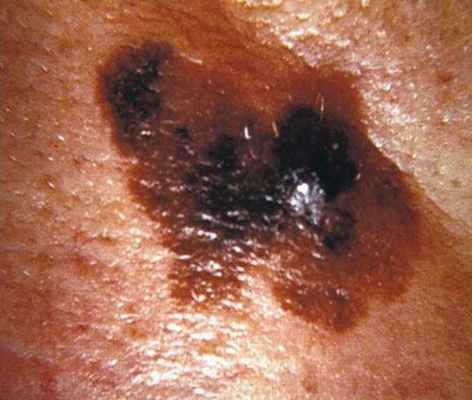
На этой фотографии представлено кожное пигментированное образование, которое было диагностировано как поверхностно-распространяющаяся меланома (SSMM). Обратите внимание на бугристую поверхность, неровные края и неравномерную окраску пятна — все это признаки, которые должны вызвать подозрения по поводу характера заболевания.
Что нужно знать об SSMM?
- На долю поверхностно-распространяющихся меланом приходится 60-70% всех случаев заболевания.
- Опухоль может возникать на любом участке тела, однако у мужчин чаще диагностируется на туловище, у женщин — на ногах.
- Заболеванию подвержены в основном люди от 30 до 50 лет.
- SSMM характеризуются продолжительным радиальным ростом.
- Отличительный гистологический признак SSMM — зернистая пигментация. Атипичные меланоциты — крупные, с обильной цитоплазмой, обнаруживаются во всех слоях эпидермиса.
- В верхних участках дермы обычно выражен солнечный эластоз (дегенерация эластичных и коллагеновых волокон, вследствие которой кожа обретает обвисший, морщинистый вид).
- Коричнево-черные макулы, из которых состоит образование, в конечном итоге трансформируются в узелки.
- Примерно треть поверхностно-распространяющихся меланом развиваются из ранее существовавших невусов (родинок).
- Основное лечение — хирургическое. При наличии метастазов проводится химио- или лучевая терапия.
- Прогноз зависит от стадии заболевания. Средний уровень смертности от SSMM составляет 30%.
Меланома глаза
Третий вид меланомы встречается реже остальных, но он наиболее злокачественный и быстро прогрессирующий. Опухоль развивается на сосудистой оболочке глаза, она может быть плоскостной или узелковой. Сопровождается резкой потерей зрения, ощущением дискомфорта в области глаза, может наблюдаться кровотечение на пораженном участке.
Злокачественная меланома глаза LMM
На этой фотографии видно поражение кожи вокруг правого глаза пациента, которому был поставлен диагноз меланома типа злокачественного лентиго (LMM). Область поражения обведена пурпурным маркером — таким образом врач перед операцией обозначил ткани, которые подлежат удалению. Обращают на себя внимание неровные края, неравномерная окраска и большой диаметр пятна. До подтверждения диагноза эти характеристика должны вызвать подозрения по поводу характера заболевания.
Что нужно знать об LMM?
- Злокачественное лентиго представляет собой форму меланомы in-situ.
- LMM составляет примерно 10-15% все случаев злокачественных меланом.
- Данный тип меланом чаще всего развивается после 70 лет.
- Наиболее часто LMM поражает открытые участки тела, особенно лицо.
- Лентиго-меланома отличается продолжительной фазой радиального роста (т. е. долгое время распространяется по поверхности и только потом вглубь кожи).
- Область поражения состоит их коричнево-черных неправильной формы макул, которые без лечения трансформируются в узелки.
- Злокачественные лентиго лечатся так же, как и обычные меланомы (операция плюс химио- или лучевая терапия при наличии метастазов).
- Прогноз зависит от стадии онкологического процесса. В фазе радиального роста выживаемость пациентов составляет 100%, в фазе вертикального (распространение вглубь кожи) — 15-20%
Меланома слизистой
Второй вид меланомы — не более 1% всех случаев заболевания. Это опухоль на слизистой оболочке полостных органов — в полости рта и носа, во влагалище и мочевом тракте, в пищеводе и прямой кишке. Встречается одинаково часто среди мужчин и женщин, преимущественно у лиц пожилого возраста.
Злокачественная меланома губы LMM

Здесь показано кожное патологическое образование в средней части верхней губы пациента. Согласно гистологическому диагнозу, это злокачественная меланома, вариант lentigo maligna (LMM). Обратите внимание на крайне неравномерную пограничную линию и неоднородную окраску этой опухоли. Даже по предварительной оценке такие признаки должны вызывать подозрение.
Общие и гистопатологические характеристики злокачественной меланомы губы LMM
- lentigo maligna представляет собой меланому in-situ;
- LMM составляет около 10-15% от всех диагностированных меланом;
- эта форма меланомы проявляется чаще всего в возрасте старше 60 лет;
- LMM развивается на открытых солнцу участках тела, особенно, на лице;
- данный вид меланомы характеризуется наиболее продолжительной фазой радиального роста;
- типичным для LMM является черно-коричневое пятно неправильной формы, которое (при отсутствии лечения) превращается в узел.
Стадии развития меланомы
Фазы развития меланомы служат основой для прогнозирования заболевания: рост опухоли вертикально часто сопровождается метастазированием, да и классификация стадий развития заболеваний основывается на этом.
0 стадия Insitu Ι стадия Злокачественная опухоль находится в границах первичного очага, иногда имеет изъязвленную поверхность, толщина бляшки не больше 2 мм. ΙΙ стадия Злокачественная опухоль все так же в границах первичного очага и региональные лимфоузлы в неизмененном состоянии, но толщина бляшки уже от 2 до 4 мм, и на поверхности есть изъязвления. ΙΙΙ стадия В онкологический процесс вовлекаются лимфоузлы. ΙV стадия Появились метастазы, поражены жизненно важные органы.
Меланома на коже может выглядеть обычным пятнышком, сигнал тревоги — изменения. Образование, кажущееся невзрачным пигментным пятном, начинает увеличиваться, меняет очертания, цвет, — все это повод немедленно обратиться к врачу. Любые подозрительные участки кожи, которые начали менять цвет или фактуру, должен осмотреть специалист.
Акральная лентигинозная меланома
Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира. По нашим наблюдениям, акральная меланома встречается у 10,5% больных. Среди пациентов с акральной лентигинозной меланомой преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%), из них 22% составляют подногтевые меланомы. В подавляющем большинстве случаев акральная меланома развивается de novo. Обычно ошибки в диагностике меланомы имеют место именно при акральных лентигинозных меланомах. При подногтевых локализациях меланомы частота врачебных ошибок достигает 25–60%. Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, обсуждение подобных ошибок на совместных с онкологами междисциплинарных конференциях и заседаниях научно-практических обществ призваны способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
- КЛЮЧЕВЫЕ СЛОВА: меланома кожи, диагностика, области стоп, микоз, паронихия, гематома
Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира. По нашим наблюдениям, акральная меланома встречается у 10,5% больных. Среди пациентов с акральной лентигинозной меланомой преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%), из них 22% составляют подногтевые меланомы. В подавляющем большинстве случаев акральная меланома развивается de novo. Обычно ошибки в диагностике меланомы имеют место именно при акральных лентигинозных меланомах. При подногтевых локализациях меланомы частота врачебных ошибок достигает 25–60%. Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, обсуждение подобных ошибок на совместных с онкологами междисциплинарных конференциях и заседаниях научно-практических обществ призваны способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
Рис. 2. Больная В., 58 лет: акральная меланома (клиническое (А) и дерматоскопическое (Б) изображение)
Рис. 3. Больная Р., 57 лет: беспигментная меланома на фоне невуса кожи стопы (клиническое (А) и дерматоскопическое (Б) изображение)
Рис. 4. Больная В., 61 год: акральная лентигинозная меланома (клиническое (А) и дерматоскопическое (Б) изображение)
Рис. 5. Больная Ф., 62 года: подногтевая меланома (клиническое (А) и дерматоскопическое (Б) изображение)
Рис. 6. Больная Ж., 48 лет: ранняя акральная лентигинозная меланома кожи стопы, максимальный линейный размер – 4 мм, стадия IА (дерматоскопическое изображение)
В 1976 г. R.J. Reed впервые описал акральную лентигинозную меланому и отметил ее более высокую распространенность среди чернокожих [1]. Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира, даже с учетом различий дизайна сбора информации в ряде последних исследований.
В крупном американском популяционном исследовании [2] установлено, что в структуре общей онкологической заболеваемости на долю акральной меланомы приходится 2–3%, пяти- и десятилетняя выживаемость достигает 80,3 и 67,5% соответственно (для сравнения: при меланоме в целом – 91,3 и 87,5% соответственно).
В структуре заболевших на территории центральной и северо-восточной частей Бразилии с 2000 по 2010 г. доля акральной лентигинозной меланомы составляла 10,6% [3].
По данным британских исследователей [4], встречаемость акральной лентигинозной меланомы не зависит от степени инсоляции, заболевание одинаково распространено среди представителей светлокожей и темнокожей субпопуляции.
Согласно результатам китайского исследования [5], среди пациентов, обратившихся в 2006–2010 гг. в Пекинский онкологический центр по поводу меланомы, 41,8% имели акральную лентигинозную меланому.
Данные о распространенности меланомы кожи согласуются с результатами других азиатских исследований [5–7], но отличаются по эндемичным районам, в которых на долю акральной лентигинозной меланомы приходится 2–3% [8, 9].
Показатель распространенности акральной лентигинозной меланомы в Турции (13,2%) превышает аналогичные показатели в западных странах [10].
По нашим наблюдениям [11], акральная меланома встречается у 10,5% больных. Среди них преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%) (рис. 1–3), из них 22% составляют подногтевые меланомы (рис. 4), и в большинстве случаев развиваются de novo [4, 12, 13].
Чаще ошибки в диагностике меланомы имеют место именно при акральной лентигинозной меланоме, причем при подногтевых локализациях меланомы частота врачебных ошибок составляет 25–60% (рис. 4) [11, 14].
И.В. Селюжицкий и соавт. [14] в течение 15 лет наблюдали за 18 пациентами с подногтевой меланомой (2,5% всех больных меланомой кожи). Во всех случаях отмечалось поражение первого пальца кистей и стоп, последних в два раза чаще. При этом предшествующая механическая травма далеко не во всех случаях служила провоцирующим фактором развития меланомы. Сроки от появления первых симптомов заболевания до госпитализации в онкологическое лечебное учреждение составили от двух месяцев до пяти лет, чаще один-два года. До госпитализации больные, находившиеся под наблюдением дерматовенерологов и хирургов, получали лечение в амбулаторных условиях, где кроме лечения по поводу предполагаемого микоза, паронихии, вросшего ногтя, панариция, подногтевой гематомы проводилась антимикробная или антимикотическая терапия. После безуспешной консервативной терапии у 14 больных была удалена ногтевая пластинка без последующего гистологического исследования тканей ногтевого ложа. При этом у троих пациентов эта операция была выполнена в педикюрном кабинете. В большинстве случаев больные были направлены к онкологу с запущенной клинической картиной, четверо из них по поводу увеличения регионарных лимфатических узлов.
Подногтевая меланома на начальных этапах развития обычно проявляется подногтевым пятном темного цвета либо продольными полосами коричневого или темно-синего цвета. Далее по ходу полос на ногтевой пластинке появляются трещины с ее последующим разрушением вплоть до полного отторжения, быстрым ростом грануляций на ее месте, иногда грибовидной формы, синевато-черного цвета с инфильтрацией подлежащих и окружающих тканей (рис. 5). Наблюдается увеличение регионарных лимфоузлов.
Г.Т. Кудрявцева и соавт. [12] наблюдали за 13 пациентами с подногтевой меланомой. У десяти из них к началу лечения отмечалась развернутая стадия заболевания, в анамнезе – один-два ошибочных диагноза и ни одного морфологического исследования.
По мнению других авторов [15], подногтевые варианты в начальной стадии опухолевого процесса клинически выглядят как меланонихия. Согласно полученным результатам, во всех случаях подногтевой меланомы имел место частичный или полный лизис ногтевого матрикса, в 76% – экзофитные, бугристые разрастания. В каждом втором случае поражения носили амеланотический характер.
По данным Т.Н. Борисовой и Г.Т. Кудрявцевой [16], наблюдавших за 58 больными меланомой кожи акральных локализаций, период от момента ощутимого прогрессирования изменений до начала специфического лечения в среднем составил 2,5 года. Около 70% больных получали лечение, назначенное дерматологами и хирургами, по поводу различных диагнозов (панариций, мозоль, подногтевая или субэпидермальная гематома, микоз). У восьми (14%) пациентов поражение носило амеланотический характер, что еще больше затрудняло клиническую диагностику. Практически у всех больных акральная лентигинозная меланома развивалась de novo, лишь у одного пациента на протяжении более чем 20 лет имела место меланонихия.
Послеоперационное гистологическое исследование показало наличие тонкой (менее 1 мм) меланомы только в пяти (9%) случаях – стадия IА. В 14% случаев наблюдалась стадия IB (рис. 6). У 50,6% больных меланома кожи диагностирована на стадии II, у 21% – на стадии III.
Причиной ошибок в диагностике акральной лентигинозной меланомы и последующей неадекватной тактики лечения может быть сочетание акральной лентигинозной меланомы с другими заболеваниями кожи в области стоп [11, 13]. Поэтому дерматологи, сосредоточиваясь на более привычной для них патологии кожи (очаговом гиперкератозе, микозе стоп, онихомикозе, хронической гиперкератотической экземе, кератодермии), не придают значения пигментным новообразованиям.
Нередко (до 25,0% случаев) на амбулаторных этапах диагностики акральную лентигинозную меланому ошибочно принимают за пиогенную гранулему. Это доброкачественное сосудистое новообразование кожи, обычно возникающее именно на акральных участках, после травмы на клинически неизмененной коже в процессе эволюции может изменить свой типичный красновато-вишневый цвет и приобрести фиолетово-синий и даже темно-коричневый оттенок (рис. 7).
Кровоточивость новообразования, формирование на его поверхности геморрагических корок, присоединение вторичной инфекции и появление признаков воспаления объективно затрудняют визуальную дифференциальную диагностику. В отсутствие надежных дифференциально-диагностических клинических критериев единственно правильным тактическим решением врача, не владеющего методом дерматоскопии, является направление больного к дерматовенерологу для проведения дерматоскопического исследования, затем к онкологу в онкологическое учреждение, где в зависимости от конкретной клинической ситуации будет проведено дополнительное диагностическое обследование с целью верификации диагноза.
Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, их обсуждение на совместных с онкологами междисциплинарных и/или научно-практических конференциях будут способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
Акрально-лентигинозная меланома
Акрально-лентигинозная меланома является редким подтипом меланомы, который в основном развивается на ладонях, подошвах и ногтях. Чаще всего это заболевание диагностируется у людей азиатского или африканского происхождения. Из-за долгого отсутствия симптомов к моменту постановки диагноза акральная меланома уже распространяется на другие части тела и имеет неблагоприятный прогноз.
Из-за сложности и функциональной важности области развития этого типа рака (руки и ноги) хирургическое лечение затруднено. Во время или после операции обязательно проводится реконструкция тканей. Новые методы лечения лентигинозной меланомы, такие как иммунотерапия и целевые препараты, используются в рамках клинических испытаний и назначаются пациентам с раком на стадии метастазирования.
Лентиго-меланома — что это?
Этот вид меланомы характеризуется продолжительным развитием злокачественных пигментных клеток (меланоцитов) внутри кожи и начинается как расширяющееся пятно. Пятно может быть амеланотическим (непигментированным, обычно красного цвета). Как и другие плоские формы этого рака кожи, акрально-лентигинозная меланома имеет ряд особенностей:
- асимметричная форма;
- неровные границы;
- изменение цвета (чаще всего смесь коричневого и сине-серого, черного и красного цветов);
- большой диаметр пятна (более 6 мм);
- язвы и кровотечения;
- быстрый рост.
Генетические мутации, которые приводят к развитию акральной меланомы, происходят по неизвестным причинам.
Диагностика акрально-лентигинозной меланомы
Основные диагностические тесты при подозрении на акрально-лентигинозную меланому – это дерматоскопия и биопсия. С помощью дерматоскопа врач изучает пораженную область в увеличенном виде и при характерных признаках назначает биопсию.
Первоначальное подтверждение диагноза может быть сделано с помощью небольшой клиновидной биопсии. Тонкие и глубокие клинообразные срезы очень хорошо заживают на красной коже. Если раковые клетки присутствуют, выполняется вторая более полная биопсия – хирург удаляет все новообразование с узким краем здоровой кожи (1 мм). Иногда после операции требует установка кожного трансплантата из другого участка тела пациента. При лентиго-меланоме 1 стадии прогноз является оптимистичным – болезнь излечима в 99% случаев.
Лечение акрально-лентигинозной меланомы
Первоначальное лечение заключается в полном удалении лентиго-меланомы с 2-3-миллиметровым краем нормальной ткани. Дальнейшая терапия (облучение, химиотерапия) зависит главным образом от толщины поражения.
Если близлежащие лимфатические узлы увеличены из-за распространения метастазов, они должны быть полностью удалены. Чтобы сократить объем операции, используется технология «сторожевого узла». Удаляется лимфатический узел, куда в первую очередь могут попасть раковые клетки. Если вырезанная ткань оказывается абсолютно нормальной, остальные лимфоузла сохраняются.
Если меланома распространилась на другие органы, назначается иммунотерапия с использованием препаратов «Ипилимумаб», «Пембролизумаб» и «Ниволумаб» и ингибиторы BRAF, такие как «Вемурафениб» и «Дабрафениб».
Меланома
Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения в дерму. При распространенных метастазах прогноз неблагоприятен. Диагноз ставится на основании данных биопсии. Широкое хирургическое иссечение является правилом при удалении операбельных опухолей. Метастатическая болезнь требует проведения системной химиотерапии, но плохо поддается лечению.
Меланомы возникают преимущественно на коже, но также могут развиваться и на слизистых оболочках полости рта, области гениталий и ректальной области и конъюнктиве. Меланомы могут также развиваться в сосудистой оболочке глаза, лептоменинксе (мягкой или паутинной оболочках мозга), и в ногтевом ложе. Меланомы имеют разный размер, форму и цвет (обычно опухоли пигментированы) и разную склонность к инвазивному росту и метастазированию. Метастазы распространяются по лимфатическим и кровеносным сосудам. Локальные метастазы возникают в форме сателлитных папул или узелков, расположенных вблизи опухоли, которые могут быть как пигментированными, так и беспигментными. Могут образовываться метастазы в кожу или внутренние органы, и иногда метастатические узелки или увеличенные лимфатические узлы обнаруживаются до выявления первичного очага.
Общие справочные материалы
1. American Cancer Society: Cancer Facts & Figures 2020. Atlanta, American Cancer Society, 2020.
2. Siegel RL, Miller KD, Jemal A: Cancer statistics, 2020. CA Cancer J Clin 70(1):7–30, 2020. doi: 10.3322/caac.21590
Факторы риска развития меланомы
Факторы риска меланомы включают ( 1 Справочные материалы по факторам риска Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения. Прочитайте дополнительные сведенияВоздействие солнечных лучей, особенно приводящее к повторяющимся солнечным ожогам с образованием пузырей;
Повторное загорание с воздействием ультрафиолетовых лучей А (УФA) или лечение с применением псоралена и ультрафиолетовых лучей A (ПУФA)
Немеланомные опухоли кожи
Семейный и личный анамнез меланомы
Светлая кожа, веснушки
Атипичные невусы, особенно > 5
Увеличенное число меланоцитарных невусов
Развитие злокачественного лентиго
Врожденный меланоцитарный невус > 20 см (гигантский врожденный невус)
Синдром атипичного невуса (синдром диспластического невуса)
Семейный синдром атипичного невуса - меланомы
Больные с отягощенным по меланоме анамнезом подвержены повышенному риску развития дополнительных меланом. У лиц с одним или более родственником 1-ой степени родства с меланомой в анамнезе риск развития меланомы превышает таковой у больных без отягощенного семейного анамнеза в 6–8 раз.
Синдром атипичного невуса проявляется большим числом невусов (например, > 50), по меньшей мере один из которых является атипичным и по крайней мере один из которых > 8 мм в диаметре.
Семейный синдром атипичного невуса - меланомы - наличие множественных атипичных невусов и меланомы у 2-х или более родственников 1-й степени родства; риск развития меланомы у таких людей значительно выше (в 25 раз).
Cреди людей с более темной пигментированной кожей меланома встречается реже; при её возникновении более часто поражаются ногтевые ложа, ладони и подошвы стоп.
Около 30% меланом развиваются из пигментных невусов Диагностика Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения. Прочитайте дополнительные сведения (диспластические невусы) могут быть предшественниками меланомы. Очень редко наблюдающиеся меланомы у детей почти всегда развиваются из лептоменинкса или гигантских врожденных невусов. Хотя меланомы возникают во время беременности, беременность не повышает риск малигнизации невусов; во время беременности невусы часто единообразно изменяются по размеру и темнеют. Обследованию подлежат пациенты, имеющие невусы с определенными характеристиками, такими как размер, неровные края, недавнее увеличение, потемнение, изъязвление или кровотечение (см. диагноз меланомы [diagnosis of melanoma] Диагностика Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или в центральной нервной системе). Метастазирование коррелирует с глубиной проникновения. Прочитайте дополнительные сведенияСправочные материалы по факторам риска
1. Bolognia J, Schaffer J, Cerroni L: Dermatology, ed. 4. China, Elsevier Limited, 2018.
Классификация меланомы
Выделяют 4 основных типа меланомы и несколько подтипов.
Поверхностно распространяющаяся меланома
Этот тип составляет до 70% меланом. Обычно бессимптомная, опухоль возникает чаще всего на коже ног у женщин и на туловище у мужчин. Образование обычно представляет собой возвышающуюся индурированную бляшку с неправильными очертаниями и участками светло-коричневого или коричневого цвета, нередко с красными, белыми, черными или голубыми пятнами на поверхности, либо маленькие, иногда выступающие сине-черные узелки. Иногда выявляются маленькие зубцеобразные выемки по краям вместе с увеличением размера или изменением цвета. Характерным гистологическим признаком являются атипичные меланоциты, проникающие в дерму и эпидермис. Эта форма меланомы часто активируется мутациями V600 в гене BRAF.
Узловая меланома
Этот тип составляет от 15% до 30% меланом. Образование может возникать на любом участке кожного покрова в виде черной выступающей папулы или бляшки, цвет которой варьирует от жемчужного и серого до черного. Иногда образование содержит мало пигмента либо он вовсе отсутствует, или может выглядеть как сосудистая опухоль. Если опухоль не изъязвляется, то она протекает бессимптомно, но пациенты обычно обращаются за помощью, поскольку образование растет быстро.
Злокачественная меланома лентиго (лентиго меланома)
Этот тип составляет до 5% меланом. Чаще развивается у пожилых. Опухоль возникает из злокачественного лентиго (веснушка Хатчинсона или меланома in situ - похожая на веснушку светло-коричневого или коричневого цвета макула [пятно]). Образование обычно появляется на коже лица или других открытых участков тела, которые длительно повергались солнечной инсоляции, в виде бессимптомного плоского пятна или бляшки светло-коричневого или коричневого цвета с неправильными очертаниями и более темными коричневыми или черными пятнами, неравномерно расположенными на поверхности образования. При злокачественном лентиго и нормальные, и злокачественные меланоциты расположены в пределах эпидермиса. Когда злокачественные меланоциты проникают в дерму, образование называют лентиго меланома, и опухоль может метастазировать. Этот тип меланомы чаще имеет мутации в гене C-kit.
Акральная лентигинозная меланома
Этот тип составляет от 2% до 10% меланом. Заболеваемость, вероятно, независима от пигментации кожи, но в связи с тем, что у людей с темным цветом кожи редко развиваются другие формы меланомы, акральная лентигинозная меланома является наиболее распространенной формой меланомы, возникающей у них. Она возникает на коже ладоней, подошв и подногтевой области и имеет характерные гистологические черты, сходные с лентиго меланомой. Этот тип меланомы часто сопровождается мутациями в гене C-kit.
Беспигментная меланома
Беспигментная меланома представляет собой тип меланомы, которая не производит пигмент. Это может быть любая из 4-х основных типов меланом и наиболее часто относится к небольшим категориям образований, таких как спитцоидная меланома, десмопластическая меланома, нейротропная меланома и др.
Встречается в менее 10% от всех случаев меланом. Беспигментная меланома может быть розового, красного или легкого светло-коричневого цвета, может иметь четкие границы. Их можно спутать с доброкачественными образованиями или предположить, что это немеланоцитарный рак кожи, что тем самым приведет к поздней диагностике и, возможно, худшему прогнозу.
Диагностика меланомы
Для дифференциации меланом от доброкачественных поражений может быть полезным проведение поляризованной световой и иммерсионной контактной дермоскопии. Однако в случаях, когда невусы имеют определенные характерные тревожные признаки (известные как АБВГД меланомы) необходимо рассмотреть возможность проведения биопсии и гистологического исследования:
A: Асимметрия - асимметричный внешний вид
Б: Бордюр - неровные границы (то есть не круглые или овальные)
В: Вкрапление - изменение цвета невоидной опухоли, необычные цвета или цвет значительно отличается или темнее, чем цвет других невоидных опухолей пациента
Г: Эволюция - новая невоидная опухоль у пациента > 30 лет или изменения невоидной опухоли
Пациентов из групп риска следует обучить приёмам самообследования кожи для выявления изменений имеющихся родинок и распознавания признаков меланомы.
Другие тревожные симптомы включают
Свежее увеличение или изменение в размерах
Изменение характеристик поверхности образования или консистенции
Признаки воспаления в окружающей коже с возможной кровоточивостью, изъязвлением, зудом или болезненностью
Однако увеличение, потемнение, изъязвление или кровотечение, которые возникли недавно, как правило, уже означают глубокое прорастание кожи меланомой.
Если имеются сомнения, следует провести биопсию на всю глубину дермы и зайти чуть дальше границ образования. Вследствие того, что ранняя диагностика может спасти жизнь, и характеристики меланомы могут быть вариабельными, даже при незначительном подозрении следует проводить биопсию. Более раннее установление диагноза меланомы возможно, если биоптаты получают из образований с неоднородной окраской (например, коричневый или черный с оттенками красного, серого или голубого), с видимыми или пальпируемыми неравномерно возвышающимися участками или очертаниями с угловатыми впадинами или выемками.
При большинстве поражений следует проводить эксцизионную биопсию, кроме образований, расположенных на анатомически чувствительных или косметически важных областях; в этих случаях может быть проведена скарификационная (поверхностная) биопсия. Для более широких поражений, таких как злокачественное лентиго, проведение скарификационной биопсии из нескольких участков кожи может иметь большую диагностическую ценность. При проведении послойного иссечения патоморфолог может определить максимальную толщину меланомы. Однозначно радикальное хирургическое иссечение не должно проводиться до гистологического подтверждения диагноза.
Опухоли, в особенности метастатические, иногда исследуют на мутации. Это проводят, например, в тех случаях, когда предполагается лечение вемурафенибом (BRAF ингибитор), при метастатических меланомах, которые несут V600 мутацию в BRAF гене.
Дифференциальная диагностика включает базальноклеточный рак Базальноклеточная карцинома Базалиома – это поверхностная медленно растущая папула или узелок, возникающий из определенных клеток эпидермиса. Базальноклеточные карциномы возникают из кератиноцитов вблизи базального слоя. Прочитайте дополнительные сведения , себорейный кератоз Себорейные кератомы Себорейные кератомы – это поверхностные, часто пигментированные эпителиальные образования, обычно веррукозные, но могут быть представлены и гладкими папулами. Причина себорейного кератоза неизвестна. Прочитайте дополнительные сведения , голубые невусы, дерматофибромы Дерматофибромы Дерматофибромы – это плотные красно-коричневого цвета папулы или узелки, состоящие из соединительной ткани. Они, как правило, возникают на бедрах или ногах, но могут возникнуть и в любом другом. Прочитайте дополнительные сведения , гематомы (особенно на руках или ногах), венозные расширения, пиогенные гранулемы Пиогенные гранулемы Пиогенные гранулемы – это мясистые сосудистые узелки, обычно алого цвета, с влажной поверхностью или покрытые корками, состоящие из пролиферирующих капилляров, погруженных в отечную строму. Прочитайте дополнительные сведенияСтадирование
Выделение стадий при меланоме основывается на клинических и гистологических критериях и близко соответствует традиционной системе классификации опухоль–лимфоузел–метастаз (TNM). Эта система выделения стадий классифицирует меланомы на основании наличия локального, регионального или отдаленного распространения заболевания:
Стадии I и II: локальная первичная меланома
Стадия III: метастазы в регионарные лимфатические узлы
Стадия IV: отдаленные метастазы
Стадии надежно коррелируют с показателями выживаемости. Техника минимально инвазивного определения стадии, так называется биопсия сторожевого лимфатического узла (БСЛУ), является важным достижением, позволяющим более точно определить стадию злокачественной опухоли. Рекомендуемые методы определения стадии зависят от глубины по Бреслоу (насколько глубоко опухолевые клетки проникли в ткань) и гистологических характеристик меланомы; образование язвы указывает на более высокий риск при меланомах, глубина которых< 0,08 мм по Бреслоу (см. таблицу Определение стадии меланомы по толщине и изъязвлению Определение стадии ограниченной меланомы на основе толщины и изъязвления ). Для определения стадии могут использоваться обследования, включающие биопсию сигнального лимфатического узла, лабораторные исследования (например развернутый анализ крови, лактатдегидрогеназа, печеночные пробы), рентгенографическое исследование органов грудной клетки, компьютерную томографию (КТ) и позитронно-эмиссионную томографию (ПЭТ), которые проводятся согласованной командой специалистов, включающей дерматологов, онкологов, общих хирургов, пластических хирургов и патоморфологов.
Солнце ни при чем. Что такое акральная меланома?

Ультрафиолетовые лучи вызывают опасение врачей из-за рисков развития рака кожи. Меланома считается одним из самых агрессивных онкозаболеваний, которое быстро развивается.
Однако есть и вид меланомы, который не зависит от ультрафиолета — речь идет про акральную меланому.
В чем суть патологии?
«Акральная лентигинозная меланома — злокачественная опухоль, которая развивается на ладонях, стопах, в ногтевом ложе — там, где нет волосяных фолликулов. В отличие от обычной меланомы, акральная практически не связана с ультрафиолетовым излучением», — рассказывает Эльхан Ибрагимов, врач-онколог многопрофильного онкоцентра.
Акральная меланома, говорит онколог Ибрагимов, не самое распространённое онкологическое заболевание — в среднем, она встречается в 8% случаев среди всех меланом.
Заболевают чаще мужчины, чем женщины. При этом больший процент заболевших — среди людей с темным цветом кожи, чем белокожих. Средний возраст пациентов — 55+ лет.
Самый распространенный вариант
Как отмечает Эльхан Ибрагимов, из всех разновидностей акральных меланом наиболее распространена подногтевая форма. "Она развивается из матрицы ногтя, выглядит как темное пятно, чаще широкая темная полоса под ногтем. Интенсивность окраса может быть от темно-коричневого до едва различимого светлого оттенка. Если меланома проявляется в виде полосы, она может быть как единой, так и иметь разрывы«,- поясняет онколог Ибрагимов.
Почему появляется?
Причины образования акральной меланомы мало чем отличаются от любого другого вида злокачественной опухоли, подчеркивает специалист. В их числе он выделяет следующие пункты:
- наследственность,
- неблагоприятные факторы окружающей среды,
- частые травмы ногтевой пластины,
- и даже курение, так как оно способствует общему канцерогенезу организма.

Кто в зоне риска?
«Наиболее подвержены образованию акральной меланомы люди с диспластическими невусами на коже. Это родинки неправильной формы, с неровными краями и неравномерным окрасом. Практически всегда диспластические невусы имеют увеличенный размер — больше 0,7 см в диаметре», — рассказывает Эльхан Ибрагимов.
На более ранней стадии акральная меланома может существовать в виде темного пятна или полосы, затем опухоль увеличивается в толщину, позже на пораженном участке может образоваться язва, предупреждает специалист. «В случае с подногтевой меланомой опухоль приподнимает ногтевую пластину и приводит к ее разрушению. Иногда в стадии роста опухоль может вызывать боль или неприятные ощущения при прикосновении, а также менять окрас на более интенсивный вплоть до практически черного», — говорит онколог Ибрагимов.
Подногтевая форма примерно на 30% чаще развивается на пальцах рук, чем ног. Как правило, опухоль чаще всего поражает большой палец, совсем редко она встречается на мизинцах, отмечает специалист.
С чем можно спутать?
«Акральную подногтевую меланому часто путают с подногтевой гематомой, которая очень похожа по внешнему виду, но не представляет никакой опасности для организма», — говорит Эльхан Ибрагимов.
Основные отличия подногтевой гематомы от злокачественной опухоли следующие:
- Может быть локализована сразу на нескольких пальцах разных конечностей. Как правило, подногтевая гематома возникает на месте травмы, например, от ношения неудобной обуви. В первые пару дней после травмы ногтевая пластина может болеть, но потом какие-либо неприятные ощущения проходят, и на поверхности ногтя остается лишь окрашенный участок, который срастает по мере роста ногтя. Например, гематома может быть сразу на двух больших пальцах ног. Меланома же располагается только в одном месте.
- Отсутствует переход пигмента на кожу вокруг ногтя. Меланома практически всегда окрашивает не только сам ноготь, но и кожу, и кутикулу вокруг него.
- Отсутствие изменений в месте травмы в течение нескольких месяцев. Например, если речь идет о подногтевой меланоме, буквально за пару месяцев после появления пигментации опухоль приподнимается и начинает разрушать ноготь.
Также подногтевую меланому по внешнему виду можно спутать с грибком ногтей, если он протекает с ярко выраженной пигментацией и кровоизлияниями, отмечает онколог.
«В любом случае, если вы заметили темные пятна на коже ладоней, стоп, изменение окраса ногтевой пластины, стоит проконсультироваться с врачом, это может быть как не связанное с онкологией заболевание, так и акральная меланома», — резюмирует Эльхан Ибрагимов.
Читайте также:
