Ангиоидные полосы сетчатки
Обновлено: 15.04.2024
Cиндром Гренблада-Страндберга – наследственное заболевание, характеризующееся поражением эластических волокон кожи, кровеносных сосудов и глаз. Тип наследования – аутосомно-рецессивный. Женщины страдают почти вдвое чаще, чем мужчины. Встречается в популяции с частотой от 1:40 000 до 1:100000 [1].
В 1884 г. F. Balzer впервые описал кожные проявления данного заболевания, назвав их «эластическая ксантома». В 1896 г. после гистологического анализа кожных изменений, проведенных J. Darier, данное заболевание получило название «псевдоксантома эластическая». В 1929 г. шведский офтальмолог E. Groenblad и норвежский дерматолог J. Strandberg сообщили о случаях сочетания псевдоксантомы с ангиоидными полосами сетчатки. Впоследствии такое сочетание стали называть синдромом Гренблада-Страндберга.
По данным ряда авторов, в основе заболевания лежит мутация гена АВСС6, кодирующего АТФ-зависимый белок-переносчик МRЗ6. Этот мембранный белок отвечает за активное выделение из клеток низкомолекулярных метаболитов, конъюгированных с глутатионом, что и приводит к обызвествлению эластических волокон 4.
Изменения на коже при синдроме Гренблада-Страндберга представлены плоскими округлыми или овальными ксантоматозными узелками желтоватого цвета, размером с зерно от проса до чечевицы, которые располагаются линейно или сливаются в ограниченные и диффузные бляшки. Тесно расположенные элементы создают впечатление сетчатого рисунка и чаще всего локализуются на шее, крупных кожных складках (подмышечные впадины, локтевые сгибы), реже – на других участках туловища. Пораженная кожа лимонно-желтого цвета, несколько утолщена и одновременно с этим дряблая, легко собирается в складки. Узелковые высыпания могут наблюдаться и на слизистых, поверхность языка может иметь вид географической карты. Субъективные явления отсутствуют. Гистологические изменения кожи выявляются преимущественно в средней и нижней частях дермы, где эластические волокна неравномерно распределены, утолщены, фрагментированы в виде комков, глыбок, своеобразно закручивающихся пучков или зернистых структур [3, 4].
Течение процесса на глазном дне подразделяют по Vivaldi на 3 стадии. В первой стадии формируются ангиоидные полосы, расходящиеся от диска зрительного нерва и представляющие собой линейные разрывы мембраны Бруха вследствие разрушения ее эластичного слоя. Цвет полос – от сероватого до коричнево-красного. Полосы локализуются перипапиллярно, радиально к диску зрительного нерва (ДЗН) в центральной зоне и на средней периферии глазного дна. Во второй стадии в субфовеолярной области образуется субретинальная неоваскулярная мембрана (СНМ), что сопровождается снижением зрения. Третья стадия характеризуется рубцовыми изменениями с развитием скотомы и необратимой потерей зрения. Заболевание билатеральное, имеет хроническое прогрессирующее течение. Может развиваться в течение нескольких десятков лет [2, 3, 5].
Больной с синдромом Гренблада-Страндберга должен находиться на диспансерном учете у врача общей практики (или терапевта) и офтальмолога. Обследование (офтальмолога, дерматолога) и медико-генетическую консультацию желательно провести всем членам семьи.
Офтальмологическое лечение пациентов с синдромом Гренблада-Страндберга проводится в зависимости от стадии заболевания. При наличии изменений на глазном дне, соответствующих первой стадии, возможно назначение антиоксидантов и ангиопротекторов [6]. При наличии субретинальной неоваскулярной мембраны у пациентов со второй стадией заболевания применяется комбинированная терапия, включающая интравитреальное введение ингибиторов ангиогенеза и фокальную лазеркоагуляцию. При третьей стадии заболевания лечение не проводится, так как это неэффективно [2, 5, 6].
В качестве иллюстрации вышесказанного приводим клинический случай из практики.
Больная Ш., 62 года, впервые обратилась к офтальмологу с жалобами на снижение зрения в июне 2016 г. На момент обращения острота зрения правого глаза 0,9 н/к, левого – 0,5 н/к. После проведенного обследования был выставлен диагноз: возрастная макулярная дегенерация обоих глаз, сухая форма правого глаза, влажная форма – левого. Рекомендовано интравитреальное введение ингибиторов ангиогенеза (ИВВИА). Выполнено 4 интравитреальные инъекции (препарат Эйлеа) с интервалом в 1 месяц на левом глазу. 29.01.2017 года пациентка проконсультирована в одной из клиник ОАЭ, где (со слов пациентки) проведена однократная интравитреальная инъекция препарата Авастин в левый глаз.
В КазНИИГБ обратилась в мае 2017 г. с жалобами на значительное снижение зрения левого глаза. При обследовании острота зрения правого глаза 0,9 н/кор., левого – 0,005 н/кор. Внутриглазное давление (Ро) на правом глазу 15 мм рт. ст., на левом – 17 мм рт. ст. При биомикроскопии конъюнктива розовая, блестящая. Роговица прозрачная, сферичная, блестящая. Передняя камера средней глубины, влага прозрачная. Рельеф радужки сохранен. Зрачок круглый, в центре, реакция на свет живая. Неинтенсивные помутнения в кортикальных слоях хрусталика. Умеренно выраженная зернистая деструкция стекловидного тела.
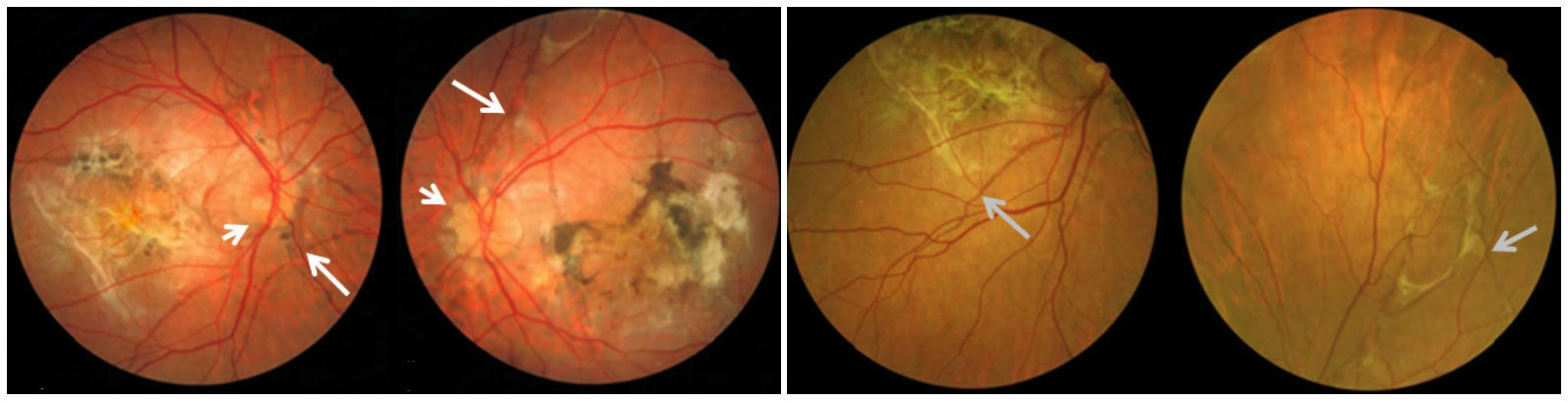
При офтальмоскопии правого глаза: ДЗН бледно-розовый, контуры его четкие, артерии и вены склерозированы. Перипапилярно, радиально к диску, наблюдаются полосы сероватого цвета, а в центральной зоне – множественные мелкие и средние беловато-желтые очаги с четкими контурами. При офтальмоскопии левого глаза: ДЗН монотонный, контуры четкие, артерии и вены склерозированы. В макулярной зоне (субретинально) очаг беловато-сероватого цвета с четкими контурами, округлой формы, размером в один размер диска. Перипапиллярно, концентрично ДЗН определяются полосы сероватого цвета, расходящиеся радиально в сторону экватора. С височной стороны очага – зона фиброза, вытянутая по вертикали. Вокруг очага кровоизлияние в виде полукольца. От верхней сосудистой аркады, расширяясь в виде веера, к нижней сосудистой аркаде через парамакулярную зону располагается кровоизлияние (рис. 1).
Данные статической периметрии свидетельствовали о значительном снижении функций сетчатки на левом глазу.
По данным ультразвуковых исследований (УЗИ): правый глаз: ПЗР – 23,33 мм, ПК – 3,09 мм, ХР – 4,28 мм, сетчатка прилежит; левый глаз: ПЗР – 23,39 мм, ПК – 3,06 мм ХР – 4,36 мм, сетчатка прилежит, пристеночно – очаг (рис. 2).
Проведенные электрофизиологические исследования показали, что максимальная ЭРГ на белый стимул функция фоторецепторов и внутренних слоев сетчатки нерезко снижена на оба глаза, больше слева. Ответ колбочкового аппарата (ЭРГ на 30 Гц) снижен на левом глазу на 30-35%. ЗВП на вспышку – выделяются сглаженные корковые ответы с уменьшенными амплитудами, проведение информации в кору ухудшено с обеих сторон, больше слева.
Результаты оптической когерентной томографии (ОСТ) свидетельствовали о наличии отека (631 микрон) в центральной зоне сетчатки на левом глазу (рис. 3).
На основании клинико-инструментальных исследований было предположено наличие у пациентки синдрома Гренблада-Страндберга. При дальнейшем подробном сборе анамнеза установлено, что у больной имеются определенные изменения на кожных покровах шеи, живота, подмышечной области: узелки, стрии (появились после первых родов). Изменения прогрессировали, пациентка неоднократно обращалась к дерматологу, однако диагноз установлен не был.
При дополнительном осмотре кожных покровов в области шеи, живота, подмышечных впадин – множественные ксантоматозные узелки желтоватого цвета, располагающиеся линейно, а также сливающиеся в диффузные бляшки. Пораженная кожа желтого и бурого цвета, утолщенная, дряблая, легко собирается в складки (рис. 4).
Учитывая анамнез, изменения кожных покровов и картину глазного дна с целью подтверждения диагноза рекомендовано проведение флюоресцентной ангиографии (ФАГ), результаты которой представлены на рисунке 5.
На флюоресцентной ангиограмме обоих глаз отмечается гиперфлюоресценция (в виде перипапиллярных линий), которая появляется в раннюю артериальную фазу, достигает максимума в артерио-венозную фазу с последующим угасанием флюоресценции. На левом глазу в центральной зоне выявляется очаг гиперфлюоресценции округлой формы, диаметром в 1 размер диска, раполагающийся под сетчаткой (субретинальная неоваскулярная мембрана).
На основании полученных данных выставлен диагноз: синдром Гренблада-Страндберга. Учитывая наличие на левом глазу субретинальной неоваскулярной мембраны и отека в фовеолярной зоне, рекомендовано интравитреальное введение ингибитора ангиогенеза – препарата Луцентис. Данные ОСТ после применения препарата представлены на рисунке 6.
Как видно из рисунка, после ИВВИА отмечается уменьшение отека сетчатки во всех сегментах на 12-45 микрон, а в фовеолярной зоне – на 39 микрон.
Всего пациентка получила 4 инъекции препарата люцентис с интервалом в 1 месяц. На момент последнего осмотра острота зрения правого глаза – 0,9 н/кор., левого – 0,05 н/кор. ВГД на правом глазу 14 мм рт. ст., на левом – 16 мм рт. ст. На рисунке 7 представлены данные ОСТ-ангиографии после четырех интравитреальных введений препарата люцентис.
По данным ОСТ-ангиографии на левом глазу в фовеа визуализируются новообразованные сосуды (субретинальная неоваскулярная мембрана), имеются зоны ишемии в фовеа и парафовеа.
Таким образом, представленный случай синдрома Гренблада-Страндберга свидетельствует о том, что даже классическое течение данного заболевания с наличием всех клинических признаков не было своевременно диагностировано в связи с недостаточной настороженностью офтальмологов в отношении этой редко встречающейся офтальмопатологии. Уменьшение отека сетчатки после применения ингибиторов ангиогенеза подтверждает их эффективность в лечении синдрома Гренблада-Страндберга.
Ангиоидные полосы сетчатки – причины и лечение
Ангиоидные полосы сетчатки (АП) — очень специфическая и редкая патология глазного дна. При диагностической визуализации ее проявления напоминают сосуды, но в действительности это мелкие трещины в мембране Бруха. Ангиоидные полосы сетчатки, как правило, не являются самостоятельным заболеванием, чаще это симптом генерализованного эласторексиса, синдрома Гренблада-Страндберга, дистрофического эластоза или эластической псевдоксантомы.
Генерализованный эласторексис представляет собой наследственное заболевание кожи и сосудистой стенки в сетчатке глаз системного характера. Практически у 50% больных с данной патологией выявляются ангиоидные полосы сетчатки, которые в 70% случаев приводят к утере центрального зрения.
Что такое ангиоидные полосы сетчатки
Более чем в половине случаев ангиоидных полос сетчатки это заболевание системный эласторексис, который по-другому называется дистрофией Гренблада-Страндберга (синдром Гренблада-Страндберга).
Иногда симптом ангиоидных полос может сопровождать серповидно-клеточную анемию, а также болезнь Педжета, правда, информации об этом очень мало. Остальные случаи выявления ангиоидных полос — самостоятельное заболевание.
О патологии
Первое описание ангиоидных полос сетчатки принадлежит Дойну, которое он сделал в 1889 году. Позднее Гренбладтом и Страндбергом была установлена связь патологии и эласторексисом. Это поражение эластической ткани кожи, вызванное недостаточностью синтеза ингибирующих эластазу ко-ферментов.
Вследствие редкости патологии, до настоящего времени она изучена недостаточно. Однако, существуют ее описания, как семейных, так и спорадических случаев.
Как правило, болезнь имеет генерализованную форму, поражая преимущественно сосуды мозга, сердца, желудочно-кишечного тракта. В некоторых случаях заболевание сопровождается рецидивирующими, и даже профузными кровотечениями. Зачастую болезнь сопряжена с облитерирующим эндартериитом. В роли провоцирующих триггеров нередко выступают эндокринные нарушения — сахарный диабет, патологии щитовидной железы или гипофиза. Кроме того, факторами влияния зачастую считают беременность, инфекционные заболевания, хронические болезни, травмы, токсоплазмоз.
В популяции частота заболеваемости крайне мала (1:160 000). Известны рецессивные и доминантные типы заболевания, с разными фоновыми патологиями.
- Эластическая доминантная псевдоксантома первого типа (177850, ген РХЕ, ВД). Основные признаки: утолщение кожи с эффектом апельсиновой корки и стриями; кальцификация оболочки мозга, а также артерий и крупных сосудов; кровотечения в желудочно-кишечном тракте.
- Эластическая доминантная псевдоксантома второго типа (177860, R). Основные признаки: утолщение или сетчатость кожи со снижением ее эластичности и желтоватым оттенком; миопия, голубой окрас склер; высокое небо арочного типа. Лабораторные исследования выявляют эластические волокна с небольшими участками кальцификатов. Встречаемость заболевания в 4 раза выше, чем у первого доминантного типа.
- Эластическая рецессивная псевдоксантома первого типа (264800,16р13.1, ген РХЕ1, р). Основные признаки: утолщение кожи с эффектом апельсиновой корки и стриями; кальцификация оболочки мозга, а также артерий и крупных сосудов; кровотечения в желудочно-кишечном тракте; кардиомиопатия, митральный стеноз. Лабораторные исследования выявляют фрагментацию эластической кожной ткани.
- Эластическая рецессивная псевдоксантома второго типа (264810, р). Основные признаки: уплотнение и утолщение кожи, отсутствие стрий, отсутствие изменений стенки сосудов. Встречается крайне редко.
Дойн, первым описавший ангиоидные полосы сетчатки, относил их возникновение к разрывам пигментного эпителия. Занимавшийся этой проблемой в 1917 году Коффер связывал их с перфорацией мембраны Бруха.
Исследование АП под электронным микроскопом выявляют патологические изменения в эластическом слое мембраны Бруха. Эластин набухает и расщепляется, а в отдаленном времени следует его деструкция и распад. Его волокна трансформируются в глыбки, а затем зерна. В них выявляются отложения солей кальция, что в итоге и становится причиной перфорации мембраны Бруха.
В тоже время, отмечаются изменения пигментного эпителия сетчатой оболочки и капилляров хориоидеи дистрофического характера. В некоторых случаях отмечается отслойка пигментного эпителия экссудатом или кровью. Заболевание поражает оба глаза, однако степень выраженности симптоматики различна.
Ангиоидные полосы определяются при офтальмоскопии как «дорожки сосудов», концентрически расположенные вокруг ДЗН. Они формируют полукольцо или кольцо и радиально расходятся от него с разной протяженностью. Сосудистый рисунок, при этом, выглядит своеобразным «деревом» вокруг диска зрительного нерва.
Проходящие над ангиоидными полосами сосуды сетчатки, своего хода не изменяют. Ангиоидные полосы имеют неровные края и бледно-розовый цвет, который может изменяться до буро-коричневого. Их контур слегка зазубрен, диаметр остается в границах 1 — 2 диаметров крупной ретинальной вены.
Кровоизлияния имеют хориоидальное происхождение или ретинальное (значительно реже). В отдельных случаях возможно формирование очага по типу дистрофии Кунта – Юниуса.
У пациентов молодого возраста, ангиоидные полосы светло-розового оттенка с небольшим контрастом к фону сетчатки, не доходят до зоны макулы. Функция зрения не нарушена, остается на уровне 1,0. Контрастность АП повышается с возрастом, возникает пигментация, они приобретают темную бурую окраску и постепенно увеличиваются по длине и ширине, разветвляются. Сетчатка и хориоидеа патологически изменены, как в зоне ангиоидных полос, так и по всему глазному дну.

Ангиоидные полосы сетчатки причины и симптомы
Классификация
В течении заболевания принято выделять три стадии (по Шульпиной Н. Б. с соавт.):
- Возникновение стрий вокруг ДЗН;
- Диффузия стрий в макулярную область, возникновение кровоизлияний;
- Отложение пигмента в виде глыбок, рубцевание, атрофия хориоидеи.
Изменения в центральной зоне подразделяют заболевание на два типа (по Мизгиревой А. П.):
Хориоретинальная сухая очагово-диффузная неосложненная дистрофия. Это медленно текущая атрофия слоя капилляров хориоидеи, сопровождающаяся вторичными изменениями наружных слоев сетчатки и ее пигментного эпителия. У пациентов с этой формой болезни не бывает кровоизлияний и макулярного отека, функция зрения долгое время остается высокой.
Хориоретинальная влажная осложненная дистрофия. Она сопровождается возникновением субретинальной неоваскулярной мембраны, перфорацией мембраны Бруха, ростом патологических новообразованных сосудов, рецидивирующими кровоизлияниями, отеком, отслойкой пигментного эпителия и нейроэпителия. Тип строения новообразованных сосудов капиллярный, их происхождение — хориокапиллярис. Проходя стекловидную пластинку, сосуды сначала появляются в сетчатке, точнее в наружных ее слоях, позднее, выявляются и во внутренних. Отмечаются кровоизлияния и транссудативный отек, спровоцированные патологией хориокапилляриса и выходом содержимого аномальных новообразованных сосудов. Сосуды сетчатки, обычно, остаются интактными, возникает СНМ, что подтверждается проведением флуоресцентной ангиографии. СНМ имеет прямую связь с АП только в 1/3 случаев, в остальных, даже ангиография признаков АП в зоне формирования СНМ не выявляет. Острота зрения снижена, заболевание имеет рецидивирующий характер. Каждый рецидив происходит на фоне возникновения глиальных элементов, а затем и глиальных очагов, в виде псевдотуморозных образований нередко занимающих всю область макулы и проминирующих. Исходом обострения становится рубец, который локализуется в фовеальной области и серьезно ухудшает центральное зрение.
Доказано, что изменения макулы первого типа с возрастом нередко трансформируются во второй. В большинстве случаев провоцирующим фактором при этом становились тупые травмы глаза.
Диагностика
Основанием для постановки диагноза становится клиническая картина заболевания. Если случай вызывает сомнения, назначается гистология кожного поражения (очаги распада эластических волокон кожи, дистрофии, инфильтрация).
Необходимым диагностическим исследованием является флюоресцентная ангиография сетчатки. В раннюю артериальную или хориоидальную фазы, она выявляет гиперфлюресценцию четких дорожек с неровными контурами. При этом пик гиперфлюоресценции приходится на артерио-венозную фазу и держится продолжительное время, постепенно к концу исследования ослабевая. Параметры времени артериальной и венозной фаз кровообращения сетчатки и перфузии нередко в норме. Однако, в большинстве случаев выявляется время ранней венозной фазы и перфузии удлинняется.
Неосложненные формы патологии экстравазации флюоресцеина из сосудов сетчатки не выявляет. Итоговая картина ангиографического исследования глазного дна в случае ангиоидных полос весьма специфична и достаточна для постановки диагноза.

Ангиоидные полосы сетчатки диагностика и лечение в Москве
Лечение ангиоидных полос сетчатки
Специфического лечения АП не существует, так как большинство специалистов считает его неэффективным. Некоторый положительный эффект наблюдается при применении в клинической практике адренокортикотропина и преднизолона.
Среди терапевтических рекомендаций, стоит отметить применение антиоксидантов (эмоксипин, токоферол), внутриглазные инъекции этамзилата, физиотерапевтиеские процедуры (электрофорез йодистого калия и цистеина), коагуляция трещин мембраны Бруха аргоновым лазером. Появление геморрагий требует назначения гемостатических и противоотечных средств, препаратов ускоряющих рассасывание.
Также обязательна профилактика атеросклеротических поражений, которые усугубляют течение заболевания. Больным предписано диспансерное наблюдение офтальмолога, дерматолога, терапевта.
Благодаря новейшей аппаратуре, собранной в клинике, и безусловному опыту работающих здесь специалистов, у нас существует возможность выявления любых изменений на глазном дне в самые ранние сроки. Больным с ангиоидными полосами сетчатки может быть предложено динамическое диспансерное наблюдение и оказание необходимой терапевтической помощи, особенно при выявлении ухудшения ситуации в течении патологического процесса.
Ангиоидные полосы сетчатки глаза - причины и лечение
Ангиоидные полосы (АП) – редкая, очень специфическая патология сетчатки. При офтальмоскопии она визуализируется как ретинальные сосуды, под которые маскируются линейные трещины в мембране Бруха.
Ангиоидные полосы сетчатки могут быть, как симптомом некоторых заболеваний глаз (генерализованного эласторексиса, дистрофии или синдрома Гренблада-Страндберга, дистрофического эластоза, эластической псевдоксантомы), так и самостоятельной аномалией.

Наиболее часто ангиоидные полосы сетчатки – признак генерализованного эласторексиса . Это наследственное системное заболевание кожи, сопровождающееся поражением стенок сосудов сетчатки глаз. АП выявляются почти у половины больных с этой патологией, причем в 70% случаев они становятся причиной потере центрального зрения.
Полосы сетчатки нередко сопровождают и системный эласторексис, который иначе называется дистрофией (синдромом) Гренблада-Страндберга. Иногда, данный симптом выявляется при серповидно-клеточной анемии и болезни Педжета.
О патологии
В 1889 году офтальмологом Дойном было сделано первое описание АП, а позднее специалисты Гренбладт и Страндберг доказали их прямую связь с эласторексисом. Данное заболевание проявляется поражением эластической составляющей кожи, из-за недостаточности выработки ко-ферментов, подавляющих эластазу.
Заболевание настолько редко, что изучить его в полной мере не представляется возможным. Сегодня существуют только описания спорадических и семейных случаев патологии.
По существующим данным, эласторексис, обычно имеет генерализованную форму. При этом, зонами поражения становятся сосуды сердца, мозга, ЖКТ. Нередко, одним из проявлений болезни становятся рецидивирующие или профузные кровотечения. Кроме того, болезнь протекает на фоне облитерирующего эндартериита.
Предположительно, провоцирующими манифест заболевания причинами становятся эндокринные нарушения, в числе которых: сахарный диабет, аномалии щитовидки и/ или гипофиза. Спусковым механизмом, при этом, по мнению специалистов, нередко выступают: беременность, инфекционные процессы, патологии хронического характера, травмы, паразитарные инвазии.
При всей редкости эласторексиса (1:160 000 в популяции), сегодня выявлены рецессивные и доминантные типы этого заболевания, сопровождающиеся различными патологиями:
- Тип 1. Эластическая доминантная псевдоксантома. Заболевание сопровождается утолщением кожи, появлением эффекта апельсиновой корки и стрий; оболочки мозга, артерий и сосуды подвергаются кальцификации; в ЖКТ возникают кровотечения.
- Тип 2. Эластическая доминантная псевдоксантома. Заболевание сопровождается утолщение кожи, ее сетчатостью, желтушностью и ухудшением эластичности; возникает миопия, склеры приобретают голубой окрас; небо становится высоким, арочного типа. В эластических волокнах определяются небольшие островки кальцификатов при лабораторных исследованиях. Встречаемость формы в 4 раза выше, первого доминантного типа.
- Тип 1. Эластическая рецессивная псевдоксантома. Заболевание сопровождается утолщением кожи, появлением эффекта апельсиновой корки и стрий; оболочки мозга, артерий и сосуды подвергаются кальцификации; в ЖКТ возникают кровотечения; возможны кардиомиопатия и митральный стеноз. Эластическая кожная ткань фрагментирована, что видно по результатам лабораторных исследований.
- Тип 2. Эластическая рецессивная псевдоксантома. Крайне редкое заболевание, которое сопровождается уплотнением кожи и ее утолщением; стрии и изменения сосудов не выявляются.
Сделавший первое описание ангиоидных полос сетчатки Дойн связывал возникновение их с разрывам пигментного эпителия. А Коффер, разрабатывавший эту тему в 1917 году, относил их к нюансам, возникающим при разрывах мембраны Бруха.
Электронная микроскопия АП обнаруживает дефекты эластического слоя в мембране Бруха. После набухания эластина, он расщепляется и в недалеком будущем происходит его полная деструкция. Волокна эластина превращаются сначала в глыбки, а после распадаются на зерна. Возникающие в них отложения солей кальция, становятся причиной разрывов мембраны Бруха.
Одновременно с этим, в слое пигментного эпителия сетчатой оболочки происходят патологические изменения и возникает атрофия капилляров хориоидеи. Иногда из-за выхода экссудата или крови развивается отслойка пигментного эпителия.
Для заболевания характерно двустороннее поражение глаз, однако, патологический процесс протекает с разной степенью выраженности.
При диагностической офтальмоскопии ангиоидные полосы сетчатки визуализируются «дорожками сосудов», которые окружают диск зрительного нерва. Кольцами или полукольцами, они радиально расходятся от ДЗН на различное расстояние. При этом, видимый сосудистый рисунок, образует своеобразное «дерево», окружающее диск зрительного нерва.
Ход сосудов сетчатки находящихся над ангиоидными полосами, остается прежним. АП визуализируются бледно-розовыми, с неровными краями, хотя в некоторых случаях, их цвет может быть значительно темнее - буро-коричневым. По контуру полос отчетливо виден зазубренный зигзаг, а диаметр их составляет 1 - 2 диаметра крупной ретинальной вены.
Происхождение кровоизлияний - хориоидальное или ретинальное (редко). Нечасто отмечаются сформированные очаги по типу дистрофии Кунта – Юниуса.
Ангиоидные полосы, выявляемые у больных молодого возраста, имеют светло-розовый тон, слегка контрастирующий с общим тоном сетчатки. Их протяженность не достигает макулярной зоны. Зрение остается в норме (1,0). С возрастом АП все больше контрастируют с фоном сетчатки, возникает пигментация, полосы постепенно становятся бурыми, их размеры увеличиваются, возникают разветвления. В сетчатке и хориоидее происходят патологические изменения, которые распространяются на область ангиоидных полос и по всему глазному дну.
Классификация
Единой классификации заболевания нет. Шульпина Н. Б. и соавторы предложили подразделять его по признакам в соответствии со стадиями течения:
- Стрии, окружающие ДЗН;
- Стрии в макулярной области, развитие кровоизлияний;
- Глыбки пигмента, рубцевание, атрофия хориоидеи.
Мизгирева А. П. предложила классифицировать патологию в соответствии с типом изменений в центральной зоне:
- Очагово-диффузная сухая хориоретинальная неосложненная дистрофия. Заболевание является вялотекущей атрофией капиллярного слоя хориоидеи. Патология протекает на фоне вторичных изменений в пигментном эпителии наружных слоев сетчатой оболочки. Она не сопровождается внутриглазными кровоизлияниями, макулярным отеком и снижением зрительной функции.
- Влажная осложненная хориоретинальная дистрофия. Ее течение сопряжено с возникновением субретинальной неоваскулярной мембраны, ростом новообразованных аномальных сосудов, разрывами мембраны Бруха, повторяющимися кровоизлияниями, макулярным отеком, отслойкой пигментного эпителия и нейроэпителия. Аномальные новообразованные сосуды имеют капиллярное происхождение. Сначала они появляются в наружных слоях сетчатки, пройдя сквозь стекловидную пластинку, а позже обнаруживаются и в ее внутренних слоях. Течение заболевания осложняется возникновением кровоизлияний и отеком, спровоцированным транссудатом, который обусловлен поражением хориокапилляриса без изменения сосудов. Заболевание часто рецидивирует, острота зрения снижена. Для рецидивов характерно возникновение глиальных элементов, трансформирующихся в глиальные очаги. Эти очаги имеют, в некоторых случаях, вид псевдотуморозных образований по всей площади макулы и проминируют. В результате обострения всегда образуется рубец в фовеальной области, который ухудшает центральное зрение.
Существуют данные о переходе первого типа заболевания в второй, что обусловлено возрастом. Провоцирующим переход фактором, обычно становятся тупые травмы органа зрения.

Диагностика
Постановка диагноза базируется на клинических признаках и картине заболевания. Когда диагностика затруднительна, необходимо гистологическое исследование кожных поражений (очагов распада, дистрофии, инфильтрации).
Много необходимой информации дает метод флюоресцентной ангиографии. В ранних фазах болезни, она обнаруживает гиперфлюресценцию четких дорожек с зазубренными контурами. Пик гиперфлюоресценции, при этом, относится к артерио-венозной фазе, держится длительно и ослабевает к концу процедуры.
Время фаз кровообращения сетчатки (артериальной, венозной), ее перфузии, обычно не изменено. Правда, в большинстве случаев время ранней венозной фазы и перфузии становится длиннее.
При неосложненных формах болезни, выхода флюоресцеина из ретинальных сосудов не отмечается. Но общая картина ангиоидных полос при исследовании глазного дна очень специфична, что бывает достаточно для точного диагноза.
Лечение
Специалисты склонны считать лечение АП неэффективным, поэтому какой-то специфической терапии не существует. Определенный положительный эффект дает применение терапевтических доз адренокортикотропина и преднизолона.
Также врачи рекомендуют принимать антиоксиданты (эмоксипин, токоферол), назначают внутрь глаза этамзилат инъекционно, проводят физиотерапевтиеские мероприятия (электрофорез с йодистым калием и цистеином), выполняют аргоновую коагуляцию трещин мембраны Бруха.
При возникновении геморрагий, целесообразно применение гемостатических и противоотечных препаратов, рассасывающих средств.
Кроме того, необходима профилактика явлений атеросклероза, усугубляющих патологический процесс.
Больные в обязательном порядке должны вставать на диспансерный учет у следующих специалистов: офтальмолога, дерматолога, терапевта.
Для людей с ангиоидными полосами сетчатки в нашей клинике предусмотрена услуга динамического диспансерного наблюдения. Это возможно благодаря безусловному опыту работающих здесь специалистов, а также собранной здесь новейшей диагностической аппаратуре, способной выявить даже самые незначительные изменения на глазном дне.
При необходимости такие больные получат всю необходимую терапевтическую помощь в соответствии с высокими мировыми стандартами, медикаментозного и хирургического лечения патологий сетчатки.
Ангиоидные полосы сетчатки

Ангиоидные полосы сетчатки (дистрофия или синдром Гренблада-Страндберга, генерализованный эласторексис, дистрофический эластоз, эластическая псевдоксантома) – весьма своеобразная и крайне редкая форма патологии глазного дна, по виду напоминающая сосуды сетчатки. Фактически это линейные трещины, образующиеся в мембране Бруха.
Генерализованный эласторексис - это наследственное системное поражение эластической ткани кожи, сетчатки глаз и стенок кровеносных сосудов. У половины больных обнаруживаются ангиоидные полосы сетчатки глаз. У 70% больных с ангиоидными полосами сетчатки развивается потеря центрального зрения.
В 60% случаев ангиоидные полосы ассоциируются с системным эласторексисом и в этом случае носят название дистрофии Гренблада-Страндберга (или синдром Гренблада-Страндберга).
В других случаях ангиоидные полосы представляют собой самостоятельное заболевание. Возможна комбинация ангиоидных полос с серповидно-клеточной анемией и болезнью Педжета, однако сведения об этом чрезвычайно скудны.
Впервые данная нозологическая форма была описана Дойном (в 1889 г.), а несколько позднее Гренблад и Страндберг установили связь этой патологии с системным заболеванием эластической ткани - эласторексисом. В основе его лежит недостаточность образования ко-ферментов, ингибирующих эластазу.

Заболевание встречается редко и до настоящего времени недостаточно изучено. Описаны как семейные случаи заболевания, так и спорадические формы.
Заболевание носит генерализованный характер с преимущественным поражением сосудов сердца и мозга, а также желудочно-кишечного тракта, нередко с рецидивирующими, иногда профузными кровотечениями. Частое проявление заболевания – облитерирующий эндартериит. Провоцирующую роль могут играть эндокринные расстройства (сахарный диабет, поражения щитовидной железы, гипофиза), беременность, инфекционные болезни, наличие очагов хронической инфекции, токсоплазмоз, травмы.
Частота заболевания в популяции 1:160 000. Описаны 2 рецессивных и 2 доминантных типа заболевания, различающихся сопутствующими аномалиями.
- Эластическая псевдоксантома доминантная, тип 1 (177850, ген РХЕ, ВД).
Клинически: утолщение кожи, кожа типа апельсиновой корки, стрии, кальцификация крупных и коронарных артерий, кровотечения из ЖКТ, кальцификация серпа твёрдой мозговой оболочки. - Эластическая псевдоксантома доминантная, тип 2 (177860, R).
Клинически: утолщённая узловатая или сетчатая кожа желтоватого цвета, участки снижения эластичности кожи, миопия, голубые склеры, высокое арковидное нёбо, встречается в 4 раза чаще, чем 1 доминантный тип.
Лабораторно: эластические волокна содержат небольшие участки кальцификации. - Эластическая псевдоксантома рецессивная, тип 1 (264800,16р13.1, ген РХЕ1, р).
Клинически: симптоматика 1 доминантного типа в сочетании с кардиомиопатией и митральным стенозом.
Лабораторно: фрагментация эластической ткани дермы. - Эластическая рецессивная псевдоксантома, тип 2 (264810, р)- очень редкая форма.
Клинически: кожа уплотнена, утолщена, но без стрий, сосудистые изменения отсутствуют.
Ангиоидные полосы сетчатки (АП) Дойн связывал с разрывами пигментного эпителия, Коффер (1917) - с разрывами мембраны Бруха. Электронно-микроскопические исследования показали поражение эластического слоя мембраны Бруха, набухание и расщепление эластина с последующей деструкцией и распадом. Эластические волокна превращаются в глыбки и зерна с отложением в них солей кальция, что, в конечном итоге приводит к надрывам и разрывам мембраны Бруха.
Одновременно обнаруживаются дистрофические изменения пигментного эпителия сетчатки и хориокапилляриса. Возможна отслойка пигментного эпителия экссудатом и кровью.
Локализация заболевания билатеральная с различной степенью выраженности проявлений.

Офтальмоскопически ангиоидные полосы выглядят как "сосудистые дорожки”, идущие концентрично вокруг ДЗН, образуя кольцо или полукольцо, от которого они расходятся радиально на различную протяженность, образуя своеобразное сосудистое дерево вокруг ДЗН.
Ретинальные сосуды, проходя над ангиоидными полосами, не изменяют своего хода. Цвет АП от бледно-розового до буро-коричневого, края неровные. Диаметр колеблется от 1 до 2 диаметров крупной ретинальной вены, контур слегка зазубрен.
Происхождение кровоизлияний обычно хориоидальное, реже – ретинальное, в единичных случаях может сформироваться дисковидный псевдотуморозный очаг (по типу дистрофии Кунта – Юниуса).
У лиц молодого возраста АП имеют более нежный розовый цвет и менее контрастны по отношению к основному фону глазного дна. По протяженности они, как правило, не доходят до макулярной зоны.
Зрительные функции бывают высокими, вплоть до 1,0. С возрастом АП становятся более контрастными, пигментированными, приобретая темную буровато-коричневую окраску. Отмечается постепенное увеличение их по ширине и длине, появление новых ответвлений. Изменения сетчатки и хориоидеи могут обнаруживаться не только в зоне АП, но и диффузно по всему глазному дну.
Классификация
Шульпина Н. Б. с соавт. выделяет в течении заболевания 3 стадии:
- появление стрий вокруг диска зрительного нерва;
- распространение стрий в макулярные отделы и возникновение кровоизлияний;
- процесс рубцевания с атрофией хориоидеи и отложением глыбок пигмента.
Мизгиревой А. П. выделены 2 типа изменений центральной зоны:
- очагово-диффузная хориоретинальная дистрофия, протекающая по сухому типу (неосложненная форма);
Медленно прогрессирующая атрофия хориокапиллярного слоя, а также вторичные изменения пигментного эпителия и наружных слоев сетчатки. Кровоизлияний и отека в макулярной области у больных этой группы не было, зрительные функции сохранялись довольно высокими.
Отмечается, что 1 тип макулярных изменений с возрастом может переходить в 2, причем в отдельных случаях с большой долей вероятности провоцирующим фактором можно считать контузию глаза, после которой процесс протекал уже как 2 тип.
Диагностика
Диагноз основывается на клинической картине; в сомнительных случаях проводят гистологическое исследование пораженной кожи (очаги дистрофии и распада эластических волокон дермы и их инфильтрация солями кальция).
Флюоресцентная ангиография сетчатки
В хориоидальную или раннюю артериальную фазы обнаруживаются гиперфлюоресцеирующие с неровными, но четкими контурами дорожки; пик гиперфлюоресценции совпадает с артерио-венозной фазой и держится долго, постепенно ослабевая к концу исследования.
Временные параметры артериальной и венозной фаз ретинального кровообращения, а также время артериальной и венозной перфузии могут быть в норме, но, как правило, отмечается удлинение ранней венозной фазы и венозной перфузии.
При неосложненных формах экстравазации флюоресцеина из ретинальных сосудов нет. В целом ангиографическая картина глазного дна при наличии ангиоидных полос очень наглядна и специфична для данной патологии.
Лечение
Лечение АП не разработано и, по мнению некоторых авторов (Шульпина Н. Б. с соавт.), неэффективно. Отмечен положительный клинический эффект от применения АКТГ и преднизолона.
Рекомендуются антиоксиданты (эмоксипин, токоферол), парабульбарное введение этамзилата, электрофорез цистеина и 3% йодистого калия, а также аргонлазеркоагуляция трещин мембраны Бруха.
При появлении геморрагий применяют гемостатические, противоотечные и рассасывающие средства.
Необходима профилактика атеросклеротических изменений, ухудшающих течение основного процесса.
Больные должны находиться под диспансерным наблюдением дерматолога, окулиста, терапевта.
Ангиоидные полосы сетчатки
Ангиоидные полосы сетчатки
Ангиоидные полосы сетчатки — беспорядочные линейные полосы различной степени пигментации, которые могут распространяться во все стороны от перипапиллярной области сетчатки. Полосы сужаются по мере приближения к диску зрительного нерва, формируя округлое перипапиллярное кольцо. Изменения обычно двусторонние с различной окраской в зависимости от пигментации глазного дна.
Ангиоидные полосы не видны при рождении и крайне редко выявляются у детей, с наиболее ранним наблюдением в возрасте восьми лет. Со временем ангиоидные полосы сетчатки увеличиваются в длине и ширине. Частота появления ангиоидных полос сетчатки возрастает с возрастом, особенно при серповидно-клеточных гемоглобинопатиях, при которых они обычно выявляются после 25 лет. Термин «ангиоидные полосы» впервые был предложен Knapp и отражал преобладающее представление о том, что патологические изменения глазного дна имеют сосудистую этиологию.
Последующие клинические и патогистологические исследования показали, что полосы представляют собой локальные разрывы на уровне мембраны Бруха. Ангиография с индоцианином зеленым доказала ее диагностическую пользу в выявлении ангиоидных полос и сочетанной глазной патологии.
Ангиоидные полосы до 50% случаев связаны с системными заболеваниями, наиболее часто с эластической псевдоксантомой (ЭПК — РХЕ), болезнью Педжета костей и серповидно-клеточными гемоглобинопатиями. В случаях болезни Педжета и ЭПК показана избыточная кальцификация мембраны Бруха, что потенциально делает мембрану Бруха более хрупкой и предрасположенной к разрывам. При наследственном сфероцитозе отложения железа могут предрасполагать мембрану Бруха к разрывам.
Расположение ангиоидных полос может быть следствием действия биомеханических сил и тракций, вызываемых экстраокулярными мышцами.
Хориоидальная неоваскуляризация хотя и редкое состояние, у детей может развиваться вторично вследствие разрывов в мембране Бруха, приводящих к серозным отслойкам, субретинальным кровоизлияниям и формированию дисковидного рубца. Предшественники ангиоидных полос на глазном дне можно видеть у детей с ЭПК в виде пигментированной зернистости оранжевого цвета по типу лимонной корки в задней полюсе, а также пятен цвета лосося на периферии и отложений желтого цвета в пигментном эпителии сетчатки (ПЭС). Описаны случаи с субретинальными кровоизлияниями после острой травмы глаза с ангиоидными полосами сетчатки.
Выявление ангиоидных полос сетчатки важно для проведения обследования на выявление подлежащего системного заболевания, а также для раннего выявления потенциальных глазных осложнений.
Ангиоидные полосы сетчатки:
(А) Ангиоидная полоса над диском зрительного нерва левого глаза у девочки 10 лет с абеталипопротеинемией.
(Б) Пигментированные ангиоидные полосы у взрослого с ЭПК. Они сходятся у диска зрительного нерва, образуя вокруг него замкнутое кольцо.
Неоваскуляризация и кровоизлияния, развившиеся по краю полос. Эластическая псевдоксантома.
(А) Изменения кожи при ЭПК включают мелкие желтоватые возвышения в виде линий или кружевных рисунков, которые могут соединяться, образуя большие пятна (бляшки).
Кожа мягкая, вялая и внешне немного морщинистая или шагреневая, описываемая как булыжная мостовая. Часто поражается шея.
(Б) 14-летний ребенок с ЭПК. Пигментная зернистость по типу лимонной (апельсиновой) корочки в ПЭС заднего полюса,
желтые отложения в ПЭС обоих глаз и ангиоидные полосы на 12 и 6 часах в правом глазу (Br) и на 3 часах в левом глазу (BI).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:
