Цервикальная дистония
Обновлено: 19.04.2024
Цервикальная дистония (спастическая кривошея) – это состояние, при котором непроизвольное сокращение мышц шеи приводит к повороту или наклону головы в сторону, вперед или назад.
Это редкое заболевание может возникнуть в любом возрасте, даже в младенчестве, но чаще всего встречается у людей среднего возраста. Женщины болеют чаще, чем мужчины. Заболевание прогрессирует постепенно и, достигнув определенной степени выраженности, перестает прогрессировать.
Не существует методов, позволяющих вылечить цервикальную дистонию. Заболевание иногда проходит без лечения, но устойчивые ремиссии встречаются редко. Инъекции ботулинического токсина в пораженные мышцы часто уменьшают проявления цервикальной дистонии. В некоторых случаях прибегают к хирургическому вмешательству.
В зависимости от того, какие мышцы поражены, положение головы при цервикальной дистонии может быть различным:
- Подбородок к плечу
- Ухо к плечу
- Подбородок прямо вверх
- Подбородок прямо вниз
Чаще всего при цервикальной дистонии подбородок наклоняется к плечу. У некоторых людей имеет место сочетание различных видов положения головы. Иногда возникают насильственные дергающие движения головой.
Большинство людей, страдающих цервикальной дистонией, также испытывает боль в шее, которая может отдаваться в плечи. Цервикальная дистония также может вызвать головную боль. Иногда боль может быть изнуряющей и приводить к нетрудоспособности.
В большинстве случаев причина развития заболевания неизвестна. В некоторых случаях, по всей видимости, оно связано с травмой головы, шеи или плеча. Некоторые лекарственные препараты, в частности, антипсихотические или противорвотные препараты вызывают развитие цервикальной дистонии.
Факторы риска развития цервикальной дистонии включают:
- Возраст. Заболевание может возникнуть в любом возрасте, даже в детском, но чаще всего – в возрасте от 40 до 70 лет.
- Пол. У женщин цервикальная дистония развивается чаще, чем у мужчин.
- Семейный анамнез. Риск развития цервикальной дистонии повышается, если кто-либо из кровных родственников страдает этим или другим видом дистонии.
У некоторых людей после возникновения цервикальной дистонии постепенно развиваются подобные изменения в мышц соседних анатомических областей, например, плеча или лица. Кроме того, потери трудоспособности и боль, вызванные цервикальной дистонией, могут привести к депрессии.
Что вы можете сделать
Прием врача может быть кратким, поэтому желательно заранее составить список:
- Заболеваний ваших родителей или братьев и сестер
- Всех лекарственных препаратов и пищевых добавок, которые вы принимаете
- Вопросов, которые вы хотите задать врачу
Чего ожидать от вашего врача
Ваш врач может задать вам некоторые из следующих вопросов:
- Когда ваши симптомы появились?
- Ухудшилось ли ваше состояние со временем?
- Что облегчает ваше состояние?
- Какие лекарственные препараты вы принимаете?
- У вас когда-либо был инсульт или черепно-мозговая травма?
Хотя для диагностики цервикальной дистонии достаточно только осмотра, очень важно определить, не связана ли она с какими-либо заболеваниями. Обследование включает:
- Анализы крови или мочи. Они могут выявить наличие токсинов.
- Магнитно-резонансная томография (МРТ). Это визуализационное исследование позволяет выявить опухоли нервной системы или признаки инсульта.
- Электромиография (ЭМГ). ЭМГ – это измерение электрической активности мышц. ЭМГ помогает оценить и диагностировать мышечные и нервные расстройства и позволяет поставить точный диагноз.
Не существует методов, позволяющих вылечить цервикальную дистонию. У некоторых людей признаки заболевания могут исчезнуть без лечения, но рецидивы случаются довольно часто. Лечение направлено на облегчение симптомов заболевания.
Медикаментозное лечение
При цервикальной дистонии часто приходится использовать комбинацию лекарственных препаратов, чтобы уменьшить проявления заболевания.
- Ботулинический токсин. Этот препарат часто используется для борьбы с морщинами на лице. При цервикальной дистонии его можно вводить непосредственно в пораженные мышцы шеи. Примеры препаратов ботулинического токсина включают Ботокс, Диспорт, Ксеомин и Миоблок. У большинства больных с цервикальной дистонией при применении этих препаратов наступает улучшение. Введение препаратов должно повторяться, как правило, каждые три-четыре месяца.
- Препараты, использующиеся для лечения болезни Паркинсона. Лекарственные препараты, которые применяются для борьбы с тремором при болезни Паркинсона, могут быть использованы в комбинации с инъекциями ботулинического токсина. Частые побочные эффекты включают сухость во рту, запоры, проблемы с памятью, задержку мочеиспускания или нарушения зрения.
- Миорелаксанты. Эти препараты способны несколько облегчить состоние, но они имеют серьезные побочные эффекты, чаще всего в виде заторможенности, нарушений равновесия и умеренных когнитивных нарушений. Примеры включают диазепам (Валиум, Диастат), лоразепам (Ативан), клоназепам (Клонопин) и баклофен (Лиоресал, Габлофен).
- Обезболивающие. Для облегчения боли могут применять различные препараты, как отпускающиеся по рецепту, так и безрецептурного отпуска.
Немедикаментозное лечение
Симптомы цервикальной дистонии иногда могут быть облегчены с помощью:
- Упражнений, которые укрепляют мышцы шеи и улучшают их гибкость
- Ношения шейного ортеза
- Обучения методам управления стрессом
Хирургические методы лечения
Если менее инвазивные методы лечения не помогают, врач может предложить операцию.
- Рассечение мышц или нервных стволов. У больных, не отвечающих на медикаментозную терапию и введение ботулинического токсина, может быть выполнено хирургическое вмешательство, которое называется селективной денервацией. Оно заключается в рассечении мышц и нервов, отвечающих за развитие кривошеи. Этот метод лечения не получил широкого распространения
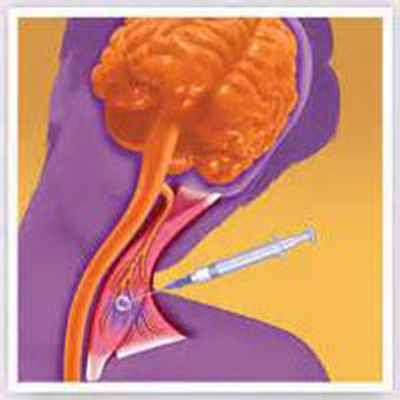
- Глубокая стимуляция мозга (ГСМ). Для проведения глубокой стимуляции мозга тонкий электрод вводится в мозг через маленькое отверстие в черепе. Кончик электрода помещают в той части мозга, которая контролирует движение. Электрические импульсы, которые подаются на электрод, вызывают стимуляцию определенных областей головного мозга и прерывают нервные импульсы, вызывающие сокращение мышц шеи. ГСМ используется только в самых тяжелых случаях цервикальных дистонии.
Хотя цервикальную дистонию невозможно вылечить, вы можете сделать несколько вещей, чтобы уменьшить ее последствия:
- Уменьшайте стресс. Важно избегать ситуаций, которые вызывают стресс или беспокойство, потому что стресс, как правило, усиливает цервикальную дистонию.
- Отдыхайте чаще. Симптомы часто исчезают во время сна, так что старайтесь побольше отдыхать. Вы можете облегчить свое состояние, если будете делать короткие перерывы в течение дня, чтобы полежать на спине и расслабиться.
- Используйте тепло. Воздействие тепла помогает расслабить напряженные мышцы шеи и облегчить боль.
- Попробуйте прикосновения. Различные виды прикосновений, например, прикосновение к противоположной стороне вашего лица или задней части головы, могут на время расслаблять напряженные мышцы шеи. Для разных людей работают различные сенсорные приемы, и если вы найдете тот, который эффективен для вас, вы сможете долго пользоваться им.
Тяжелые случаи цервикальной дистонии могут заставить вас некомфортно ощущать себя в обществе или затруднять выполнение повседневных задач, таких как вождение транспорта. Многие люди с цервикальной дистонией чувствуют себя изолированными и подавленными.
Помните, что вы не одиноки. Ряд организаций и групп поддержки ориентирован на предоставление информации и поддержку людей, страдающих цервикальной дистонией, и их близких.
Ваш доктор может предложить вам вступить в группы поддержки в вашем регионе, или же вы можете найти информацию о местных группах поддержки в Интернете.
Спастическая кривошея
Статья о неизлечимом заболевании – цервикальной дистонии или спастическая кривошея. Причины, факторы риска и методы снижения интенсивности симптомов.
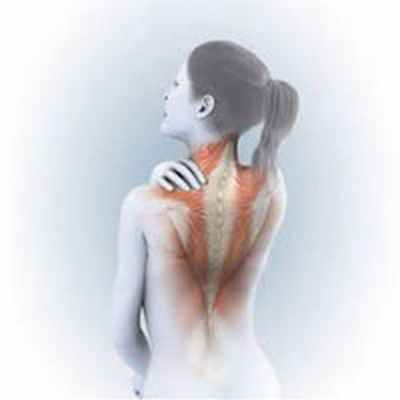
Цервикальная дистония, которая также называется спастической кривошеей, является патологическим болезненным состоянием, при котором происходит непроизвольное сокращение мышц шеи, в результате чего голова вращается или поворачивается в сторону. Цервикальная дистония может также приводить к тому, что голова неконтролируемо наклонена вперед или назад.
Цервикальная дистония это достаточно редко встречающееся заболевание, которое может развиться в любом возрасте, даже в младенчестве, но, чаще всего, возникает у людей среднего возраста, у женщин больше, чем у мужчин. Симптоматика, как правило, развивается постепенно, а затем достигают пика, когда они наиболее выражены.
К сожалению, методов лечения, позволяющих полностью избавиться от этого заболевания, нет. Заболевание иногда проходит без лечения, но устойчивые ремиссии бывают редко. Инъекции ботулинотоксина в пораженные мышцы часто уменьшают симптомы спастической кривошеи. В некоторых случаях может быть эффективно хирургическое лечение.
Симптомы
Мышечные сокращения, при цервикальной дистонии могут привести к вращению головы в различных направлениях, в том числе:
- Подбородок наклоняется к плечу
- Ухо к плечу
- Подбородок поднимается вверх
- Подбородок опускается прямо вниз
Наиболее часто при цервикальной дистонии встречается тип скручивания, когда подбородок притянут к плечу. У некоторых людей отмечается комбинация неправильных поз головы. Могут иметь место и рывковые движения головы.
Большинство пациентов с цервикальной дистонией также могут испытывать боль в шее, которая может иррадиировать в плечо. Заболевание также может вызывать головную боль. У некоторых пациентов со спастической кривошеей боль может быть интенсивной и изнурительной.
Причины
В большинстве случаев врачи не могут выяснить, почему у одних людей развивается цервикальная дистония, а у других нет. В некоторых случаях, однако, отмечается связь развития спастической кривошеи с травмами головы шеи или плеча. Некоторые медикаментозные препараты, например, определенные психотропные или противорвотные, могут привести к развитию цервикальной дистонии у некоторых людей.
Факторы риска
Факторы риска развития цервикальной дистонии включают в себя:
- Возраст. В то время как заболевание может развиться у людей любого возраста, даже у детей, наиболее часто это заболевание начинается в возрасте от 40 до 70 лет.
- Пол. Женщины более склонны к развитию спастической кривошеи, чем мужчины.
- Семейный анамнез. Если у близкого члена семьи есть цервикальная дистония или какой-либо другой тип дистонии, то пациент имеет более высокий риск развития заболевания.
- Осложнения: у некоторых людей, у которых сначала развивается цервикальная дистония, в дальнейшем начинают появляться аналогичные симптомы в соседних регионах, таких как плечо или лицо. Кроме того, потеря трудоспособности и боли, которые могут быть вызваны цервикальной дистонией, могут привести к депрессии.
Диагностика
Диагноз цервикальной дистонии (спастической кривошеи) ставится на основании характерных симптомов данных осмотра и результатов инструментальных исследований.
Врача могут интересовать ответы на следующие вопросы:
- Когда начались симптомы?
- Было ли усиление симптомов в течение времени?
- Что облегчает симптомы?
- Какие лекарства принимает пациент?
- Были ли в прошлом инсульт или травмы головы?
Данные осмотра и истории заболевания помогают поставить предварительный диагноз цервикальной дистонии. Но для точного диагноза необходимо исключить другие состояния, при которых могут быть аналогичные симптомы и использовать дополнительные методы исследования. Тесты могут включать в себя:
- Анализы крови или мочи. Они могут выявить наличие интоксикации. . Этот вид медицинской визуализации может быть назначен для идентификации и визуализации опухолей или констатации инсульта.
- Электромиография (ЭМГ). Этот метод диагностики позволяет проводимость электрического импульса в мышцах. ЭМГ помогает оценить и диагностировать нарушения проводимости по нервам и мышцам и помогает подтвердить наличие цервикальной дистонии или другого заболевания.
Лечение
Спастическая кривошея не излечивается. У некоторых пациентов симптомы заболевания могут исчезнуть без лечения, но часто симптоматика рецидивирует. Лечение фокусируется на уменьшении симптоматики.
Медикаментозное лечение
Пациентам со спастической кривошеей часто необходима комбинация лекарств для снижения интенсивности симптомов.
- Ботулинический токсин. Этот препарат, который часто используется для сглаживания морщин на лице, может быть введен непосредственно в мышцах шеи, которые задействованы при цервикальной дистонии. Ботулинический токсин входит в состав таких лекарственных средств, как Ботокс, Диспорт, Ксеомин и Миоблок. У большинства пациентов с цервикальной дистонией после использования токсина отмечается значительное улучшение, но эффект держится недолго и инъекции токсина приходится повторять каждые 3-4 месяца.
- Препараты для лечения болезни Паркинсона. Лекарства, используемые для борьбы с тремором, связанным с болезнью Паркинсона, могут быть использованы в сочетании с инъекциями ботулотоксина. Частые побочные эффекты применения этих препаратов включают: сухость во рту, запор, проблемы с памятью, нарушения мочеиспускания или нарушения зрения.
- Миорелаксанты. Эти препараты часто не очень эффективны, и имеют побочные эффекты, наиболее выражен седативный эффект, нарушение координации движений и умеренные когнитивные нарушения. Это такие препараты как диазепам (Валиум, Diastat), лоразепам (Ativan), клоназепам (Клонопин) и баклофен (Lioresal, Gablofen).
- Обезболивающие. Боль при цервикальной дистонии может быть достаточно интенсивной и может потребоваться использование анальгетиков как безрецептурных, так и рецептурных. . Аккуратная подобранная программу упражнений может улучшить гибкость шеи, уменьшить спазм мышц.
В тех случаях, когда консервативные методы (в том числе и применение ботулинотоксина) не дают эффекта, то могут быть применены хирургические методы лечения.
- Может быть проведено рассечение мышц или нервов. Селективная денервация проводится не очень часто.
- Глубокая стимуляция мозга (ГСМ). При этой хирургической процедуре, в мозг вводится тонкий электрод. Кончик электрода помещают в той части мозга, которая контролирует движение. Электрические импульсы посылаются по проводу для того, чтобы прервать сигналы нервных клеток, которые заставляют голову поворачиваться. ГСМ используется только в самых сложных цервикальной дистонии.
Образ жизни
Цервикальной дистония - неизлечимое заболевание, но выполняя определенные рекомендации можно свести к минимуму последствия этого заболевания:
- Уменьшение стресса. Необходимо избегать ситуаций, которые приводят к развитию стресса или беспокойства.
- Достаточный сон и отдых. Симптомы часто исчезают во время сна, так что важно достаточно отдыхать. Даже короткие перерывы в течение рабочего дня,в течение которых надо лечь на спину и расслабиться, могут значительно улучшить самочувствие.
- Использование тепла. Тепловые пакеты могут помочь ослабить уплотненные мышцы шеи и облегчить боли.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Цервикальная дистония
Спастическая кривошея (цервикальная дистония) - наиболее частый вариант дистонии, представляет собой локализованный гиперкинез, при котором напряжение мышц шеи приводит к насильственному повороту головы. Болеют чаще мужчины 25-35 лет. Дебют заболевания возможен в трех вариантах: постепенное, острое развитие и с предшествующим болевым синдромом в заднешейных мышцах. В зависимости от положения головы выделяют тортиколлис (наиболее типичный элемент кривошеи) - с ротацией головы в сторону, антеколлис - с наклоном или выдвижением головы вперед, ретроколлис - с отклонением головы назад, латероколлис - с поворотом головы в сторону, а также комбинированный вариант цервикальной дистонии.
По характеру гиперкинеза различают тоническую, клоническую и смешанные формы заболевания. В процесс, как правило, вовлекаются все мышцы шеи, но наиболее часто - грудино-ключично-сосцевидная, трапециевидная, ременная мышцы. На начальном этапе возвращение головы в срединное положение возможно самостоятельно, гиперкинез усиливается только при ходьбе, а во время сна отсутствует. По мере прогрессирования болезни выведение головы становится возможным только при помощи рук. Для этого этапа характерны корригирующие жесты (заметное уменьшение гиперкинеза при легком прикосновении к определенным участкам лица). Дальнейшее прогрессирование приводит к невозможности самостоятельного поворота головы, гипертрофиям пораженных мышц и вертебральным корешковым компрессионным синдромам. Спастическая кривошея бывает врожденной, встречается при гепатоцеребральной дегенерации, болезни Галлервордена-Шпатца либо может быть самостоятельной нозологической идиопатической формой. У части больных происходит трансформация спастической кривошеи в торсионную дистонию. При фокальных дистониях в ряде случаев временный положительный эффект (не более 30% случаев) оказывают клоназепам, баклофен, антихолинестеразные препараты. Однако наиболее эффективным методом лечения фокальных дистоний является метод локальной денервационной терапии инъекциями препаратов ботулотоксина (Ботокса, Диспорта, Ксеомина) в мышцы, вовлеченные в гиперкинез, вызывающие частичный парез этих мышц и тем самым устраняющие дистонию на несколько месяцев, после чего введение препарата приходится повторять. В резистентных случаях иногда прибегают к оперативному вмешательству (селективной денервации мышц, стереотаксическим операциям).
Примером успешного лечения цервикальной дистонии препаратом ботулотоксина типа А (Ксеомин) может быть следующее клиническое наблюдение. Пациент А, 27 лет поступил в НМХЦ им. Н.И. Пирогова 27 января 2010 года с жалобами на насильственные повороты головы вправо, усиливающиеся при физической, эмоциональной нагрузке, боли в шейном отделе позвоночника, мышцах задней поверхности шеи. Из анамнеза известно, что в августе 2009 года пациент впервые отметил появление тянущих ощущений в шее, «стягивание» головы и шеи, боли в шейном отделе позвоночника, затруднение поворота головы влево. С данными жалобами обратился в поликлинику по месту жительства, выполнена МРТ - шейного отдела позвоночника: «МР-признаки дорсальной протрузии межпозвонковых дисков С3-С4», выставлен диагноз: «Остеохондроз шейного отдела позвоночника». Несмотря на проводимое лечение в объеме: НПВС, витаминотерапия, физиотерапия отмечал прогрессирование заболевания в виде появления насильственных поворотов головы вправо, усиливающихся при физической, эмоциональной нагрузке, в связи, с чем диагностирована: «Цервикальная дистония». На фоне приема Клоназепам 0,5 мг 3 раза/день отмечал временный положительный эффект в виде отсутствия ротации и поворота головы в течение 2-3 часов после приема препарата. Однако в течение 2-х месяцев до госпитализации в стационар через 4-5 часов после приема Клоназепама отмечал увеличение продолжительности периодов насильственных поворотов, наклона головы вправо, ограничивающих профессиональную и повседневную деятельность больного, появление корригирующих жестов.
Семейный анамнез по данной нозологической форме не отягощен. Госпитализирован в НМХЦ для уточнения диагноза, определения дальнейшей тактики лечения. В неврологическом статусе: Общемозговой и менингеальной симптоматики нет. Черепно-мозговые нервы интактны. Двигательная сфера: Парезы не выявляются. Мышечный тонус не изменен D=S. Непроизвольный поворот головы вправо, наклон головы к правому плечу, невозможность фиксации взора прямо, наличие корригирующего жеста в виде поворота головы в противоположную сторону левой рукой. Сухожильные рефлексы с рук средней живости D=S, коленные D=S, ахилловы S=D. Патологических стопных знаков нет. Нарушений координации и чувствительности не выявлено. Вертебральный синдром: тоническое напряжение левой грудино-ключично-сосцевидной с ее гипертрофией, напряжение правой трапециевидной и ременной мышц.
Пальпация и перкуссия паравертебральных точек и остистых отростков шейного отдела позвоночника безболезненна. Высшие психические функции: снижение фона настроения. В ходе проведенного исследования исключен вторичный (органический), парксизмальный генез цервикальной дистонии, Так по данным МРТ головного мозга - патологических изменений в веществе головного мозга не выявлено. При ЭЭГ - пароксизмальной и эпилептической активности не выявлено. При ЭНМГ данных за поражение мотонейрона, радикулопатию не получено, выявлено повышение амплитуды миограммы с левой грудино-ключично-сосцевидной, правой трапециевидной и ременной мышц. Выставлен диагноз: «Идиопатическая цервикальная дистония (латеро-, тортиколлис), тоническая форма, III степени тяжести». С учетом низкой эффективности медикаментозной терапии в качестве метода лечения выбрано введение ботулотоксина типа А в вовлеченные в патологический процесс мышцы шеи. Так, были инъецированы m.sternocleidomastoideus sin. в дозе 60 ЕД, в m. Trapesius dex. в дозе 20 ЕД, в m. Splenius cervici dex. в дозе 80 ЕД, суммарная доза Ксеомина составила 160 ЕД.
Начиная с 4 дня после введения препарата отмечалось постепенное улучшение состояния в виде уменьшении продолжительности и частоты насильственных поворотов и наклона головы вправо, максимальный эффект достигнут к 12 дню, проявляющийся полным восстановлением активных движений в шейном отделе позвоночника, регрессом поворота головы вправо, значительным уменьшения частоты и продолжительности наклона головы вправо, отсутствием корригирующих жестов, улучшением эмоционального фона. При выписке больному рекомендовано повторное введение препаратов ботулотоксина типа А через 4-6 месяцев. В настоящее время инъекции препаратов Ботулотоксина типа А являеются наиболее эффективным методом лечения цервикальной дистонии, позволяющим вернуть пациента к полноценной жизни, избежать инвалидизации.
© 2022 ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России. Использование материалов сайта полностью или частично без письменного разрешения строго запрещено.
Цервикальная дистония
ФГБУ «3-й Центральный военный клинический госпиталь им. А.А. Вишневского» Министерства обороны России, Красногорск
ФГБУ «3-й Центральный военный клинический госпиталь им. А.А. Вишневского» Министерства обороны России, Красногорск
Цервикальная дистония: пути повышения эффективности ботулинотерапии
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2020;120(6): 137‑143
ФГБУ «3-й Центральный военный клинический госпиталь им. А.А. Вишневского» Министерства обороны России, Красногорск
Цервикальная дистония является одним из самых сложных расстройств движения, при которых используются препараты ботулинического токсина типа А. Значительное количество типов дистонической установки головы и шеи определяет множество различных мышечных паттернов, иногда при внешне схожих проявлениях. Объективные трудности выявления актуального патологического мышечного паттерна для последующей инъекции в ряде случаев определяют низкую эффективность проводимой ботулинотерапии. С учетом этой ситуации необходимо адаптировать анатомический подход к правильному выбору дистоничных мышц, что позволит улучшить результаты ботулинотерапии цервикальной дистонии.
ФГБУ «3-й Центральный военный клинический госпиталь им. А.А. Вишневского» Министерства обороны России, Красногорск
ФГБУ «3-й Центральный военный клинический госпиталь им. А.А. Вишневского» Министерства обороны России, Красногорск
Дата принятия в печать:
Цервикальная дистония (ЦД) — самый распространенный, легко узнаваемый и достаточно изученный дистонический гиперкинез у взрослых. Тем не менее курация пациентов, страдающих ЦД, — почти всегда сложная задача. Медикаментозное лечение пероральными формами препаратов (производные бензодиазепина — клоназепам, антихолинергические препараты — бипериден, тригексифенидил, миорелаксанты и др.) чаще всего малоэффективно и сопровождается значимыми побочными явлениями при попытке увеличения дозировки с целью достижения необходимого терапевтического эффекта. В течение длительного времени предпочтительным методом лечения ЦД является использование ботулинического токсина типа А (БТА) [1], эффективного для уменьшения как дистонических движений, так и немоторных проявлений заболевания, в том числе — боли [2, 3]. И хотя применение локального хемоденервационного метода лечения начинает входить в рутинную практику неврологов, практикующих инъекции БТА, введение препарата сопряжено с трудностями определения мышечного паттерна, участвующего в форме ЦД, точности введения в выбранные мышцы, правильности подбора дозы препарата для каждой мышцы, исходя из вклада в патологическую установку головы. Следствием ошибок, возникающих при использовании БТА, является то, что около 30% пациентов с ЦД сообщают о низком уровне удовлетворенности после лечения [4] и отказываются от продолжения ботулинотерапии, причем около 20% отказов вызваны полным отсутствием или крайне низкой эффективностью от проводимых инъекций [5, 6]. В редких случаях отказ пациента связан со спонтанной ремиссией.
Биомеханика движений головы и шеи
Отсутствие полной удовлетворенности при лечении ЦД с использованием БТА привело к необходимости дальнейших исследований в области биомеханики движения головы при патологических установках, не характерных для физиологического состояния, и обоснованному разделению на изолированные формы движений головы и шеи [7—11].
Позвоночный столб представляет собой ось тела, которая должна соответствовать двум противоположным механическим условиям: устойчивости и пластичности. Это относится в целом как к позвоночнику, так и к его отделам, из которых одним из самых сложных является шейный отдел как наиболее подвижная часть. Фундаментальным трудом, объединяющим знания анатомии, физиологии и биомеханики движения тела человека в целом является работа A. Kapandji [12], в которой детально представлен комплексный подход к проблеме движений в шейном отделе позвоночника.
В функции шейного отдела позвоночника входит активное поддержание положения головы в секторе радиусом 180° как в вертикальном, так и в горизонтальном направлениях. Это достигается особенностями его собственной «вантовой» структуры, представленной симметричной системой мышц и связок, взаимно уравновешивающей обе стороны и позволяющей шейному отделу придерживаться центральной оси. Эта активная пластичная адаптация находится под контролем экстрапирамидной системы и эволюционно развита и закреплена, имея в своей основе главную цель — полноценную реализацию стереозрения и стереослуха, необходимых для определения источника опасности или интересующего объекта.
В целом шейный отдел позвоночника состоит из двух анатомически и функционально различных сегментов (рис. 1):
— верхний, или подзатылочный, сегмент (I) состоит из первого позвонка, или атланта, и второго позвонка, или осевого позвонка. Эти позвонки связаны между собой и с затылком при помощи сложной цепи суставов с тремя осями и тремя степенями подвижности;
— нижний сегмент (II) продолжается от нижней поверхности осевого позвонка до верхней поверхности первого грудного позвонка. Сочленения в нижнем сегменте имеют только два типа подвижности: сгибание-разгибание; смешанные движения бокового наклона с ротацией, но не чисто ротация, или только боковой наклон.
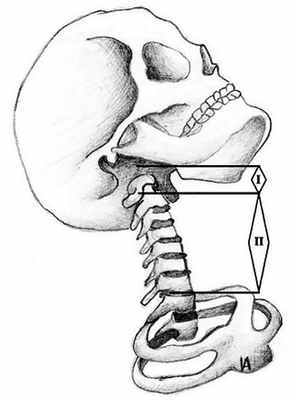
Рис. 1. Функциональные сегменты шейного отдела.
Функционально два этих сегмента дополняют друг друга, формируя сложный с функциональной точки зрения биологический механизм для обеспечения ротационных, наклонных движений или сгибания-разгибания головы. Меньшей степенью подвижности, конечно, обладает верхний (подзатылочный) сегмент (табл. 1).
Таблица 1. Объем движений в сегментах шейного отдела позвоночника (в градусах)
Боковой наклон (в каждую сторону)
Поворот (в каждую сторону)
Соответственно тому как костно-суставной механизм шейного отдела представлен двумя уровнями, также и мышечное представительство реализовано на двух уровнях и отличается местом прикрепления мышц: верхний уровень «голова и СI позвонок» и нижний «СIII—СVII позвонки». Следствием такой дифференциации мышц является возможность независимого движения уровней друг от друга, верхний по отношению к нижнему и нижний по отношению к грудному отделу позвоночника. Так, при движении головы происходит активация мышц, прикрепляющихся к черепу (при ЦД формируется патологическая поза головы, при нормальном положении шейного отдела — компонент «капут» [7]), а при движении шеи — соответственно мышц, прикрепляющихся к позвонкам верхнешейного отдела позвоночника (при ЦД формируется патологическая поза шеи, в то время как положение головы относительно шейного отдела позвоночника не имеет патологических отклонений — компонент «коллис» [7]). В этой ситуации СII позвонок действует как своего рода фиксированная точка [8].
В биомеханике движения головы, к примеру, если разбирать разворот вокруг оси (компонент «торти-») следует понимать, что поворот головы может быть осуществлен за счет мышц, прикрепляющихся к основанию черепа или верхнешейным позвонкам и участвующих непосредственно в повороте головы (вариант 1), либо за счет разворота шейных позвонков, т.е. шеи вокруг своей оси, за счет мышц, прикрепляющихся непосредственно к поперечным или остистым отросткам СIII—СVII позвонков (вариант 2). А также возможно, что чаще и происходит, сочетанное движение в обоих сегментах. То же самое относится и к наклону головы и шеи (рис. 2).
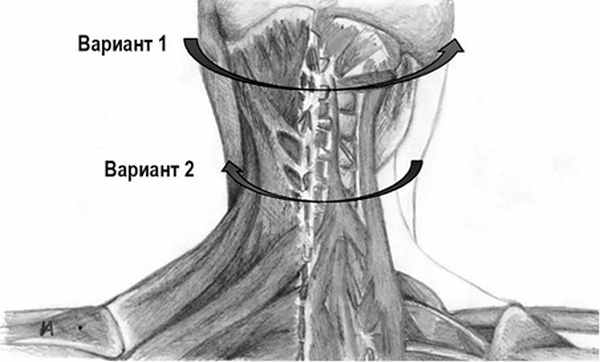
Рис. 2. Вариативность разворота или наклона головы и шеи в зависимости от места прикрепления мышц.
Примером возможности изолированной активации мышц шеи на разных уровнях являются еще и сложные формы ЦД в виде шифта. К примеру, шифт вперед — это сочетание антеколлиса и ретрокапута, когда мышцы, имеющие прикрепление в нижнем сегменте шеи, сгибают шею вперед, а мышцы, прикрепляющиеся в верхнем сегменте шеи, запрокидывают голову назад [13]. То же относится и к боковому шифту, когда происходит наклон шеи (латероколлис) в одну сторону, а головы в свою очередь (латерокапут) в противоположную [11].
Это анатомо-функциональное подразделение комплекса головы и шеи явилось одной из анатомических основ концепции COL-CAP — возможности клинического проявления цервикальной дистонии вследствие изолированной дистонической активности мышц на разных уровнях [7, 9].
Проф. G. Reichel, а в последующем и многие другие исследователи [7, 10, 14], в своих работах обозначили клинические и радиологические корреляции для различных форм ЦД, характерные как для «чистых» форм тортиколлиса и тортикапута, а также анте-, ретро- и латероколлиса и латерокапута, так и для возможных комбинаций форм коллиса и -капута. Преобладание компонента «капута» или компонента «коллиса», а также смешение этих форм составило соотношение приблизительно 1:1:3. При этом даже при смешении форм имеется преобладание того или иного компонента, в большей степени участвующего в патологической установке головы.
Методы, повышающие эффективность ботулинотерапии
Принимая во внимание эффективность ботулинотерапии при ЦД, статистика низкой удовлетворенности или нежелание пациентов вернуться к повторному лечению привели к необходимости определения причин последнего. И если в ранних исследованиях указывалось на недостаточную эффективность без определения факторов [15, 16], современные исследования приводят реальные объяснения причин, которые включают резистентность к БТА (крайне редко), неправильные диагнозы, неоптимальные дозы, неправильный выбор мышц, отсутствие электромиографического (ЭМГ) контроля, трансформацию форм дистонии с течением времени, которая также не принимается во внимание при выборе мышц [17—20].
В случае недостаточного эффекта, отмеченного при осмотре пациента в динамике, при последующих инъекциях следует осуществлять модификацию схемы терапии и изменение дозы БТА, применять дополнительные методы контроля инъекции, проводить консультирование с более опытным специалистом по ботулинотерапии. В симптомообразовании ЦД участвуют три группы мышц: дистоничные, антагонисты, компенсаторные, что вносит дополнительные трудности в выбор нужных мышц. Обязательным условием максимально эффективной диагностики дистонического мышечного паттерна и точного введения ботулотоксина является использование ЭМГ [21]. При этом врач должен понимать, что в ряде случаев ЭМГ-активность может быть следствием компенсаторной активности мышц на противоположной стороне, направленной на активное уравновешивание патологической позы или патологической моторики и ошибочно расценено как дистоническая активность [22].
В некоторых случаях может потребоваться выполнение ультразвуковой визуализации или компьютерной томографии (КТ) с целью сравнения мышц (их морфологическое состояние и объемы) с двух сторон при латероколлисе [23].
Также КТ-исследование является важным в диагностике тортикапута, когда необходима оценка аксиальных срезов на уровне II и VI шейного позвонков (рис. 3, а), и для выявления гипертрофированной нижней косой мышцы шеи. При характерных признаках тортикапута и определении гипертрофированной нижней косой мышцы шеи целесообразно сразу ввести в нее БТА (см. рис. 3, б).
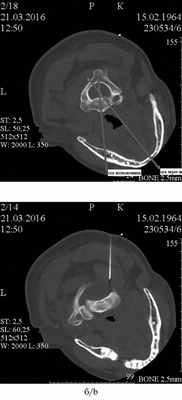
Рис. 3. КТ-исследование.
а — смещение оси, проведенной через тело VI шейного позвонка, относительно оси, проведенной через нижнюю челюсть; б — положение иглы при введении БТА в гипертрофированную нижнюю косую мышцу головы.
Эффективным методом, который может заменить КТ-исследование, является ультразвуковое исследование (УЗИ). Методика исследования мышц и введение БТА под контролем УЗИ активно развивается в настоящее время. Преимуществом метода являются его более низкая стоимость, меньшие временные затраты и простота в организации проведения исследования.
Материал и методы
В Неврологическом центре ФГБУ «3-й Центральный военный клинический госпиталь им. А.А. Вишневского» МО России в 2016—2019 гг. было проведено открытое неконтролируемое клиническое исследование, целью которого являлись анализ недостаточной эффективности использования БТА при ЦД и разработка схемы, облегчающей диагностику форм и выбор мышечных групп из большого количества мышц, участвующих в патологической установке головы и шеи.
Изучив записи о ранее проводимом лечении с использованием БТА на этапах, предшествующих госпитализации пациента, в тех случаях, когда пациенты отмечали низкую эффективность ботулинотерапии, опытный специалист-ботулинотерапевт оценивал состояние каждого пациента и устанавливал диагноз в соответствии с рекомендованными в настоящее время критериями [24].
В исследовании приняли участие 42 пациента, которые проходили лечение по поводу ЦД с применением БТА и ранее имели неудовлетворительный эффект в других медицинских учреждениях.
Так как основная цель этого исследования состояла в том, чтобы выявить причины низкой эффективности использования БТА при ЦД в реальных клинических условиях, фиксированный протокол не применяли.
В каждом случае выбор дозы БТА, мышечного паттерна, дополнительных методов лечения, дополнительных технических средств, повышающих точность введения препарата (КТ, УЗИ, ЭМГ), оставались на усмотрение врача. Для исключения возможности влияния на результаты терапии развития иммунорезистентности использовали ботулинический токсин типа А, свободный от комплексообразующих белков (incobotulinumtoxin A, Ксеомин, Германия) [25, 26].
Большая часть обследованных пациентов (n=35) сообщили о неудовлетворительных результатах с самого начала лечения, остальные отмечали положительный эффект при первых сеансах введения БТА с неудовлетворительным эффектом при последующих введениях (n=7). Среднее количество ранее выполненных сеансов ботулинотерапии составило от 2 до 5, с диапазоном доз препаратов 100—375 единиц для incobotulinumtoxin A и onabotulinumtoxin A, и 500—1350 единиц abobotulinumtoxin A.
Результаты проведенного обследования пациентов показали, что наиболее распространенной причиной неудовлетворительного ответа на ранее проводимую ботулинотерапию был неоптимальный выбор мышц и мышечного паттерна (n=38). Мышцы, используемые для коррекции дистонической установки головы или шеи, исходя из представляемых протоколов, не полностью соответствовали мышечному паттерну, формирующему патологическую позу. Изменение выбора мышц при равных соответствующих дозах приводило к положительному эффекту.
На втором месте по частоте выявления находилась неадекватная доза БТА (n=17). Также при анализе протоколов проводимых сеансов ботулинотерапии в других медицинских учреждениях выявлено, что при правильном выборе мышечного паттерна дозы препарата были недостаточными. Заниженные дозы в некоторых случаях объяснялись самими пациентами дороговизной проводимой терапии, когда препарат приходилось приобретать самостоятельно. В 4 случаях, при, казалось бы, адекватной дозировке вводимого БТА, потребовались дозы, превышающие рекомендованную максимальную (рис. 4). В ряде случаев неоптимальный выбор мышц сочетался с низкой дозой БТА. Одной из причин неправильного выбора мышц было отсутствие коррекции на фоне трансформации дистонии по прошествии времени (n=8). Также в некоторых случаях изначально можно было бы получить положительный ответ на введение БТА при использовании ЭМГ контроля во время введения препарата (n=7).
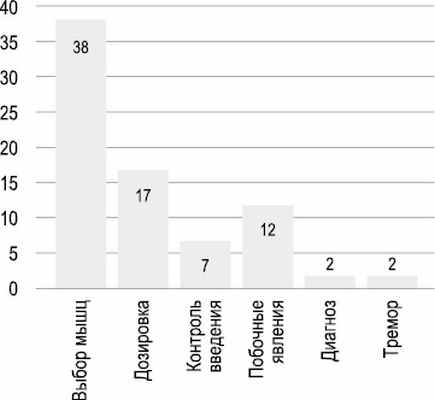
Рис. 4. Основные причины неудовлетворительной эффективности введения БТА (n).
Еще одной распространенной причиной был негативный настрой на лечение со стороны пациента вследствие развития нежелательных явлений после введения БТА (n=12) как в виде единственного негативного симптома в форме нарушения глотания (n=5), так и в виде сочетания нежелательных явлений, одним из часто отмечаемых пациентами были боли после инъекции (n=10). При этом следует отметить, что негативного настроя в отношении последующих инъекций можно было избежать. В ряде случаев низкий комплаенс может быть связан как с неадекватным и завышенным ожиданием со стороны пациента, так и с отсутствием должного внимания со стороны врача при постановке и обсуждении целей проводимого лечения вместе с пациентом.
В единичных случаях отсутствие эффекта было связано с неправильно установленным диагнозом, когда у пациента имела место психогенная дистония (n=2), наличием ЦД, сопровождавшейся выраженным тремором головы (n=2), и отсутствием приверженности у данных пациентов к дополнительной медикаментозной терапии (клоназепам, бипериден). В 3 случаях возникли подозрения на первичную иммунорезистентность, которые после проведения пробы на m. frontalis были отвергнуты.
Лечение пациентов с ЦД, проведенное на базе Неврологического центра ФГБУ «3-го ЦВКГ им. А.А. Вишневского» МО России с учетом вышеперечисленных особенностей применения ботулинотерапии, привело к положительному результату в 100% случаев (n=40, исключены из исследования 2 случая психогенной ЦД).
Вторым этапом работы явился анализ литературы по лечению ЦД ботулиническим токсином на основе практического подхода, ориентированного на вопросы клинической практики. Мы провели поиск по базам данных Medline и библиотеки Cochrane с 1995 по 2018 г., используя термины «цервикальная дистония», «спастическая кривошея», «ботулинический токсин», «ксеомин», «ботокс», «диспорт» (на английском языке). Полученные данные о применяемых схемах мышечных паттернов были в некоторой степени разрозненны и отличались как в составе мышечного паттерна, так иногда и в стороне использования таргетных мышц, что и привело к мысли о необходимости структурирования информации с целью повышения удобства и упрощения использования в рутинной клинической практике.
На основании клинической практики специалистов ботулинотерапии неврологического центра 3-го ЦВКГ им. А.А. Вишневского разработана схема, облегчающая выбор мышечных групп из большого количества мышц, участвующих в патологической установке головы и шеи (табл. 2). После установленного диагноза и определения формы дистонии такая схема позволяет с наименьшими затратами времени определиться с таргетными мышцами. Данные табл. 2 позволяют эффективно в динамике отслеживать возможную трансформацию форм ЦД у пациента.
Таблица 2. Единая схема мышечных паттернов при различных формах ЦД
спастическая кривошея (цервикальная дистония)
Спастическая кривошея или цервикальная дистония - это неврологическое заболевание, одна из форм фокальной дистонии, которое характеризуется патологической установкой головы или/и шеи вследствие спазма мышц шеи, а также может сопровождаться тремором головы. К сожалению, цервикальная дистония у взрослых (спастическая кривошея) значительно ухудшает качество жизни людей, приводит к социальной дезадаптации: потере трудоспособности, к развитию социальных фобий. Пациентов мучают боль и депрессия.
Кривошея у взрослых: лечение, признаки и развитие заболевания
Кривошея у взрослых (цервикальная дистония) может начаться в любом возрасте, но наиболее часто в интервале от 30 до 60 лет. Статистически женщины заболевают спастической кривошеей немного чаще, чем мужчины. Кривошея обычно развивается постепенно, и лишь в редких случаях начало может быть острым. Большинство пациентов сообщают о медленном нарастании симптомов и признаков кривошеи - от минимальных до отчетливо выраженных - в течение 5 лет.
Признаки кривошеи начинаются с дискомфорта в шейном отделе позвоночника, легкой боли и ощущения скованности. В следствие сокращения мышц шеи может быть легкое подергивание головы, похожее на тремор. Все эти признаки и симптомы могут быть непостоянно, а проявляться при эмоциональном волнении, ходьбе, физической нагрузке.
Такие признаки цервикальной дистонии (кривошеи) могут быть расценены, как проявление миозита или остеохондроза. Постепенно симптомы усиливаются и заставляют обратиться к врачу.
У 1/3 пациентов цервикальная дистония трансформируется в сегментарную, когда вовлекаются в мышечный спазм соседние области и формируется дополнительно блефароспаз (зажмуривание глаза), оромандибулярная дистония (движение в нижней половине лица в виде непроизвольного открывания или закрывания рта), писчий спазм. Около 5-20% пациентов могут иметь спонтанное улучшение состояния в течение 6 месяцев после появления первых симптомов заболевания кривошеей.
Многие люди могут некоторое время контролировать патологические позы и движения шеи и головы, используя специальные приемы: жесты антогонисты или корригирующие жесты, например, касание рукой головы или шеи и др. Такие "трюки" уникальны и специфичны только для дистонии и являются своеобразным "диагностическим ключом" почти у 70% пациентов. Наиболее частые корригирующие жесты - это касание пальцем или рукой нижней части лица для того, чтобы вернуть голову в нормальное срединное положение. Другие более тонкие и незаметные приемы: потягивание за кончик носа или уха, сосание бус на шее или покусывание карандаша, удержание головы касанием затылочной области, опора затылочной областью о спинку кресла или стену. Интересно отметить, что даже мысленное представление этого жеста-антагониста выравнивает положение головы.
Признаки (симптомы) кривошеи могут ухудшаться при ходьбе, переносе тяжестей, эмоциональном стрессе, волнении, общей слабости. В тоже время некоторые пациенты отмечают, что состояние ухудшается во время отдыха, чтения или просмотре тв.
Сегодня существует эффективное лечение спастической кривошеи у взрослых. Наша клиника занимает ведущее место в Москве по лечению данного заболевания. Применение ботулинотерапии (БТА) при кривошеи у взрослых сегодня является первой линией лечения.
В зависимости от позы существуют следующие основные виды цервикальной дистонии:
- Тортиколлис - поворот головы вправо, влево
- Латероколлис - наклон головы к левом или правому плечу
- Ретроколлис - запрокидывание головы назад
- Антероколлис - наклон головы вперед
- Сагит альный шифт - смещение головы вперед или назад
- Латеральный шифт - смещение головы вправо или влево
Для лечения спастической кривошеи у взрослых, обратитесь к одному из наших специалистов:
Наприенко Маргарита Валентиновна
Главный врач, доктор медицинских наук, профессор, невролог высшей категории
Екушева Евгения Викторовна
Невролог, доктор медицинских наук, профессор
Сазонова Ангелина Геннадьевна
Невролог, функциональный диагност, кандидат медицинских наук
Читайте также:
