Десмопластическая трихоэпителиома. Трихофолликулома. Пиломатриксома.
Обновлено: 19.04.2024
Опухоли придатков кожи — клинически гетерогенная группа заболеваний, в основе которых лежит поражение клеток потовых, сальных желез и клеток фолликулярного протока. Клиническая и дерматоскопическая диагностика новообразований придатков кожи сложна, особенно при единичных новообразованиях и спорадических случаях, из-за визуальной идентичности опухолей другим доброкачественным или злокачественным новообразованиям придатков желез, узелковой форме базальноклеточного рака, метастазам в кожу и др. Кроме этого, диагностические сложности могут возникнуть при патоморфологическом исследовании, т. к. встречаются опухоли со смешанной дифференцировкой из клеток эккриновой и апокриновой желез, сальной железы, фолликулярного канала. В статье приведены современные данные о новообразованиях придатков кожи: их классификации (на основании классификации опухолей кожи ВОЗ 2018 г.), диагностике опухолей придатков кожи с учетом особенностей локализации новообразования, о клинической, дерматоскопической картине, об ассоциированных с новообразованиями придатков кожи наследственных синдромах. На клиническом примере семьи с генетическим аутосомно-доминантным синдромом Брука — Шпиглера подробно описана клиническая и дерматоскопическая картина множественных трихоэпителиом, спираденом, цилиндром.
Ключевые слова: опухоли кожи, синдром Брука — Шпиглера, дерматоскопия, новообразования, апокриновые железы, сальные железы, потовые железы, трихоэпителиома, спираденома, цилиндрома.
Для цитирования: Кубанов А.А., Сысоева Т.А., Ковалева Ю.П. и др. Опухоли придатков кожи. Синдром Брука — Шпиглера. РМЖ. Медицинское обозрение. 2019;3(12):42-45.
Сutaneous adnexal tumors. Brook — Spiegler syndrome
A.A. Kubanov 1 , T.A. Sysoeva 1 , Yu.P. Kovaleva 2 , A.S. Bisharova 1 , I.B. Mertsalova 1
1 Russian Medical Academy of Continuous Professional Education, Moscow
2 Yaroslavl Central City Hospital
The cutaneous adnexal tumors are a clinically heterogeneous group of diseases, which are based on abnormalities of sweat, sebaceous and hair follicular cells. Clinical and dermatoscopic diagnosis of the skin appendages neoplasms is difficult, especially if they’re single neoplasms and sporadic, due to the visual identity of the tumors to other benign or malignant neoplasms, such as the nodular form of basal cell carcinoma, skin metastases, etc. In addition, diagnostic difficulties can happen during pathomorphological study, as tumors can have a mixed differentiation of eccrine and apocrine glands cells, cells of sebaceous gland, hair follicle cells. The article represents current data on the cutaneous adnexal tumors: their classification, based on the classification of skin tumors of the WHO in 2018, diagnosis of tumors according to their localization, the clinical and dermatoscopic picture associated with neoplasms of dermal appendages by hereditary syndromes.
A clinical example of a family with genetic autosomal dominant Brook — Spiegler syndrome describes the clinical, dermatoscopic picture of multiple trichoepitheliomas, spiardenomas, cylindromas in detail.
Keywords: cutaneous tumor, Brook — Spiegler syndrome, dermatoscopy, neoplasms, apocrine glands, sebaceous glands, sweat glands, trichoepithelioma, spiardenoma, cylindroma.
For citation: Kubanov A.A., Sysoeva T.A., Kovaleva Yu.P. et al. Сutaneous adnexal tumors. Brook — Spiegler syndrome. RMJ. Medical Review. 2019;12:42–45.
В статье приведены современные данные о новообразованиях придатков кожи. На клиническом примере семьи с генетическим аутосомно-доминантным синдромом Брука — Шпиглера описана клиническая и дерматоскопическая картина

Введение
Опухоли придатков кожи — это группа новообразований, которые происходят из клеток потовой железы или пилосебационного аппарата кожи (клеток волосяного фолликула, сальных и апокриновых желез). Среди новообразований придатков кожи выделяют доброкачественные и злокачественные новообразования с наследственным и спорадическим происхождением [1].
Визуальная диагностика опухолей придатков кожи сложна, т. к. клинические проявления многих новообразований придатков кожи схожи (часто это полушаровидные папулы размером от 0,1 до 0,5 см и более, плотноэластической консистенции, телесного или розоватого цвета, располагающиеся на коже туловища, лица, волосистой части головы). Дерматоскопическая картина также может вызывать диагностические сложности и варьировать в зависимости от локализации, размера, строения и клеточного состава конкретного новообразования. Поэтому основой диагностики опухолей придатков кожи является гистология.
Классификация опухолей придатков кожи
Общепринятая классификация опухолей придатков кожи основана на происхождении и клеточном составе новообразований. Так, например, выделяют опухоли с эккриновым и апокриновым происхождением (порома, спираденома, цилиндрома, спираденоцилиндрома, сирингома и др.); опухоли с происхождением из волосяного фолликула (трихобластома, или трихоэпителиома, фиброэпителиома Пинкуса, пиломатрикома и др.); опухоли с происхождением из сальной железы (аденома сальной железы, стеатоцистома, или себоцистома, карцинома сальной железы и др.). Могут быть опухоли комбинированного происхождения (в одном новообразовании две и более линии дифференцировки клеток эккриновой и апокриновой желез, сальной железы, фолликулярного канала) [1, 2].
Опухоли придатков кожи могут возникать в любом месте тела, однако у некоторых новообразований есть излюбленные места локализации:
зона волосистой части головы: цилиндрома, сирингоцистаденома, сальножелезистый невус;
периорбитальная зона: апокриновая и эккриновая гидроцистома, сирингома, сальножелезистая карцинома;
центральная зона лица: трихофолликулома, трихоэпителиома, трихолеммома, фиброфолликулома;
зона туловища: спираденома, эруптивные веллюсные кисты, болезнь Педжета на соске;
зона конечностей: эккринная порома, злокачественная эккринная порома и др.
Новообразования придатков кожи могут быть ассоциированы с наследственными синдромами: синдромом Каудена (множественные трихолеммомы и карциномы легких, щитовидной железы), синдромом Гарднера (множественные эпидермоидные кисты, остеомы, полипоз кишечника), синдромом Мюира — Торре (аденомы, эпителиомы и карциномы сальных желез или множественные кератоакантомы и висцеральные карциномы), синдромом Брука — Шпиглера (цилиндромы, спираденомы и трихоэпителиомы, злокачественные новообразования слюнной железы) [3].
Синдром Брука — Шпиглера
Синдром Брука — Шпиглера — это аутосомно-доминантно наследуемый синдром с различной пенетрантностью гена, проявляющийся развитием множественных новообразований придатков кожи: спираденом, цилиндром, спираденоцилиндром и трихоэпителиом. Впервые этот синдром был описан Ancell в 1842 г., однако Brooke в 1892-м и Spiegler в 1899-м, обследовав множественные микроскопические препараты новообразований, способствовали
изучению этого синдрома.
Известен ген, патогенетически ответственный за развитие этого заболевания. Мутации гена CYLD (cylindromatosis gene) в хромосоме 16q12-q13 обнаруживают у 80–85% пациентов с классическим фенотипом синдрома Брука — Шпиглера [4].
Данные морфологических исследований по частоте встречаемости новообразований при синдроме Брука — Шпиглера расходятся. Традиционно считалось, что большинство новообразований у этих пациентов относятся к цилиндромам, однако исследование D.V. Kazakov et al. продемонстрировало, что спираденомы и спираденоцилиндромы у пациентов с синдромом Брука — Шпиглера встречаются чаще [5].
Описаны фенотипические варианты синдрома с мутациями в гене CYLD: синдром множественных семейных трихоэпителиом (множественные трихоэпителиомы без цилиндром, спираденом и др.), семейный цилиндроматоз (множественные цилиндромы на волосистой части головы — «тюрбанная опухоль»); встречаются редкие случаи множественных спираденом или спираденоцилиндром без других новообразований придатков кожи.
Доказано, что различные фенотипические варианты типа и количества новообразований придатков кожи возможны внутри одной семьи [6].
Известны спорадические случаи спираденом, цилиндром и трихоэпителиом, гистологически идентичных новообразованиям при синдроме Брука — Шпиглера, однако при синдроме могут выявляться в одном биоптате несколько разных типов новообразований, т. е. появляются «гибридные» новообразования в одном очаге.
Например, тщательное гистологическое изучение трихоэпителиомы, удаленной у пациента с фенотипом множественных семейных трихоэпителиом, выявило области с гистологическими проявлениями спираденомы, цилиндромы и спираденоцилиндромы. Таким образом, синдром Брука — Шпиглера демонстрирует морфологическую близость этих трех новообразований и свидетельствует об их развитии из пилосебационного аппарата кожи [7].
Клиническая картина классической формы синдрома Брука — Шпиглера представлена множественными новообразованиями придатков кожи, чаще наблюдают от 10 до 30 опухолей разного размера — от 0,2 до 3 см и более, локализующихся на коже головы и шеи, чаще — в области скальпа, лица, периаурикулярных областей, реже — на коже туловища. Новообразования начинают возникать в детском возрасте или в период полового созревания, медленно растут и появляются в течение всей жизни. Тяжелые варианты с множественными новообразованиями, обезображивающими и покрывающими большие площади кожного покрова, редки. В литературе есть описание единичного случая огромного количества новообразований (более 1400) [8].
У пациентов с вовлечением кожи в области волосистой части головы, лба чаще выявляются цилиндромы, спираденомы, спираденоцилиндромы. Клинически цилиндромы и спираденомы похожи: это полушаровидные гладкие папулы розового, синеватого или телесного цвета, плотноэластической консистенции, размером от 0,5 до 3 см, часто с сосудами на поверхности. Дерматоскопически определяются бесструктурные области розоватого, розовато-синего цвета, с древовидными сосудами, при поляризации наблюдаются структуры по типу хризалид [9].
Кроме этого, при классическом фенотипе синдрома Брука — Шпиглера часто отмечаются симметричные небольшие (от 0,2 до 1 см) телесного или розоватого цвета новообразования, располагающиеся в носогубных складках, периаурикулярных областях, морфологически они соответствуют трихоэпителиомам.
Дерматоскопически трихоэпителиомы включают милиумподобные структуры, белого или розового цвета бесструктурные области, более крупные элементы могут содержать древовидные сосуды [9].
Отдельно выделяют неполный фенотипический вариант синдрома Брука — Шпиглера — синдром множественных семейных трихоэпителиом, который клинически проявляется только множественными трихоэпителиомами. При распространенном процессе обнаруживают Х-образное распределение (поражение от носогубных складок до внутренней части бровей), в височных и периаурикулярных областях. Описаны тяжелые обезображивающие варианты синдрома множественных семейных трихоэпителиом с наличием более сотни новообразований, с поражением век, нарушением зрения, поражением слухового прохода, потерей слуха.
У 5–10% пациентов с синдромом Брука — Шпиглера возможна злокачественная трансформация новообразований придатков кожи, чаще — в базальноклеточный рак. Быстрый рост новообразования, его изъязвление могут свидетельствовать о злокачественном перерождении.
Менее чем у 1% пациентов с синдромом Брука — Шпиглера возникает поражение слюнных желез (чаще поражаются крупные околоушные железы, реже — подчелюстные и мелкие слюнные железы), еще более редко регистрируют опухоли молочных желез (цилиндромы). Поражение слюнных желез чаще встречается в группе пациентов старше
40 лет, в большинстве случаев поражение возникает в околоушной железе, оно может быть односторонним или симметричным [10].
Клиническое наблюдение
Пациентка Н., 39 лет, обратилась с жалобами на высыпания на коже лица и в затылочной области. Первые элементы сыпи появились в подростковом возрасте, более 20 лет назад. Постепенно количество высыпаний увеличивалось, отмечался прогрессирующий рост отдельных элементов. Неоднократно обращалась в медицинские учреждения, в которых проводилось удаление новообразований, в большинстве случаев без гистологического заключения. В 2013 г. на основании клинической картины установлен диагноз: множественные трихоэпителиомы. Проведено иссечение новообразования в области лба. Медицинская документация утеряна, со слов пациентки, морфологически биопсийный материал был определен как спираденома.
Из анамнеза известно, что подобные высыпания присутствуют у сестры и матери пациентки, а также наблюдались у деда и сестры деда по материнской линии.
Status localis: у пациентки множественные высыпания в области лба, переносицы, симметрично в носогубных складках, у медиальной поверхности бровей, перед ушной раковиной (рис. 1).

Высыпания на лице представлены мономорфными полушаровидными, телесного цвета папулами, с гладкой блестящей поверхностью, плотноэластической консистенции, размером от 1 до 3 мм в диаметре. При дерматоскопии: новообразования розовые, гомогенного паттерна с множественными милиумподобными структурами, ветвящимися сосудами (рис. 2).

На коже спины элементы розового цвета, с гладкой поверхностью, плотной консистенции, размером до 4 мм. При дерматоскопии: розовато-голубоватые бесструктурные образования. Периферические лимфоузлы не увеличены.
Произведена панч-биопсия двух новообразований в области спины и двух новообразований на лице. Гистологическое заключение: экринная спираденома, трихоэпителиома.
Осмотрена и опрошена мать пациентки Н. — пациентка А., 58 лет. Кожный процесс носит хронический распространенный характер. Представлен папулами и узлами на коже лица, волосистой части головы, спины.
На спине и волосистой части головы множественные розового цвета узловые образования диаметром до 1,5 см, полушаровидные, с гладкой поверхностью, плотноэластичной консистенции (рис. 3).

В околоушных областях, на коже лба (рис. 4А, В) — множественные полушаровидные папулы бледно-розового и телесного цвета диаметром до 3 мм. Кроме этого, на коже лба (рис. 4В) имеются множество мелких и 3 крупных, до 1 см, узловых образования розового и розовато-голубого цвета. Периферические лимфоузлы и слюнные железы не увеличены.
Пациентка отмечает дебют заболевания в подростковом возрасте, когда впервые появились высыпания на коже волосистой части головы. С течением времени возникали новые высыпания, увеличивались существующие. Неоднократно с 2003 г. обращалась к онкологу по месту жительства. Клинически выставлялись различные диагнозы: фибропапилломы, базальноклеточный рак. Пациентка от оперативного лечения отказывалась. В 2008 г. обратилась с жалобами на опухоли спины. Проведено амбулаторное хирургическое иссечение 4 новообразований спины. Гистологическое исследование: во всех биоптатах опухоли потовых желез обнаружена эккринная спираденома с мультицентрическим ростом.
В 2019 г. появилось новообразование розовато-голубого цвета на лбу (см. рис. 4В), которое было исследовано дерматоскопически (рис. 4С), а затем удалено для гистологического исследования. Дерматоскопически виден древовидный сосуд, бесструктурные области серо-голубого и розового цвета, кристаллические структуры. Гистологическое заключение: эккринная спираденома.

Проведено ультразвуковое исследование слюнных желез: подчелюстные, околоушные и подъязычные слюнные железы не увеличены, однородной структуры.
Диагноз «cиндром Брука — Шпиглера» установлен на основании жалоб, анамнеза, осмотра и гистологического исследования.
Заключение
Новообразования кожи являются частым поводом для обращения пациентов на консультацию к дерматологу, косметологу, онкологу. В большинстве случаев эти новообразования оказываются доброкачественными меланоцитарными или эпидермальными опухолями кожи. Опухоли придатков кожи встречаются более редко, их клинические проявления мало знакомы врачам, чаще остаются недиагностированными или определяются неверно как кератома, папиллома, дермальный невус, фиброма и др. При отсутствии необходимых знаний обнаружение злокачественных новообразований кожи затруднено, увеличивается риск фатальных диагностических ошибок. Необходимо заподозрить злокачественное новообразование придатков кожи, если опухоль неоднородна по цвету, имеет неровные инфильтрированные края, плотную консистенцию, изъязвлена. Врачам необходимо помнить клинические особенности новообразований придатков желез, часть из которых имеют характерные места локализации и клиническую картину, а для некоторых, в т. ч. злокачественных новообразований придатков кожи, основой диагностики является гистологическое исследование.
1. Kazakov D.V., McKee P.H., Michal M., Kacerovska D. Cutaneous Adnexal Tumors, 1 st ed. Lippincott Williams and Wilkins Health, Philadelphia; 2012.
2. WHO. Classification of Tumours, 4th edition. 2018.
3. Tse J.Y., Hoang M.P. A review and update of skin appendage neoplasms and associated genetic syndromes. Expert Review of Dermatology. 2012;7:3.
4. Guardoli D., Argenziano G., Ponti G. et al. A novel CYLD germline mutation in Brooke-Spiegler syndrome. J Eur Acad Dermatol Venerol. 2015;29:457–462.
5. Kazakov D.V., Carlson J.A., Vanecek T. et al. Benign and maligant neoplasms in a series of 85 patients with Brooke-Spiegler syndrome, including the phenotype of multiple familial trichoepitheliomas. Mod Pathol. 2010;23:117A.
6. Vanecek T., Halbhuber Z., Kacerovska D. et al. Large germline deletions of the CYLD gene in patients with Brooke-Spiegler syndrome and multiple familial trichoepithelioma. Am J Dermatopathol. 2014;36:868–874.
7. Sellheyer K. Spiradenoma and cylindroma originate from the hair follicle bulge and not from the eccrine sweat gland: An immunohistochemical study with CD200 and other stem cell markers. J Cutan Pathol. 2015;42:90–101.
8. Zarbo R.J., Ricci A. Jr, Kowalczyk P.D. et al. Intranasaldermal analogue tumor (membranous basal cell adenoma). Ultrastructure and immunohistochemistry. Arch Otolaryngol. 1985;111:333–337.
9. Zaballos P., Gómez-Martín I., Martin J.M., Bañuls J. Dermoscopy of Adnexal Tumors. Dermatologic Clinics. 2018;36(4):397–412.
10. Aguilera C.A., de la Varga Martínez R. Heterozygous Cylindromatosis Gene Mutation c. 1628_1629delCT in a Family with Brook — Spiegler Syndrome. Indian J Dermatol. 2016;61(5):580.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Десмопластическая трихоэпителиома. Трихофолликулома. Пиломатриксома.
ОСНОВЫ ДЕРМАТООНКОЛОГИИ Исторический очерк дерматоонкологии 1.1. История вопроса 1.2. Классификации опухолей кожи Система кожных покровов 2.1. Эмбриогенез 2.2. Эпидермальный слой (эпидермис) 2.3. Дерма (собственно кожа) 2.4. Клеточные элементы придатков кожи 2.4.1. Потовые железы 2.4.2. Волосяные фолликулы 2.4.3. Сальные железы 2.4.4. Мышцы, поднимающие волос 2.5. Кровоснабжение кожи 2.6. Рецепторная функция кожи 2.7. Изменения нормальной структуры до неоплазии Экспериментальный канцерогенез кожи 3.1. Краткая история вопроса 3.2. Модель двухстадийного канцерогенеза 3.3. Генотоксические и негенотоксические (эпигенетические) канцерогены 3.4. Цитохром Р-450 в коже 3.5. Метаболизм промоторов опухолевого роста 3.6. Промоторное действие механического повреждения кожи 3.7. Волосяные циклы и их роль в канцерогенезе кожи у грызунов 3.8. Кератины в опухолях кожи 3.9. Инициация - промоция в других органах экспериментальных животных 3.10. Инициация - промоция у человека 3.11. Видовые различия в морфологии экспериментальных опухолей кожи Иммунология опухолей кожи 4.1. Клеточные основы специфического противоопухолевого иммунитета 4.2. Экспериментальные модели противоопухолевого иммунитета 4.3. Антигены опухолевых клеток и способы их идентификации 4.4. Условия индукции специфического противоопухолевого иммунитета 4.5. Современные подходы к иммунотерапии опухолей 4.6. Методические подходы к оценке специфического противоопухолевого иммунитет Ангиогенез 5.1. Ангиогенные факторы роста 5.2. Ингибиторы ангиогенеза 5.3. Модуляторы ангиогенеза Роль цитокинов в канцерогенезе опухолей кожи 6.1. Цитокины в канцерогенезе меланом 6.2. Цитокины в канцерогенезе базальноклеточного рака и плоскоклеточного рака кожи 6.2.1. Роль цитокинов в повреждении кожи и эпидермальной гиперплазии 6.2.2. Цитокины и ультрафиолетовое облучение 6.2.3. Цитокины в канцерогенезе, обусловленном химическими агентами 6.3. Цитокины в канцерогенезе злокачественных лимфом кожи Диагностика опухолей кожи Принципы лечения опухолей кожи ЧАСТНАЯ ДЕРМАТООНКОЛОГИЯ ОПУХОЛИ МЕЛАНОГЕННОЙ СИСТЕМЫ Меланоцитарные невусы 1.1. Меланоцитарные невусы эпидермального меланоцитарного происхождения 1.1.1. Основные типы 1.1.1.1. Пограничный невус 1.1.1.2. Сложный невус 1.1.1.3. Внутридермальный невус 1.1.2. Особые типы невусов 1.1.2.1. Гало-невус 1.1.2.2. Невус из баллонообразных клеток 1.1.2.3. Рецидивирующий меланоцитарный невус 1.1.3. Веретеноклеточный и эпителиоидный невус 1.1.3.1. Spitz невус 1.1.3.2. Невус Рида 1.2. Меланоцитарные невусы дермального меланоцитарного происхождения 1.2.1. Голубой невус 1.2.1.1. Простой голубой невус 1.2.1.2. Клеточный голубой невус 1.2.1.3. Комбинированный невус 1.2.1.4. Глубоко пенетрирующий невус 1.2.2. Доброкачественные дермальные меланозы 1.2.2.1. Монгольское пятно 1.2.2.2. Невус Оты 1.2.2.3. Невус Ито 1.3. Течение и прогноз меланоцитарных невусов эпидермального и дермального меланоцитарного происхождения 1.4. Лечение меланоцитарных невусов эпидермального и дермального меланоцитарного происхождения 1.5. Врожденные меланоцитарные невусы 1.6. Диспластический меланоцитарный невус Меланомы 2.1. Основные клинико-морфологические формы меланом 2.1.1. Первая фаза развития меланомы, или стадия радиального роста 2.1.2. Вторая фаза развития меланомы, или стадия вертикального роста 2.2. Варианты меланомы 2.2.1. Поверхностно распространяющаяся меланома 2.2.2. Злокачественное лентиго и меланома тина злокачественного лентига 2.2.3. Акрально-лентигинозная меланома 2.2.3.1. Меланома слизистых оболочек 2.2.4. Узловая нодулярная меланома 2.3. Необычные и неклассифивдруемые формы меланом 23.1. Десмогшастическая меланома 2.3.2. Нейротропная меланома 2.3.3. Минимально отклоненная меланома 2.3.4. Злокачественный голубой невус 2.3.5. Меланома из баллонообразных клеток 2.3.6. Меланома на стебельке 2.4. Диагностика меланом 2.5. Факторы прогноза 2.6. Течение и прогноз 2.7. Метастазы, безрецидивный период и рецидивы 2.8. Лечение и профилактика Неопухолевые гаимешации 3.1. Веснушки 3.2. Лентиго 3.2.1. Простое, или юношеское, лентиго 3.2.2. Старческое лентиго 3.2.3. Ретикулярное меланотическое лентиго 3.2.4. Лентигиноз слизистых оболочек 3.2.5. ПУВА-лентито 3.3. Лентигиноз, ассоциирующийся с системными заболеваниями 3.3.1. Лентигиноз врожденный системный 3.3.2. Синдром Кейпюта - Римойна-Конигсмарка 3.3.3. LAMB-синдром 3.3.4. Синдром Кронкхайта-Канада 3.3.5. Лентигиноз центролицевой дизрафический 3.3.6. Лентигиноз периорифициальный 3.3.7. Аксиллярные веснушки. 3.3.8. Синдром МакКюне-Олбрайта 3.3.9. Пятна типа «кофе с молоком" 3.4. Лечение, течение и прогноз ЭПИДЕРМАЛЬНЫЕ ОПУХОЛИ КОЖИ Доброкачественные эпидермальные опухоли и опухолевидные образования кожи 1.1. Эпидермальные невусы 1.1.1. Папилломатозный мягкий эпидермальный невус 1.1.2. Бородавчатый эпидермальный невус 1.1.3. Акантолитические эпидермальные невусы 1.1.3.1. Дарье-подобный эпидермальный невус 1.1.3.2. Хейли-Хейли-подобный эпидермальный невус 1.1.3.3. Naevus corniculatus 1.1.4. Воспалительные линейные бородавчатые эпидермальные невусы 1.1.4.1. Дермальный эпидермальный невус 1.1.4.2. Лихеноидный эпидермальный невус 1.1.4.3. Невоидный псориаз 1.1.5. Гиперкератоз невиформный околососкового кружка и соска молочной железы 1.1.6. Лечение эпидермальных невусов 1.2. Доброкачественные эпидермальные опухоли 1.2.1. Себорейный кератоз 1.2.2. Светлоклеточная акантома 1.2.3. Фиброэпителиальный полип 1.2.4. Бородавчатая дискератома 1.2.5. Крутшоклеточная акантома 1.2.6. Кожный poi 1.2.7. Кератоакантома 1.2.8. Доброкачественный лихеноидный кератоз 1.3. Бородавчатые (связанные с вирусом) поражения кожи 1.3.1. Простые бородавки 1.3.2. Подошвенная бородавка 1.3.3. Плоские бородавки 1.3.4. Остроконечные кондиломы 1.3.5. Контагиозный моллюск Предраковые эпителиальные поражения кожи 2.1. Солнечный кератоз 2.2. Пигментная ксеродерма 2.3. Мышьяковый кератоз 2.4. Дегтярный кератоз 2.5. Хронический радиационный дерматит 2.6. Хронический рубцовый кератоз 2.7. Реактивный кератоз 2.8. Карциноидный папилломатоз кожи Готтрона 2.9. Подошвенная веррукозная карцинома 2.10. Вирусные кератозы 2.10.1. Бовеноидный папулез 2.10.2. Гигантская кондилома Бушке-Левенштейна 2.10.3. Верруциформная эпидермодисплазия Левандовского-Лютца 2.11. Лейкоплакия полости рта 2.12. Лейкоплакия вульвы Плоскоклеточный рак кожи 3.1. Патогенез плоскоклеточного рака кожи 3.2. Плоскоклеточный рак in situ 3.2.1. Болезнь Боуэна 3.2.2. Эритроплазия Кейра 3.3. Инфильтрирующий плоскоклеточный рак кожи 3.3.1. Гистологические варианты плоскоклеточного рака кожи 3.4. Лечение плоскоклеточного рака кожи 3.5. Особые формы плоскоклеточного рака наружных локализаций 3.5.1. Плоскоклеточный рак губы 3.5.2. Плоскоклеточный рак полости рта 3.5.3. Плоскоклеточный рак языка 3.5.4. Плоскоклеточный рак полового члена 3.5.5. Плоскоклеточный рак вульвы Базальноклеточный рак 4.1. Патогенез 4.2. Эпидемиология Мужчины Женщины 4.3. Клиническая картина 4.3.1. Нодупярный базальноклеточный рак 4.3.2. Поверхностный базальноклеточный рак 4.3.3. Склеродермоподобный базальноклеточный рак 4.3.4. Фиброэпителиома Пинкуса 4.4. Гистологическая картина 4.4.1. Поверхностный мультифокальный базальноклеточнаый рак 4.4.2 Узловой базальноклеточный рак 4.4.3. Инфильтрирующий базальноклеточный рак 4.4.4. Фиброэпителиома Пинкуса 4.4.5. Базальноклеточный рак с дифференцировкой в сторону придатков 4.4.6. Базосквамозный рак 4.4.7. Ороговевающая базальноклеточная карцинома 4.4.8. Пигментный базальноклеточный рак 4.4.9. Базальноклеточная карцинома при синдроме невоидного базальноклеточного рака 4.4.10. Микронодулярный базальноклеточный рак 4.5. Течение и прогноз 4.6. Лечение 4.7. Профилактика 4.7.1. Активное выявление и вопросы диспансеризации 4.7.2. Первичная профилактика 4.7.3. Вторичная профилактика Метатипический рак кожи 5.1. Историческая справка 5.2. Этиология, патогенез 5.3. Распространенность 5.4. Клиническая картина 5.5. Патогистология 5.6. Течение и прогноз; диагностика и лечение Болезнь Педжета 6.1. Маммарная болезнь Педжета 6.2. Экстрамаммарная болезнь Педжета ОПУХОЛИ ПРИДАТКОВ КОЖИ Опухоли эккринных потовых желез 1.1. Доброкачественные опухоли эккринных потовых желез 1.1.1. Невусы эккринных потовых желез 1.1.1.1. Эккринный ангиоматозный невус 1.1.1.2 Линейный эккринный невус с комедонами 1.1.1.3. Порокератотический невус эккринного протока и волосяного фолликула 1.1.2. Цилиарная киста 1.1.3. Гидрокистома (эккринная цистаденома) 1.1.4. Папиллярная эккринная аденома 1.1.5. Сирингома 1.1.6. Смешанная опухоль кожи (хондроидная сирингома) 1.1.7. Эккринная порома 1.1.8. Сирингофиброаденома 1.1.9. Нодулярная гидроаденома 1.1.10. Эккринная спираденома 1.1.11. Цилиндрома 1.2 Злокачественные опухоли эккринных потовых желез 1.2.1. Склерозирующий рак протоков потовых желез 1.2.2. Злокачественная смешанная опухоль кожи (злокачественная хондроидная сирингома) 1.2.3. Порокарцинома 1.2.4. Злокачественная нодулярная пщроадснома 1.2.5. Злокачественная эккринная спираденома 1.2.6. Муцинозный эккринный рак 1.2.7. Аденоидно-кистозный эккринный рак 1.2.8. Злокачественная цилиндрома 1.2.9. Агрессивная папиллярная аденома/аденокарцинома пальцев Опухоли апокринных потовых желез 2.1. Доброкачественные опухоли апокринных потовых желез 2.1.1. Апокринная цистаденома (гидрокистома) 2.1.2. Гидраденома папиллиформная 2.1.3. Сирингоцистаденома папиллиформная 2.1.4. Апокринная аденома 2.2. Злокачественные опухоли апокринных потовых желез 2.2.1. Апокринная аденокарцинома Опухоли сальных желез 3.1. Доброкачественные опухоли сальных желез 3.1.1. Аденома и эпителиома сальных желез (себоцейная аденома, эпителиома) 3.1.2. Аденома сальных желез при болезни Прингля—Бурневилля 3.1.3. Аденома сальных желез старческая Гиршфельда 3.2. Злокачественные опухоли сальных желез 3.2.1. Себоцейная карцинома Пиюсебоцейные гиперплазии и гамартомы 4.1. Фолликулярные невусы 4.1.1. Истинный волосяной невус 4.1.2. Шерстяной невус 4.1.3. Комедоновый невус 4.1.4. Базальноклеточный невус с комедонами 4.1.5. Волосяная мальформация ладоней и подошв 4.1.6. Монилиформная гамартома 4.1.7. Невус Беккера 4.2. Себоцейный невус 4.2.1. Невус сальных желез Ядассона 4.2.2. Синдром Шиммельпеннинга-Фейерштейна-Мимса Опухоли волосяных фолликулов 5.1. Доброкачественные опухоли волосяных фолликулов 5.1.1. Коническая акантома воронки волосяного фолликула 5.1.2 Акантома волосяного влагалища 5.1.3. Трихолеммома 5.1.4. Опухоль фолликулярной воронки 5.1.5. Трихоэпителиома 5.1.6. Десмопластическая трихоэпителиома 5.1.7. Трихофолликулома 5.1.8. Пиломатриксома 5.1.9. Волосяная опухоль (пролиферирующая трихолеммальная киста) 5.2. Злокачественные опухоли волосяных фолликулов. 5.2.1. Трихолеммокарцинома 5.2.2. Злокачественная пиломатриксома Фолликулярные кисты 6.1. Инфундибулярная киста 6.1.1. Эпидермальная киста мошонки 6.1.2. Вторичная эпидермальная киста 6.1.3. Травматические эпителиальные кисты 6.1.4. Милиум 6.2. Волосяная киста 6.3. Стеатокистомы множественные 6.4. Дермоидная киста 6.5. Эруптивная велюсная волосяная киста Опухоли пилосебоцейной мезенхимы 7.1. Фолликулярная фиброма (триходискома, фиброфолликулома, перифолликулярная фиброма) 7.1.1. Триходискома 7.1.2. Фиброфолликулома 7.1.3. Перифолликулярная фиброма КОЖНЫЕ ЛИМФОПРОЛИФЕРАТИВНЫЕ ОПУХОЛИ Патогенез злокачественных лимфом кожи 1.1. Механизмы патогенеза злокачественных лимфом кожи Классификации злокачественных лимфом кожи Кчинические проявления и диагностика основных нозологических форм злокачественных лимфом кожи 3.1. Общая характеристика злокачественных лимфом кожи, 3.2. Клинико-морфологическая характеристика больных Т-клеточной злокачественной лимфомой кожи. 3.2.1. Грибовидный микоз 3.2.1.1. Классическая форма грибовидного микоза 3.2.1.2. Эритродермическая форма грибовидного микоза 3.2.2. Синдром Сезари 3.2.3. Опухолевые формы Т-клеточной злокачественной лимфомы кожи 3.2.4. Лимфоматоидный папулез 3.2.5. Фолликулярный муциноз 3.2.6. Ангиоцентрическая лимфома кожи 3.2.7. Педжетоидный ретикулез 3.2.8. Гранулематозная складчатая кожа (Granulomatosis slack skin) 3.3. Клинико-морфологическая характеристика В-клеточных злокачественных лимфом кожи. 3.3.1. Лимфома из клеток фолликулярного центра (.мелко- и крупноклеточная) 3.3.2. Иммуноцитома 3.3.3. Плазмоцитома 3.3.4. Лимфома из мантийных (центродитарных) клеток 3.3.5. В-клеточная злокачественная лимфома кожи из клеток маргинальной зоны 3.3.6. Крупноклеточная В-клеточная злокачественная лимфома кожи Псевдолимфомы 4.1. Актинический ретикулоид 4.2. Бляшечный парапсориаз. 4.3. Псевдолимфомы, обусловленные химическими факторами (синдром псевдолимфомы) 4.4. Лимфоцитарная инфильтрация Иесснера—Канофа 4.5. Лимфоцитарная реакция на укусы насекомых 4.6. Доброкачественная лимфоплазия кожи. 4.7. Болезнь Кимуры 4.8. К вопросу о трансформации доброкачественных воспалительных дерматозов в злокачественные лимфомы кожи. Лечение злокачественных лимфом кожи 5.1. Применение кортикостероидных препаратов в терапии больных ЗЛК 5.2. Химиотерапевтическое лечение 5.3. Иммунотропная терапия 5.4. Фотохимиотерапия. 5.5. Ретиноипы 5.6. Лучевая терапия 5.7. Дезинтоксикационная и противовоспалительная терапия 5.8. Тактика диспансерного наблюдения больных ЗЛК Мастоцитоз Поражения кожи при других системных лимфопролиферативных заболеваниях 7.1. Поражения кожи при гистиоцитозе X 7.2. Лимфогранулематоз кожи. 7.3. Поражения кожи при лейкемиях ОПУХОЛИ ДЕРМЫ И ПОДКОЖНОЙ ЖИРОВОЙ КЛЕТЧАТКИ Сосудистые опухоли и пороки развития 1.1. Сосудистые аномалии 1.1.1. Сосудистые мальформации 1.1.1.1. Капиллярные мальформации Невус Унны Пламенеющий невус Синдром Стурджа—Вебера—Краббе Синдром Кобба Синдром Протея Синдром Робертса Синдром тромбоцитопении Синдром Вайберн-Масона Bregeat синдром Болезнь Гиппеля—Линдау Синдром Видеммана—Беквита Анемический (олигемический) невус 1.1.1.2. Смешанные сосудистые мальформации Ретикулярный сосудистый невус Синдром Диври—Ван Богарта Синдром Клиппеля—Тренонея^Вебера 1.1.1.3. Венозные мальформации Голубой пузырчатый невус Синдром Маффуччи Зостериформпые венозные мальформации Болезнь Горхема Синдром Баннайана-Зонана Синдром Райли-Смита 1.1.2. Ангиокератомы Ангиокератома ограниченная Ангиокератома ограниченная невоидная пальцев Мибелли Ангиокератома солитарная папулезная Ангиокератома мошонки (вульвы) Фордайса Ангиокератома Фабри Лимфангиэктазы 1.1.3. Ангиоматозный невус 1.2. Сосудистые гиперплазии 1.2.1. Ангиолимфоидная гиперплазия с эозинофилией 1.2.2. Пиогенная гранулема 1.2.3. Бациллярный ангиоматоз 1.2.4. Внутри сосудистая папиллярная эндотелиапьная гиперплазия 1.2.5. Псевдосаркома Капоши 1.3. Доброкачественные сосудистые опухоли 1.3.1. Ангиома серпигинозная Крокера-Гетчинсона 1.3.2. Ангиома старческая 1.3.3. Акральная артериовенозная гемангиома 1.3.4. Мишенеподобная гемосидеротическая гемангиома 1.3.5. Микровенулярная гемангиома 1.3.6. Приобретенная пучковая ангиома 1.3.7. Клубочковая гемангиома 1.3.8. Капошиформная гемангиоэндотелиома 1.3.9. Синусоидальная гемангиома 1.3.10. Врожденная инфильтрирующая гигантоклеточная ангиобластома 1.3.11. Веретеноклеточная гемангиоэндотелиома 1.3.12. Гломусная опухоль 1.4. Злокачественные сосудистые опухоли 1.4.1. Ангиосаркома 1.4.2. Саркома Капоши 1.4.3. Гемангиоперицитома 1.4.4. Другие злокачественные опухоли сосудов 1.4.4.1. Эпителиоидная гемангиоэндотелиома 1.4.4.2. Опухоль Дабска . 1.4.4.3. Ретиформная гемангиоэндотелиома 1.4.4.4. Злокачественная гломусная опухоль 1.5. Доброкачественные опухоли лимфатических сосудов 1.5.1. Лимфангиома 1.5.2. Доброкачественная лимфангиоэндотелиома 1.6. Злокачественные опухоли лимфатических сосудов 1.6.1. Лимфангиосаркома (злокачественная лимфангиоэндотелиома) Глава 2. Опухоли и опухолевидные образования из волокнистой соединительной ткани 2.1. Доброкачественные фиброгистиоцитарные опухоли 2.1.1. Фиброма 2.1.2. Доброкачественная фиброзная гистиоцитома 2.1.3. Гигантоклеточная ангиогистиоцитома 2.1.4. Дерматомиофиброма 2.1.5. Доброкачественная (ювенильная) ксантогранулема 2.1.6. Ретикулогистиощггома 2.1.7. Ксантома 2.2. Злокачественные фиброгистиоцитарные опухоли 2.2.1. Атипичная фиброксантома 2.2.2. Выбухающая дерматофибросаркома 2.2.3. Гигантоклеточная фибробластома 2.2.4. Злокачественная фиброзная гистиоцитома 2.2.5. Фибросаркома 2.3. Ангиофиброматозные пролиферации 2.3.1. Аденома sebaceum 2.3.2. Фиброзная папула 2.3.3. Перифолликулярная фиброма 2.3.4. Множественные фиброфолликуломы 2.4. Мезенхимальные опухоли пальцев 2.4.1. Фиброма пальцев 2.4.2. Приобретенная (пальцевая) фиброкератома 2.4.3. Синовиальная киста 2.4.4. Кожная метапластическая синовиальная киста 2.5. Плексиформные фиброгистиоцитарные опухоли 2.5.1. Узловатый псевдосаркоматозный фасциит 2.5.2. Гигантоклеточная опухоль влагалища сухожилий 2.5.3. Десмоид Мезенхимальные пороки развития кожи 3.1. Соединительнотканные невусы 3.1.1 Соединительнотканные невусы с увеличением коллагена 3.1.2. Соединительнотканные невусы с увеличением эластина 3.1.3. Соединительнотканные невусы с уменьшением эластина 3.1.4. Соединительнотканные невусы с уменьшением коллагена и эластина 3.1.5. Соединительнотканные невусы с увеличением коллагена и эластина 3.2. Гладкомы шечные гамартомы 3.3. Врожденные поперечнополосатомышечные мезенхимальные гамартомы 3.4. Липомато ные невусы 3.5. Фиброзная гамартома младенцев Опухоли из нервной ткани 4.1. Доброкачественные опухоли из нервной ткани 4.1.1. Нейрофиброма 4.1.2. Неврилеммома 4.1.3. Зернистоклеточная опухоль 4.1.4. Дермальная миксома нервных оболочек и нейротекома 4.1.5. Палисадная инкапсулированная неврома 4.1.6. Пачиниева нейрофиброма 4.2. Злокачественные опухоли из нервной ткани 4.2.1. Злокачественная шваннома 4.2.2. Злокачественная зернистоклеточная опухоль 5.1. Доброкачественные опухоли мышечной ткани 5.1.1. Лейомиомы из мышц, поднимающих полос Опухоли мышечной ткани 5.1.2. Ангиолейомиома 5.2. Злокачественные опухоли мышечной ткани 5.2.1. Поверхностная лейомиосаркома 5.2.2. Лейомиосаркома 5.2.3. Кожная рабдомиосаркома Опухоли жировой ткани 6.1. Доброкачественные опухоли жировой ткани 6.1.1. Липома 6.1.2. Ангиолипома 6.1.3. Кожная ангиомиолипома 6.1.4. Гибернома 6.2. Злокачественные опухоли жировой ткани 6.2.1. Липосаркома Опухоли неясного генеза 7.1. Кожная ангиомиксома 7 2. Меркелиома 7.3. Десмогшастическая мелкоклеточная опухоль детей и молодых людей 7.4. Светлоклеточная саркома (злокачественная меланома мягких тканей) 7.5. Альвеолярная саркома мягких тканей 7.6. Эпителиоидная саркома ОПУХОЛИ КОЖИ ПРИ ГЕНЕТИЧЕСКИХ СИНДРОМАХ. ПАРАНЕОПЛАСТИЧЕСКИЕ ДЕРМАТОЗЫ Опухоли кожи при генетических синдромах 1.1. Первичные иммунодефицитные состояния 1.2. Синдромы, ассоциированные с полипозом желудочно-кишечного тракта 1.3. Синдромы, связанные с хромосомной нестабильностью Паранеопластические дерматозы 2.1. Облигатные паранеопластические дерматозы 2.2. Факультативные паранеопластические дерматозы 2.3. Вероятные паранеопластические дерматозы
Десмопластическая трихоэпителиома. Трихофолликулома. Пиломатриксома.
Десмопластическая трихоэпителиома. Трихофолликулома. Пиломатриксома.
Десмопластическая трихоэпителиома (син.: склерозирующая эпителиальная гамартома) — это редкая гамартомная опухоль, происходящая из волосяного фолликула. Возникает на втором десятилетии жизни, значительно чаще улиц женского пола. Выглядит как маленькая (диаметром 3-8 мм), плотная, солитарная кольцевидная папула с приподнятым круглым краем и западающим, но не изъязвленным центром, что придает ей некоторое сходство с кольцевидной гранулемой. Локализуется главным образом в области лица и шеи, особенно часто на лбу, щеках и подбородке. Протекает бессимптомно.
Гистологически трихоэпителиома представлена узкими тяжами мелких базалоидных клеток, наполненными кератином кистами и плотной фиброзной стромой.
Дифференциальный диагноз трихоэпителиома проводится с базалиомой и кольцевидной гранулемой. Тяжи опухолевых клеток и фиброзная строма напоминают морфеаподобную базалиому, отличительными особенностями которой являются наличие периферического палисада базалоидных клеток и отсутствие кератиновых кист.
Лечение трихоэпителиомы заключается в тотальном хирургическом иссечении опухоли; после частичного удаления опухоли наступает рецидив.
Трихофолликулома
Трихофолликулома (син.: фолликулома) — высокодифференцированная опухоль волосяного фолликула. Возникает у взрослых. Клинически характеризуется плотным солитарным куполообразным узлом цвета нормальной кожи: на вершине его нередко определяется расширенная пора с растущим из нее пучком велюсных волос. Рост медленный, иногда с изъязвлением.
Гистологическое строение трихофолликуломы: от крупных, большей частью комедообразно расширенных волосяных фолликулов отходят в радиальном направлении многочисленные тяжи дочерних недифференцированных фолликулообразных структур, в которых определяются сильно измененные волосяные стержни. От них, в свою очередь, ответвляются еще более мелкие рудименты фолликулов. Среди подобных разрастаний встречаются отдельные роговые кисты, а также комплексы мелких клеток с интенсивно окрашенными ядрами. В клетках некоторых фолликулов, несмотря на отсутствие вакуолизации, отмечается большое количество гликогена. Эпителиальные комплексы окружены рыхлой соединительной тканью с большим количеством резко вакуолизированных фибробластов. Это напоминает эмбриональную соединительную ткань, из которой в норме развивается фиброзное влагалище корня волоса.
Разновидность этой трихофолликуломы на носу, содержащая наряду с вторичными волосяными фолликулами сальные железы, называется сальной трихофолликуломой.

Трихилеммальная киста (трихолеммальная киста) волосистой части головы
Пиломатриксома
Пиломатриксома (син.: некротизирующаяся обызвествленная эпителиома Малерба) — редкая доброкачественная опухоль. Около 40% опухолей обнаруживается у больных в возрасте моложе 40 лет. Часто встречается в детском, иногда даже в раннем грудном возрасте, преимущественно у девочек.
Происхождение опухоли дискутировалось многие годы, но в настоящее время считается, что она происходит из примитивных зародышевых клеток эпидермиса, дифференцирующихся в клетки волосяного матрикса. При электронной микроскопии была установлена идентичность преобладающего большинства клеток пиломатриксомы клеткам коркового вещества волоса.
Клинически пиломатриксомы представляет собой солитарный слегка выбухающий над уровнем кожи дермальный узел диаметром от 0,3 до 3 см оченьплотнойконсистенциии. Поверхность кожи над узлом гладкая, бледно-розового цвета. Обычно опухоль располагается на голове (преимущественно на лице) и верхних конечностях, реже — на других участках кожи. В половине случаев она бессимптомна и лишь иногда слегка болезненна при надавливании. Растет медленно, в течение нескольких лет, не рецидивирует. Множественные пиломатриксомы отмечаются у 3,5% больных, при этом у них может быть до 4 опухолей. Описаны семейные случаи заболевания. Пиломатриксо-ма может подвергаться злокачественной трансформации.
Гистологически пиломатриксомы это четко ограниченная коллагеновой капсулой опухоль, расположенная в дерме и иногда распространяющаяся в подкожную жировую клетчатку, состоящая из клеточных пластов, разделенных на дольки. Преобладают два типа клеток: наружные — небольшого размера с крупными базофильными округлыми ядрами границы между этими клетками часто неразличимы, что напоминает синцитий: расположенные в центре — крупные клетки, имеющие четкие границы, эозино-фильную цитоплазму и бледные неокрашенные ядера (так называемые клетки-тени). Между островками клеток-теней видны скопления незрелого кератина и пигментированные клетки волосяной луковицы. В 2/3 случаев наблюдается обызвествление клеток-теней, а иногда и соединительнотканной стромы. Вокруг обызвествленных и оссифицированных участков более чем в 80% случаев обнаруживаются хронический воспалительный инфильтрат и гранулематозная реакция с наличием гигантских клеток инородных тел.
Дифференциальный диагноз пиломатриксомы проводится с опухолевой формой базалиомы, эпидермальной или трихолеммальной кистой, дерматофибромой. кольцевидной гранулемой.
Следует также помнить о злокачественном варианте пиломатриксомы. Средний возраст больных при злокачественном варианте составляет около 44 лет, преобладают мужчины. Опухоль расположена более глубоко — в нижней части дермы и подкожной жировой клетчатке, базалоидные клетки крупные с гиперхромными ядрами, присутствуют атипичные митозы, очаги некроза, отмечается периневральная инвазия.
Лечение пиломатриксомы заключается в хирургическом иссечении опухоли, также применяется кюретаж.

Пиломатриксома:
а - пиломатриксома была удалена со лба у 7-летнего мальчика. Обратите внимание на характерную синевато-серую дермальную папулу
б - в центре этого жесткого как камень узла на плече у 5-летней девочки развилось изъязвление.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Опухоли волосяных фолликулов у собак и кошек
Опухоли волосяных фолликулов у собак и кошек обычно являются доброкачественными опухолями зародышевых клеток волосяных фолликулов, которые классифицируются согласно направлению дифференциации придатков кожи. Они часто встречаются у собак и редко у кошек. Трихоэпителиома и пиломатриксома являются наиболее частыми опухолями волосяных фолликулов.
Трихоэпителиома является доброкачественной опухолью клеток, которые дифференцируются в направлении волосяных фолликулов и структуры стержня волоса. Она часто встречается у собак и редко у кошек, с увеличенной частотой встречаемости у животных старше 5 лет. Среди собак могут быть предрасположены бассет хаунды, золотистые ретриверы, немецкие овчарки, карликовые шнауцеры, стандартные пудели, и спаниели. Среди кошек могут быть предрасположены персидские кошки. Опухоли обычно встречаются как одиночные (часто множественные у бассетов), безволосые, твердые, белые или серые многодольчатые массы, которые могут изьязвляться. Опухоли варьируют в размере от 1 мм до 2 см или больше. Они часто локализуются на туловище или лапах у собак и на голове, хвосте и конечностях у кошек.
Эта доброкачественная опухоль возникает из клеток луковицы/матрикса волоса. Она редко встречается у собак и очень редко у кошек и наблюдается в возрасте от 5 до 10 лет. Среди собак могут быть предрасположены керри блю терьеры, пудели и староанглийские овчарки. Опухоли являются солитарными, часто безволосыми, твердыми, иногда изьязвленными или кальцифицированными, хорошо отграниченными, куполообразной или бляшкоподобной формы кожными или подкожными массами, которые могут быть кистозными или пигментированными и варьируют в размере от 1 до 10 см и встречаются наиболее часто на туловище.
Она является доброкачественной опухолью клеток, которые возникают из примитивного зародышевого эпителия волоса. Она редко встречается у собак и кошек среднего возраста. Среди собак предрасположены пудели и кокер спаниели. Опухоли варьируют в размере от 1 до 2 см и выглядят как солитарные, твердые, куполообразной формы безволосые узелки, которые встречаются наиболее часто на голове и шее у собак и на краниальной половине туловища у кошек.
Это доброкачественная опухоль клеток, которые дифференцируются в направлении наружного волосяного влагалища волосяного фолликула. Она редко встречается у собак и кошек и наблюдается у животных в возрасте от 5 до 13 лет. Могут быть предрасположены афганские борзые. Опухоли варьируют от 1 до 7 см в диаметре и являются твердыми, хорошо отграниченными узелками, часто располагающимися на голове и шее.
Эта доброкачественная опухоль волосяных фолликулов может, в реальности, быть в большей степени фолликулярной или сальноволосяной гамартомой, чем истинной опухолью. Она редко встречается у собак и кошек и не имеет известной предрасположенности по возрасту, породе или месту расположения. Опухоль выглядит как твердый куполообразный узелок, который может иметь центральное углубление или отверстие, которое содержит волос или сальный материал.
Это доброкачественная опухоль или киста волосяного фолликула. Она редко встречается у возрастных кошек и выглядит как солитарная твердая масса или киста (меньше, чем 1 см), с выходом в центре кератина. Этот кератин иногда может быть похожим на кожный рог. Узелки наиболее часто встречаются на туловище, голове и шее.
Диагноз
1 Цитология (часто недиагностичная): опухоли волосяных фолликулов характеризуются зрелыми ороговевшими клетками плоского эпителия и аморфным клеточным дебрисом. Иногда можно встретить мелкие однородные эпителиальные клетки базального типа.
2 Дерматогистопатология: опухоли волосяных фолликулов классифицируются гистологическим паттерном и внешним видом базалиоидных опухолевых клеток. В зависимости от типа опухоли массы могут быть солидными или кистозными и могут содержать кератин.
Лечение и прогноз

Фото 1 Опухоли волосяных фолликулов у собак и кошек. Этот мелкий недренирующийся узелок типичен для этих опухолей.

Фото 2 Опухоли волосяных фолликулов у собак и кошек. Мелкий пигментированный узелок. Обратите внимание на сходство с базальноклеточными опухолями, опухолями апокриновых желез и меланомой.

Фото 3 Опухоли волосяных фолликулов у собак и кошек. Эта большая киста на вентральной части грудной клетки помесной собаки была ассоциирована с фолликулярной опухолью.


Фото 5 Опухоли волосяных фолликулов у собак и кошек. Большая безволосая кистозная опухоль на бедре собаки.
Десмопластическая трихоэпителиома. Трихофолликулома. Пиломатриксома.
а) Эпидемиология. Пиломатрикома, известная также как обызвествленная эпителиома Малерба и пиломатриксома, чаще всего наблюдается у детей. Однако отмечается два пика начала заболевания: в первой и шестой декаде жизни. Опухоль чаще встречается у девочек.
б) Этиология и патогенез. Пиломатрикома происходит из клеток волосяного матрикса. Она ассоциируется с активирующими мутациями в S-катенине, медиаторе сигнального пути Wnt.
в) Клинические признаки. Пиломатрикома проявляется в форме одиночного, плотного кистозного узла телесного или голубоватого цвета на голове, шее или проксимальных верхних конечностях. При растягивании кожи над опухолью можно заметить угловатые поверхности опухолевой массы, так называемый «признак палатки». Эпидермис над пиломатрикомой нередко атрофический, такой вариант опухоли называется «анетодермическим».
Другие варианты включают множественные очаги, буллезные или гигантские опухоли. Гигантская пиломатрикома ассоциируется с гиперкальциемией и повышенным уровнем родственного паратиреоидному гормону белка (РТН-rp).
Множественные очаги наблюдаются при синдроме Гарднера, миотонической дистрофии, синдроме Рубинштейна-Тейби и синдроме Тернера. Недавно были установлены ассоциации с трисомией 9, саркоидозом, ВИЧ и синдромом Сотоса.
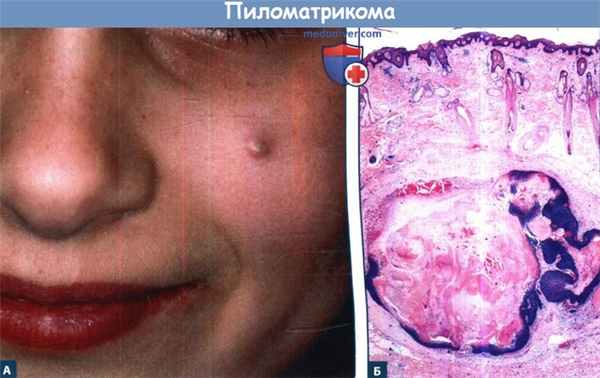
Пиломатрикома.
А. Опухоль у молодой девушки.
Б. Кистозное образование, выстланное на периферии базалевидным эпителием и заполненное массами эозирофильного ороговевшего вещества с тенями клеток.
г) Гистология. В случае приломатрикомы обнаруживается довольно характерная инкапсулированная масса базофильных клеток с минимальной цитоплазмой, которые развиваются в теневые клетки по направлению к центру очага. Кальцификация может быть значительной. Злокачественная пиломатрикома отличается вариабельными островками базалоидных клеток различных размеров и форм. Выражены также атипия, митозы и некроз.
д) Прогноз и клиническое течение. После эксцизии пиломатрикомы редко дают местные рецидивы. Сообщалось о редких случаях злокачественной трансформации в карциному. Такие очаги обычно наблюдаются на голове, шее, верхних конечностях и ягодицах и развиваются у мужчин пожилого возраста с поврежденной солнцем кожей, в отличие от аналогичной доброкачественной пиломатрикомы, которая, как правило, наблюдается у молодых женщин.
Метастазы в региональные лимфоузлы и в отдаленные участки могут развиться у 10% пациентов. В 50% случаев злокачественная пиломатрикома рецидивирует после локальной эксцизии. Злокачественная пиломатрикома редко возникает de novo.
е) Лечение. Терапией выбора для пиломатрикомы является эксцизия, которая ассоциируется с низкой степенью рецидивов. Злокачественную пиломатрикому следует удалять с широкими границами. С хорошими результатами применялась микрографическая хирургия по Мосу.

Пиломатрикальная карцинома.
Скопления атипичных базалевидных клеток неправильной формы,
расположенных в ороговевшем веществе, содержащем гемолизированные эритроциты.
Читайте также:
