ЭКГ при выскальзывающих комплексах
Обновлено: 28.04.2024
Аритмия — определение, отражающее изменение частоты, регулярности, источника возбуждения сердца и различные виды нарушения его электрической проводимости.
Нарушение сердечного ритма — широко распространенное заболевание современности.
Обилие причинных факторов, разность электро-физиологических механизмов формирования аритмий и топографии зон исполнения данных механизмов, различие ЭКГ-показателей, проявлений и прогноза определяет полиморфизм расстройств сердечного ритма.
Классификация аритмии
Беря во внимание место зарождения электрического импульса и специфику его проведения от узла-пейсмейкера к желудочкам аритмии возможно систематизировать так:
- нарушение генерирования электрического импульса;
- изменения проводимости (блокады и дополнительные пути проведения);
- комбинированные нарушения ритма.
- сбои автоматизма источника возбуждения (синусовые бради-, тахикардия, синусовая аритмия, синдром слабости синусового узла, предсердная асистолия);
- эктопические всплески (эктопические ритмы, экстрасистолия, выскальзывающие комплексы, миграция водителя ритма, пароксизмальная тахикардия, трепетание, фибрилляция предсердий, желудочков)
Блокады сердца делят по признаку топографии того участка, где происходит замедление/прерывание движения электрической волны. Их наименования соответствуют локации. Рассматривают синоатриальную, внутрипредсердную, предсердно-желудочковую, внутрижелудочковую блокады.
Врожденные аномалии при наличии дополнительных путей проведения служат основой для возникновение синдромов преэкзитации (предвозбуждения) желудочков.
Комбинированные нарушения - это парасистолия, предсердно-желудочковые диссоциации, сочетание блокад с нарушением ритма (синдром Фредерика) и др.
По прогнозу различают: неопасные аритмии, вероятно опасные, опасные для жизни.
Опираясь на это нарушения дифференцируют на требующие лечения и подлежащие только наблюдению в течение времени.
Этиология возникновения аритмии
Благодатной почвой для начала аритмии может стать довольно длинный список заболеваний, причем как сердечно-сосудистой, так и других систем организма. Это гипертоническая болезнь, ИБС и инфаркт миокарда, сердечная недостаточность, воспалительные, дистрофические заболевания миокарда, пороки клапанов (врожденные и приобретенные), аномалии развития сердца. Часто причиной нарушений ритма является неблагополучие эндокринной системы (гипо- и гиперфункция щитовидной железы, синдром Конна, феохромоцитома, климакс), нервной, бронхолёгочной, пищеварительной систем. Спровоцировать аритмию могут болезни, касающиеся всего организма (анемия, инфекционные заболевания и отравления).
Значимые факторы риска: злоупотребление алкоголя, крепким чаем или кофе, любые формы курения, прием некоторых медикаментов.
Помимо этого голодание, несбалансированная диета, обеднённость пищи витаминами и микроэлементами, обезвоживание, то есть любые обстоятельства нарушения водно-электролитного обмена или кислотно-основного состояния могут привести к сбою нормальной электрической деятельности сердца. Также имеет значение наследственная предрасположенность.
Однако примерно у 1/10 пациентов даже при высококачественном обследовании не удается установить причину аритмии (идиопатическая аритмия).
Симптомы аритмии
Клиника аритмий может быть весьма различной и зависит от формы нарушения. Охарактеризуем наиболее встречаемые.
Аритмии, связанные с нарушением автоматизма синусового узла. Здесь возможны варианты с изменением темпа генерации электрических сигналов и сокращений сердца в сторону возрастания (синусовая тахикардия) или снижения (синусовая брадикардия), а также неравными временными интервалами между систолами (синусовая аритмия). Нормальной ЧСС для здорового взрослого считают от 60 до 90 сокращений в минуту. Тахиаритмия больше 90 уд/мин будет ощущаться учащенным сердцебиением. При брадикардии менее 40 уд/мин беспокоит слабость, головокружение, вероятны обмороки из-за падения перфузии мозга, а при частоте более 40 уд/мин обычно ассимптомна, как и синусовая аритмия.
Ощущением замирания, вздрагивания, «кувыркания», перебоев в работе сердца проявляются эктопические сокращения. Об эктопии говорят, если точкой рождения электрического сигнала не является синусный узел. Если сокращение от эктопического импульса наступает раньше времени, до завершения этапа расслабления сердца, говорят об экстрасистолии. Добавочные очаги возбуждения могут присутствовать на разных уровнях и соответственно генерировать суправентрикулярные (предсердные, предсердно-желудочковые) и желудочковые экстрасистолы. Часто несвоевременные сокращения чередуются с нормальными синусовыми, могут быть одиночными, парными или групповыми.
Три и более систолы кряду, единых в своем несинусовом происхождении, считают эктопическим ритмом (предсердный, атриовентрикулярный, идиовентрикулярный). Когда неестественный очаг возбуждения обладает высокой активностью и, подавляя синусовый, становится водителем ритма, возникает пароксизмальная тахикардия (ЧСС более 140 уд/мин). Больной при этом отмечает интенсивное сердцебиение.
Трепетание — ритмическое сокращение предсердий/желудочков с очень большой частотой (200-400 в мин). Фибрилляция (350-700 уд/мин) — беспорядочное малопрдуктивное сокращение миокарда, по-другому именуемое мерцанием. Трепетание и мерцание предсердий относительно благоприятно. Ввиду тормозящего, фильтрующего действия АВ-узла на желудочки проводится лишь часть электрических возбуждений, благодаря чему они сокращаются с частотой на порядок ниже (обычно не более 160 /мин). Самочувствие страдает сходным с тахикардией и экстрасистолией образом, может присоединяться одышка, головокружение, боль в сердце.
Трепетание и фибрилляция желудочков - жизнеугрожающе состояния и в отсутствие экстренных мер (дефибрилляция) быстро приводят к смерти больного.
Блокада сердца — ослабление или полное прекращение электрической проводимости определенного участка проводящей системы. Она может появляться и исчезать без лечения (тогда ее именуют преходящей), или быть постоянной. Симптомы здесь зависимы от местоположения, степени блокады, при легких формах отсутствуют, при средних и тяжелых соответствуют нерегулярности ритма, брадиаритмии.
Вообще, отсутствие симптомов аритмии — довольно частое явление, и выявление сбоев ритма происходит случайно при обследовании по другой причине.
Диагностика аритмии
На вооружении медиков состоит несколько способов выявления аритмий и каждый имеет свои особенности.
- ЭКГ — общедоступный метод, дает информацию о ритме пациента в данный момент времени, позволяет зафиксировать постоянные нарушения и преходящие, если те присутствуют в момент регистрации.
- Холтер-мониторинг ЭКГ — 24-х часовая запись электрокардиограммы. Данным методом возможно установить все нарушения в работе сердца за сутки.
- ЭхоКГ — УЗИ-исследование сердца. Дает возможность зрительно установить наличие аритмии и выявить органическую причину ее возникновения.
- Провокационные тесты : ортостатическая проба, чреспищеводное электро-физиологическое исследование, внутрисердечная регистрация ЭКГ), - способны искуственно вызвать и зарегистрировать аритмию когда не удается зафиксировать ее при суточном мониторинге ввиду преходящего характера.
Лечение аритмии
Нужно ли лечить аритмию? Некоторые из расстройств, как единичные наджелудочковые или желудочковые экстрасистолы при отсутствии органического поражения сердца, неопасны и не требуют лечения. В других случаях от своевременности распознавания и оказания помощи зависит жизнь человека.
Лечение нарушений ритма зависит от этиологии, вида нарушения, состояния больного, наличия противопоказаний для тех или иных методов воздействия.
Выделяют несколько подходов к лечению:
- воздействие на причину возникновения;
- влияние на факторы, провоцирующие аритмию;
- действие на механизмы аритмогенеза;
- воздействие на переносимость аритмии пациентом
Все лечебные воздействия при нарушении ритма делятся на медикаментозные и немедикаментозные. Подбор фармпрепаратов всегда осуществляется врачом и должен контролироваться повторяющимися регистрациями ЭКГ. Исходя из подхода к лечению, используются лекарства разной направленности действия, часто на помощь приходят антиаритмики. Высокую эффективность показывают амиодарон, соталол, пропафенон, верапамил и др.
Немедикаментозное направление включает электрические методы: кардиоверсия и дефибрилляция, временная и постоянная электростимуляция; радиочастотное разрушение эктопического очага, оперативное лечение органических заболеваний сердца (аномалии развития, пороки клапанов), являющихся причиной развития аритмии.
Важно отметить, что диагностику на всех этапах и лечение нарушений ритма осуществляет только врач. Часто уже при расспросе, объективном обследовании пациента (пальпация пульса, аускультация сердца) удается заподозрить характер аритмии, а дополнительные исследования позволяют уточнить диагноз, причину заболевания и подобрать правильное лечение.
Понятие «аритмия» означает любой сердечный ритм, отличный от нормального синусового. Некоторые виды аритмий, например синусовая аритмия, умеренная синусовая брадикардия, являются нормой и не требуют каких-либо мер воздействия, в том числе ограничений приема кофе. В официальных клинических рекомендациях по нарушениям ритма сердца употребление кофеина указано в качестве этиологического фактора только для наджелудочковой экстрасистолии и синусовой тахикардии. При этом для лечения рекомендуется отказ от употребления именно крепкого кофе. Вопрос влияния кофеина на развитие аритмии остается спорным и дискутабельным ввиду отсутствия качественных научных исследований в этой области.
Официальные российские клинические рекомендации по нарушениям ритма сердца не содержат информации о запрете авиаперелетов пациентам с аритмиями. Однако следует помнить, что во время взлета и посадки в салоне самолета меняется атмосферное давление, при наборе высоты уменьшается количество кислорода, что может быть опасным для лиц с сердечно-сосудистыми заболеваниями. Если причина аритмии – ишемия (кислородное голодание) сердечной мышцы, перелет может спровоцировать или усилить ее. Возможность использования воздушного транспорта необходимо обсуждать в лечащим врачом-кардиологом.
При нарушениях ритма сердца спортивные нагрузки принесут пользу только в случае разумного подхода и внимательного контроля за состоянием здоровья. Возможность физических занятий, их характер и объем при аритмиях оценивается врачом-кардиологом. Принимаются во внимание вид аритмии, причина ее возникновения, наличие других заболеваний, общее состояние сердечно-сосудистой системы и организма в целом. При неправильном подходе спорт может ухудшить здоровье и привести к серьезным осложнениям. Наиболее безопасными видами физической активности при аритмиях являются: йога, пилатес, ходьба, ЛФК.
ВЫСКАЛЬЗЫВАЮЩИЕ КОМПЛЕКСЫ И РИТМЫ
Выскальзывающие комплексы и ритмы - эктопические комплексы и ритмы (три и более комплексов), возникающие при угнетении активности синусового узла, а также при синоатриальных или атриовентрикулярных блокадах
Комплексы, подобные предсердным, узловым или желудочковым экстрасистолам, появляющиеся во время длительных пауз. В отличие от экстрасистол интервал до замещающего комплекса не укорочен, а удлинен (рис. 89)
Интервал выскальзывания (расстояние от начала последнего синусового комплекса до начала выскальзывающего комплекса) превышает расстояние между комплексами основного ритма.
После выскальзывающего сокращения компенсаторная пауза отсутствует. Очередной комплекс QRS синусового ритма регистрируется в обычное время, характерное для расстояния между двумя импульсами.
Среди эктопических комплексов выделяют монотопные и политопные, а по локализации эктопического очага – предсердные, из АВ-соединения и желудочковые.
Выскальзывающие комплексы, имеющие одинаковую форму и равные интервалы выскальзывания.
Выскальзывающие комплексы, отличающиеся по форме и имеющие разные интервалы выскальзывания.
Регулярное чередование выскальзывающего сокращения с синусовым комплексом, то есть после каждого синусового сокращения следует выскальзывающий комплекс (имитирует экстрасистолическую бигеминию).
Изменение формы, амплитуды, полярности зубца Р (положительный, сглаженный, изоэлектричный, инвертированный) в одном и том же отведении соответственно меняющейся локализации водителя ритма от СА узла до АВ соединения (рис. 90).*
Умеренная аритмия сердечных сокращений с ЧСС менее 100 мин -1 .**
Изменение интервалов PQ в пределах 0,09-0,20 с, либо отсутствие P, или отрицательный PII, III, aVF после комплекса QRS (последнее в циклах из АВ соединения).
Комплексы QRS суправентрикулярной формы, если нет сопутствующей блокады ножки пучка Гиса.
Выскальзывание трех и более комплексов считается выскальзывающим ритмом.
В зависимости от частоты сердечных сокращений и причины, вызвавшей возникновение ритма, их делят на медленные (пассивные, замещающие) и ускоренные (активные).*
Эктопические ритмы с ЧСС от 60 до 100 мин -1 принято называть ускоренными (ускоренный предсердный ритм, ускоренный ритм АВ-соединения, ускоренный идиовентрикулярный ритм).
При ЧСС менее 60 мин -1 диагностируют медленный эктопический (замещающий) ритм. Эктопические ритмы с ЧСС более 100 в мин -1 относят к тахикардии.
Правильный ритм (предсердный ритм отличается от синусового большей регулярностью).
Изменение формы, амплитуды, полярности зубца Р в зависимости от локализации эктопического источника ритма и направления распространения волны возбуждения в предсердиях.
Интервал PQ (PR) ≤0,12 с (при нижнеправопредсердном ритме), в пределах 0,12-0,20 с или более 0,20 с, (последнее указывает на антероградную АВ-блокаду I ст.).
Комплекс QRS наджелудочковой формы, но может быть аберрантным при сочетании с блокадой ветвей пучка Гиса.
Источник ритма определяется по форме зубца Р' так же, как осуществляется топическая диагностика предсердных экстрасистол (см. п. 2.3.6 Раздела I). Соответственно выделяют ритмы из верхних, средних, нижних отделов правого или левого предсердий (рис. 91 - 93).
Все признаки предсердного ритма, а также:
Зубец Р положительный в отведениях I, aVL.
В других отведениях Р может быть положительным, отрицательным, двухфазным.
Все признаки предсердного ритма, а также:
Зубец Р* положительный в отведениях I, II, III, aVF, V5-6, отрицательный в отведениях aVR, V1-4.
Интервал PQ (PR) более 0,12 с.
Все признаки предсердного ритма, а также:
Зубец Р положительный в отведениях I, aVL, V2-6; низкоамплитудный положительный в отведениях II, III, aVF (PIII может быть неглубоким отрицательным, PI>PII); PaVR отрицательный; Р в отведении V1 двухфазный (+–) или положительный.
Интервал PQ (PR) более 0,12 с.
Все признаки предсердного ритма, а также:
Зубец Р положительный, сглаженный в отведениях I, aVL; отрицательный во II, III, aVF отведениях. В грудных отведениях зубец Р может быть положительным, сглаженным, отрицательным или двухфазным.
Нередко отмечается укорочение интервала PQ (PR) менее 0,12 с.
Все признаки предсердного ритма, а также:
Зубец Р отрицательный, изоэлектричный (редко положительный, сглаженный) в отведениях I, aVL.
В других отведениях Р может быть положительным, отрицательным, двухфазным.
В отведении V1 зубец Р нередко имеет форму типа «щит и меч» («купол и шпиль», «лук и стрела»).*
Все признаки предсердного ритма, а также:
Зубец Р отрицательный (или изоэлектричный, сглаженный) в отведениях I, aVL. Зубец РII, III, aVF положительный. В отведении V1 зубец Р нередко имеет форму типа «щит и меч».
Интервал PQ (PR) более 0,12 с.
Все признаки предсердного ритма, а также:
Зубец Р отрицательный (или изоэлектричный, сглаженный) в отведениях I, aVL. Зубец РII, III, aVF отрицательный. В отведении V1 зубец Р нередко имеет форму типа «щит и меч».
Интервал PQ (PR) более 0,12 с (рис. 91 - 93).
Правильный ритм с частотой сердечных сокращений, соответствующей медленному или ускоренному ритму.
Ретроградный зубец Р либо накладывается на комплекс QRS и не виден (ритм АВ-соединения с одновременным возбуждением желудочков и предсердий), либо выявляется после комплекса QRS и имеет форму, характерную для ретроградной активации предсердий (отрицательный РII, III, aVF) – при ритме АВ-соединения с предшествующим возбуждением желудочков и последующим возбуждением предсердий (рис. 94, 95).*
Комплекс QRS не изменен, не уширен, имеет суправентрикулярную форму. При возникновении функциональной блокады в системе Гиса-Пуркинье желудочковый комплекс может быть аберрантным.
Правильный ритм с частотой сердечных сокращений, соответствующей медленному или ускоренному ритму.
Ретроградный зубец Р отсутствует, он «спрятан» в комплексе QRS, и на обычной ЭКГ его дифференцировать не удается.
Комплекс QRS суправентрикулярной формы, может быть деформирован наложением зубца Р или присоединением блокады ветвей пучка Гиса (рис. 94).
Правильный ритм с частотой сердечных сокращений, соответствующей медленному или ускоренному ритму.
Комплекс QRS суправентрикулярной формы (иногда аберрантный) регистрируется раньше зубца Р.
Ретроградный зубец Р' инвертирован во II, III, aVF отведениях,* заострен, положительный в отведении aVR. В отведениях I, aVL, V5,6 полярность и амплитуда зубцов Р' варьирует.
Интервал Q(R) - P' (расстояние от начала желудочкового комплекса до начала ретроградного Р') составляет 0,10 - 0,20 с. Более продолжительный интервал Q(R) - P' указывает на ретроградную ВА-блокаду I степени (рис. 95).
Правильный ритм с частотой сердечных сокращений, соответствующей медленному или ускоренному ритму.
Комплекс QRS суправентрикулярной формы (иногда аберрантный) регистрируется раньше зубца Р'.
Ретроградный зубец Р' инвертирован во II, III, aVF отведениях, заострен, положительный в отведении aVR. В отведениях I, aVL, V5,6 полярность и амплитуда зубцов Р' варьирует.
Интервал Q(R) - P' (расстояние от начала желудочкового комплекса до начала ретроградного Р') более 0,20 с (рис. 92).
Правильный ритм с частотой сердечных сокращений, соответствующей медленному или ускоренному ритму.
Комплекс QRS суправентрикулярной формы (иногда аберрантный) регистрируется раньше зубца Р'.
Ретроградный зубец Р' инвертирован во II, III, aVF отведениях, заострен, положительный в отведении aVR. В отведениях I, aVL, V5,6 полярность и амплитуда зубцов Р' варьирует.
Интервал Q(R) - P' (расстояние от начала желудочкового комплекса до начала ретроградного Р') более 0,20 с.
Преждевременный малоизмененный комплекс QRS располагается после ретроградного Р' (эхо-комплекс), то есть на фоне ритма АВ-соединения с преждевременным возбуждением желудочков и ретроградной ВА-блокадой I степени появляется «сэндвич» типа: QRS―Р' ретрогр.―QRS преждевр.
Диссоциация двух ритмов: синусового ритма для предсердий и ритма из АВ-соединения для желудочков.*
Синусовый импульс после возбуждения предсердий не распространяется на желудочки, так как последние оказываются к этому моменту уже возбужденными. Возбуждение желудочков не распространяется на предсердия из-за ретроградной ВА-блокады.
Ритм сокращения желудочков правильный, интервалы R-R одинаковые. Комплексы QRS суправентрикулярной формы, если нет функциональной блокады в системе Гиса-Пуркинье.
Зубцы Р синусового происхождения также регистрируются в правильном ритме, если нет синусовой аритмии. Зубцы Р наслаиваются на различные участки систолы и диастолы желудочков.
Средняя продолжительность интервалов R-R меньше или равна средней продолжительности интервалов Р-Р (рис. 97 – 100).
Функционирование двух независимых источников ритма: синусового и атриовентрикулярного. Синусовый ритм с проведением импульсов к предсердиям (зубцы Р) реже, чем АВ-ритм с проведением импульсов к желудочкам (комплексы QRS).
Зубцы Р обычной формы и полярности располагаются различно по отношению к комплексам QRS (впереди, позади, наслаиваются на желудочковые комплексы). Благодаря тому, что желудочковый ритм более частый, комплексы QRS прогрессивно смещаются влево, опережая зубцы Р, которые отстают и смещаются вправо.
Комплексы QRS суправентрикулярной формы при отсутствии нарушений проводимости в системе Гиса-Пуркинье.
В части случаев синусовые импульсы проводятся на желудочки, происходит «сцепление» ритмов, то есть захват желудочков синусовыми импульсами. Такие антероградно проведенные комплексы распознаются по их преждевременному появлению и аберрантному виду, перед ними имеется зубец Р. Захваченные комплексы похожи на экстрасистолы, но в отличие от экстрасистол, после них не бывает удлиненной паузы.
Функционирование двух независимых источников ритма: синусового и атриовентрикулярного. Частота возбуждения предсердий (зубцы Р) и желудочков (комплексы QRS) одинакова (или почти одинакова).
Желудочковые захваты отсутствуют.
Существуют различные варианты полной АВ-диссоциации (рис. 97 – 100).*
Правильный ритм с частотой сокращения желудочков 25-45 мин -1 (рис.
Комплексы QRS деформированы и уширены более 0,12 с по типу блокады ножки пучка Гиса с соответствующими изменениями реполяризации (дискордантный зубец Т).
Предсердные комплексы чаще отсутствуют или регистрируются после комплекса QRS (ретроградная активация предсердий с отрицательными РII, III, aVF) или независимо от желудочковых комплексов (АВ-диссоциация).
Признаки идиовентрикулярного ритма.
Частота сокращения желудочков 60-100 мин -1 .
Признаки идиовентрикулярного ритма.
Желудочковые комплексы деформированы по типу блокады обеих левых ветвей пучка Гиса (представлены широким зубцом высоким зубцом R в отведениях I, aVL, V5-6 и широким глубоким зубцом S – в отведениях V1-2) (рис. 119, 126).
Признаки идиовентрикулярного ритма.
Желудочковые комплексы деформированы по типу блокады правой ножки пучка Гиса (представлены широким зубцом R в отведениях V1-2 и широким глубоким зубцом S – в отведениях V5-6) (рис. 120).
Признаки идиовентрикулярного ритма.
Желудочковые комплексы деформированы по типу блокады правой и левой задней ветвей пучка Гиса (представлены широким зубцом R в отведениях V1-2 и широким глубоким зубцом S – в отведениях V5-6; отклонение электрической оси сердца вправо по стандартным отведениям) (рис. 121).
Признаки идиовентрикулярного ритма.
Желудочковые комплексы деформированы по типу блокады правой и левой передней ветвей пучка Гиса (представлены широким зубцом R в отведениях V1-2 и широким глубоким зубцом S – в отведениях V5-6; отклонение электрической оси сердца влево по стандартным отведениям) (рис. 123).
Признаки идиовентрикулярного ритма.
Во всех грудных отведениях расширенные и деформированные комплексы QRS направлены вверх (представлены зубцом R).
Признаки идиовентрикулярного ритма.
Во всех грудных отведениях расширенные и деформированные комплексы QRS направлены вниз (представлены зубцом S).
ЭКГ при выскальзывающих комплексах
ЭКГ при выскальзывающих комплексах
Выскальзывающие комплексы могут возникать в АВ-соединении или желудочках на фоне синусовой брадикардии или остановки синусового узла. В отличие от экстрасистол интервал сцепления выскальзывающего комплекса всегда больше, чем длина цикла основного ритма.
Выскальзывающие комплексы из АВ-соединения имеют такую же конфигурацию, что и комплексы, возникшие в результате нормального проведения предсердного импульса, в то время как форма выскальзывающих комплексов желудочкового происхождения напоминает желудочковые экстрасистолы. Выскальзывающие комплексы и ритмы сами по себе не требуют никакого лечения.
Если лечение необходимо, то оно направлено на увеличение частоты базового ритма.
На фоне синусовой брадикардии или при неспособности синусового узла генерировать импульсы из вторичных источников специализированной проводящей системы сердца могут возникнуть выскальзывающие комплексы. В отличие от экстрасистол выскальзывающие комплексы всегда появляются с опозданием, т.е. интервал сцепления всегда оказывается больше длины цикла доминирующего ритма.
Важно различать выскальзывающий и экстрасистолический комплексы, потому что первый свидетельствует о нарушении функции синусового узла. Выскапзывающие комплексы и ритмы сами по себе не требуют никакого лечения. Если лечение необходимо, то оно направлено на увеличение частоты базового ритма.
Выскальзывающие комплексы обычно возникают в АВ-соединении; реже их источник локализуется в желудочках. Желудочковые комплексы выскальзывающих сокращений из АВ-соединения аналогичны возникающим при нормальном ритме, так как импульс проводится обычным образом - через пучок Гиса и его ножки.
Как и при экстрасистолии из АВ-соединения, расположенный в АВ-соединении фокус может активировать как предсердия, так и желудочки, что приводит к появлению ретроградного зубца Р (т.е. отрицательного зубца Р в отведениях II, III, aVF). При этом ретроградный зубец Р может как предшествовать комплексу QRS, так и регистрироваться после него или сливаться с ним в зависимости от соотношения скоростей проведения импульса из АВ-соединения на желудочки и предсердия.
Желудочковые выскальзывающие комплексы по своей конфигурации аналогичны желудочковым экстрасистолам.
Отведения I, II и III. После 6-го комплекса наблюдается пауза в активности синусового узла, после которой следует выскальзывающий комплекс из АВ-соединения. а - Выскальзывающий ритм из АВ-соединения. Отведение II.
Фокус, расположенный в АВ-соединении, активирует не только желудочки, но и предсердия, о чем можно судить по инвертированному зубцу Р, предшествующему каждому комплексу QRS.
Иногда такой ритм также называют «ритмом коронарного синуса».
б - Желудочковый выскальзывающий ритм во время синусовой брадикардии.
После двух своевременных синусовых комплексов можно видеть 2 выскальзывающих комплекса желудочкового происхождения.
После них следует комплекс, имеющий промежуточную морфологию между нормальным синусовым и выскальзывающим желудочковым, что является результатом одновременной активации желудочков синусовым импульсом и импульсом, исходящим из желудочкового фокуса - сливной комплекс.
Учебное видео ЭКГ при экстрасистолии и ее типы
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эктопические суправентрикулярные ритмы
Различные ритмы могут происходить из суправентрикулярных очагов (обычно в предсердиях). Диагностируется по электрокардиографии. Многие случаи являются бессимптомными и лечения не требуют.
Включая эктопические суправентрикулярные ритмы
Полифокусная предсердная тахикардия
Непароксизмальная узловая тахикардия
Миграция предсердного водителя ритма
Предсердная экстрасистолия
Предсердные экстрасистолы (ПЭ), или преждевременные сокращения предсердий (ПСП), – часто встречающиеся эпизодические сокращения. Они могут возникать у здоровых людей с или без провоцирующих факторов (например, кофе, чай, алкоголь, псевдоэфедрин) или могут быть симптомом сердечно-легочной патологии. Они распространены у пациентов с хронической обструктивной болезнью легких Хроническая обструктивная болезнь легких (ХОБЛ) Хроническая обструктивная болезнь легких (ХОБЛ) – ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего сигаретный дым. Менее распространенными причинами. Прочитайте дополнительные сведенияПредсердная экстрасистолия (ПЭ).
В отведении II, после 2 синусового сокращения, Т волна деформирована вследстсвие ПЭ. Из-за того, что ПЭ возникает раньше относительно цикла синусового ритма, водитель ритма синусового узла перезапускается, и пауза, меньшая, чем полная компенсаторная, предшествует следующему синусовому сокращению.
ПЭ могут проводиться на желудочки нормально, аберрантно или могут не проводиться, обычно после ПЭ следует неполная компенсаторная пауза. Аберрантно проведенные ПЭ (обычно с морфологией блокады правой ножки пучка Гиса) следует отличать от преждевременных сокращений желудочкового происхождения.
Предсердные выскальзывающие сокращения – эктопические предсердные сокращения которые возникают на фоне длинных пауз синусового ритма или синус-ареста. Они могут быть одиночными или множественными; выскальзывающие комплексы из одного фокуса могут образовывать продолжительный ритм, называемый эктопическим предсердным ритмом. Частота сердечных сокращений обычно медленнее, морфология Р-зубца, как правило, отлична от синусового ритма, и PR-интервал слегка короче, чем при синусовом ритме.
Предсердная тахикардия
Предсердная тахикардия – регулярный ритм, обусловленный последовательной быстрой активацией предсердий из одного предсердного очага. Частота сердечных сокращений обычно от 150 до 200 уд/минуту; однако при очень быстром предсердном ритме дисфункции атриовентрикулярного (АВ) узла или при дигиталисной интоксикации может иметь место АВ–блокада Атриовентрикулярная блокада Атриовентрикулярная (АВ) блокада – частичное или полное прерывание проведения импульса от предсердий к желудочкам. Наиболее частой причиной является идиопатический фиброз или склероз проводящей. Прочитайте дополнительные сведения Предсердная тахикардия – наименее частая форма (5%) наджелудочковых тахикардий и обычно возникает у пациентов со структурной патологией сердца. Другими причинами являются: раздражение ткани предсердий (например, перикардит Перикардит Перикардит – воспаление перикарда, часто ассоциирующееся с накоплением жидкости в полости перикарда. Перикардит может быть вызван различными причинами (например, инфекционными заболеваниям. Прочитайте дополнительные сведенияСимптомы такие же как и у других видов тахикардий (например, слабость, головокружение, ощущение сердцебиения и реже – обмороки).
Диагноз основан на анализе электрокардиограммы (ЭКГ); Р зубцы с отличной от синусового ритма морфологией предшествуют комплексам QRS, однако могут быть и скрыты в предшествующем Т зубце (см. рисунок Истинная предсердная тахикардия Истинная предсердная тахикардия ).
Истинная предсердная тахикардия
Данная тахикардия с узкими комплексами QRS возникает в результате аномального автоматического фокуса или внутрипредсердного ре-ентри. Р зубцы предшествуют комплексам QRS; часто это тахикардия с длинным интервалом RP (PR < RP), но может быть и тахикардия с коротким интервалом RP (PR > RP), если имеет место медленное атриовентрикулярное проведение.
Вагусные приемы могут быть использованы для замедления частоты сердечных сокращений, позволяют визуализировать Р-зубцы, когда они скрыты; однако данные маневры обычно не купируют аритмию (признак того, что АВ узел не является обязательной частью для циркуляции данного типа тахикардии).
Лечение включает поиск и устранение основных причин, а также урежение частоты сокращений желудочков при использовании бета-блокаторов или блокаторов кальциевых каналов. Пароксизм может быть купирован кардиоверсией Кардиоверсия-дефибрилляция при воздействии постоянного тока (ПТ) Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится непосредственно антиаритмическая терапия. Прочитайте дополнительные сведения . Фармакологические подходы по профилактике и предотвращению предсердной тахикардии включают антиаритмические препараты Антиаритмические средства Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения Iа, Ic и III класса. При неэффективности консервативных приемов альтернативой является применение учащающей стимуляции Электрокардиостимуляторы Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведенияПолифокусная предсердная тахикардия
Мультифокальная предсердная тахикардия (хаотическая предсердная тахикардия) – нерегулярный ритм, обусловленный случайной активностью нескольких эктопических предсердных очагов. По определению, частота сердечных сокращений > 100 ударов в минуту. За исключением частоты признаки и свойства сходны с миграцией предсердного водителя ритма. Симптомы, когда они возникают, проявляются в виде учащенного сердцебиения. Мультифокальная предсердная тахикардия может быть вызвана основным легочным нарушением, таким как хроническое обструктивное заболевание легких Хроническая обструктивная болезнь легких (ХОБЛ) Хроническая обструктивная болезнь легких (ХОБЛ) – ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего сигаретный дым. Менее распространенными причинами. Прочитайте дополнительные сведения , и электролитные нарушения, например, гипокалиемия Гипокалиемия Гипокалиемия – снижение концентрации калия в сыворотке 3,5 мЭкв/л ( 3,5 ммоль/л), обусловленное уменьшением его общих запасов в организме или патологическим его перемещением в клетки. Наиболее. Прочитайте дополнительные сведения . Лечение ориентировано на устранение первичного заболевания.
Непароксизмальная узловая тахикардия
Непароксизмальная узловая тахикардия обусловлена аномальным автоматизмом АВ-узла или прилежащей к нему ткани; обычно возникает после операций на открытом сердце, острого нижнего инфаркта миокарда, миокардита или интоксикации сердечными гликозидами. Частота сердечных сокращений (ЧСС) от 60 до 120 уд/минуту, таким образом, обычно бессимптомна. ЭКГ представляет собой регулярный ритм с нормальными комплексами QRS без идентифицируемых Р-зубцов или с ретроградными зубцами Р (инвертированы в нижних отведениях), которые возникают незадолго до ( < 0,1 секунды) или после комплекса QRS. От пароксизмальной наджелудочковой тахикардии ритм отличается более низкой ЧСС, также постепенным возникновением и купированием. Лечение направлено на причины заболевания.
Миграция предсердного водителя ритма
Миграция предсердного водителя ритма (полифокусный предсердный ритм) – нерегулярный ритм, обусловленный случайной активностью нескольких эктопических очагов, расположенных в предсердиях. По определению, частота сердечных сокращений ≤ 100 ударов в минуту. Данный тип аритмии наиболее часто возникает у пациентов с легочной патологией, гипоксемией, ацидозом, при интоксикации теофиллином или при сочетании данных факторов. На ЭКГ морфология Р-зубца различна от удара к удару, и имеется ≥ 3 разных его форм. Наличие Р-зубцов отличает миграцию предсердного водителя ритма от фибрилляции предсердий Фибрилляция предсердий Фибрилляция предсердий – это быстрый нерегулярный предсердный ритм. Симптомы включают: перебои в работе сердца и иногда – слабость, снижение толерантности к физической нагрузке, одышку, пресинкопальные. Прочитайте дополнительные сведения . Лечение направлено на причины заболевания.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Медленные (замещающие) выскальзывающие ритмы и комплексы
Медленные (замещающие) выскальзывающие ритмы — это несинусовые эктопические ритмы, источником которых являются предсердия, АВ-соединение или желудочки. Являясь пассивными, эктопические ритмы как бы защищают сердце от длительных периодов асистолии, связанной с угнетением основного синусового ритма. Поскольку автоматизм эктопических центров II и III порядка ниже, чем СА-узла, ЧСС при таких эктопических ритмах, как правило, не превышает 60 в минуту, поэтому их и называют медленными. Все установившиеся несинусовые эктопические (гетеротопные) ритмы обычно правильные, поэтому на ЭКГ регистрируются одинаковые интервалы R—R.
Вы, очевидно, помните, что изменения ЭКГ при пассивных гетеротопных ритмах мы подробно рассматривали в главе 4. Советуем еще раз вспомнить эти признаки, прочитав раздел 4.1.3 и взглянув на рисунок 4.4. После этого вам будет легко расшифровать ЭКГ, изображенные на рисунке 5.2.
Основными ЭКГ-признаками медленных (замещающих) выскальзывающих ритмов являются:
1) правильный желудочковый ритм с ЧСС, обычно не превы
шающей 60 в минуту;
| 1 24 Глава 5. Электрокардиограмма при нарушениях ритма сердца |

Рис. 5.2. ЭКГ больных с медленными (замещающими) выскальзывающими ритмами:
а — предсердный ритм; б—ритм из АВ-соединения с одновременным возбуждением желудочков и предсердий; в —ритм из АВ-соединения с возбуждением желудочков, предшествующим возбуждению предсердий; г — желудочковый (идиовен-трикулярный ритм)
Иногда у больных с непостоянным преходящим (чаще кратковременным) угнетением функции СА-узла, временным нарушением проведения синусовых импульсов по проводящей системе или при любой бради-кардии на ЭКГ на фоне обычного синусового ритма можно зарегистрировать отдельные несинусовые комплексы, исходящие из предсердий, АВ-соединения или желудочков. Эти комплексы отделены обычно от предшествующих им синусовых комплексов более продолжительным интервалом R-R, который свидетельствует о временном угнетении синусовых функций (рис. 5.3). После эктопического сокращения интервал R—R нормальной длительности или даже несколько укорочен.
По хорошо знакомым вам признакам (см. раздел 4.1.3) легко установить источник эктопического комплекса.
Такие отдельные несинусовые эктопические комплексы получили название медленных (замещающих) выскальзывающих комплексов. Так же как и медленные выскальзывающие эктопические ритмы, они как бы защищают сердце от продолжительных периодов асистолии, вызванных угнетением синусовых функций. Встречаются выскальзывающие эктопические комплексы при синусовой брадикардии, синусовой аритмии, преходящей синоатриальной блокаде, АВ-бло-каде и некоторых других нарушениях ритма и проводимости.
| 5.2. Эктопические (гетеротопные) ритмы 125 |

Рис. 5.3. ЭКГ больных с медленными (замещающими) выскальзывающими эктопическими комплексами:
а, б — выскальзывающие комплексы из АВ-соединения; в — выскальзывающие комплексы из желудочка
Выскальзывающие эктопические ритмы и комплексы не всегда свидетельствуют об органических заболеваниях сердца и могут быть выявлены даже у здоровых лиц с высоким тонусом блуждающего нерва (ваготонией).
Основными признаками медленных (замещающих) выскальзывающих комплексов являются:
1) наличие на ЭКГ отдельных несинусовьгх комплексов, источ
ником которых являются импульсы, исходящие из предсердий,
АВ-соединения или желудочков (см. раздел 4.1.3);
2) интервал R—R, предшествующий выскальзывающему экто
пическому комплексу, удлинен, а следующий за ним R—R — нор
мальный или укорочен.
5.2.2. Ускоренные эктопические ритмы, или непароксизмальная тахикардия
Ускоренные эктопические ритмы, или непароксизмальная тахикардия, — это неприступообразное учащение сердечного ритма до 90—130 в минуту, вызванное относительно частыми эктопическими импульсами, исходящими
Глава 5. Электрокардиограмма при нарушениях ритма сердца
из предсердий, АВ-соединения или желудочков. Таким образом, ускоренные эктопические ритмы, или непароксизмальная тахикардия, отличаются от соответствующих форм медленных (замещающих) выскальзывающих ритмов более высокой частотой сердечных сокращений. В то же время ЧСС не превышает обычно 120—130 в минуту, что в большинстве случаев позволяет дифференцировать ускоренные эктопические ритмы с различными формами пароксизмальной тахикардии (см. ниже). Кроме того, в отличие от пароксизмальной тахикардии ускоренные эктопические ритмы характеризуются постепенным началом и окончанием, в связи с чем больные иногда не ощущают учащения ритма сердца.
Ускоренные эктопические ритмы, или непароксизмальная тахикардия, обусловлены повышением частоты спонтанной деполяризации клеток центров автоматизма. Непароксизмальная тахикардия встречается, как правило, при выраженных органических изменениях в сердечной мышце: инфаркте, хронической ишемической болезни, гипертонической болезни, миокардитах и т.д. Частой причиной непароксиз-мальной тахикардии является интоксикация препаратами дигиталиса.
В зависимости от локализации эктопического очага различают предсердную, атриовентрикулярную и желудочковую формы непарок-сизмальной тахикардии. Электрокардиографические признаки каждой из них напоминают таковые при предсердных, атриовентрикуляр-ных и желудочковых медленных (замещающих) выскальзывающих ритмах (см. раздел 5.2.1), за исключением более высокой частоты сердечных сокращений (рис. 5.4).
Наиболее характерными признаками непароксизмальной тахикардии, или ускоренных эктопических ритмов, являются:
1) неприступообразное постепенное учащение сердечного
ритма до 90— 130 в минуту;
2) правильный желудочковый ритм;
5.2.3. Миграция суправентрикулярного водителя ритма
Миграцией суправентрикулярного водителя ритма называется такая аритмия, для которой характерно постепенное, от цикла к циклу, перемещение источника ритма от СА-узла к АВ-соединению. Последовательные сокращения сердца каждый раз обусловлены импульсами, исходя-
| 5.2. Эктопические (гетеротопные) ритмы 127 |
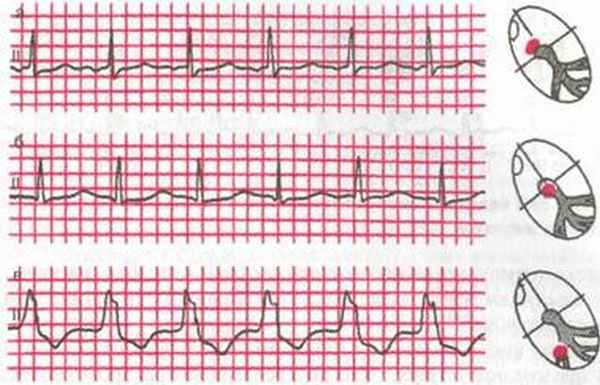
Рис. 5.4. Ускоренные эктопические ритмы, или непароксизмальные тахикардии: а — ускоренный предсердный ритм; б — ускоренный ритм из АВ-соединения с одновременным возбуждением предсердий и желудочков; в — желудочковый (идио-вентрикулярный) ускоренный ритм
щими из разных участков проводящей системы сердца: из СА-узла, из верхних или нижних отделов предсердий, из АВ-соединения. Такая миграция водителя ритма может встречаться у здоровых людей при повышении тонуса блуждающего нерва, а также у больных с ишемичес-кой болезнью сердца, ревматическими пороками сердца, различными инфекционными заболеваниями. Нередко миграция водителя ритма встречается при синдроме слабости синусового узла (СССУ).
Основными электрокардиографическими признаками миграции суправентрикулярного водителя ритма являются постепенное, от цикла к циклу изменение формы и полярности зубца Р, а также продолжительности интервалов P—Q(R) и Р—Р (R—R). На рисунке 5.5 представлена ЭКГ больной нейроциркулярной дистонией, у которой регистрируется миграция суправентрикулярного водителя ритма.
Первый цикл P—QRS—T обусловлен импульсом, исходящим из СА-узла, поэтому на ЭКГ регистрируется обычный положительный зубец Р неизмененной формы. Интервал P-Q(R) составляет 0,18 с.
Второй цикл обусловлен импульсом из верхних отделов предсердий, поэтому, хотя зубец Р положителен, на ЭКГ заметна его небольшая деформация, что свидетельствует об изменении хода распространения волны возбуждения по предсердиям. Поскольку путь элект-
| |
| 128 Глава 5. Электрокардиограмма при нарушениях ритма сердца |
Рис. 5.5. ЭКГ больной с миграцией суправентрикулярного водителя ритма. Объяснение в тексте
рического импульса до проводящей системы желудочков короче, чем в предыдущем комплексе, продолжительность интервала P—Q(R) уменьшается до 0,14 с.
Третий цикл обусловлен импульсом, исходящим из нижних отделов предсердий; возбуждение по предсердиям распространяется не сверху вниз, как в норме, а ретроградно — снизу вверх, и на ЭКГ во II, III отведениях фиксируется отрицательный зубец Р. Интервал P-Q(R) может укоротиться до 0,10—0,12 с.
Четвертый цикл обусловлен импульсом из АВ-соединения. Возбуждение при этом одновременно достигает предсердий и желудочков, и на ЭКГ зубец Р сливается с комплексом QRS.
Пятый цикл также вызван импульсом из АВ-соединения, но с более ранним возбуждением желудочков, чем предсердий. Поэтому отрицательный зубец Р следует после комплекса QRS. Последующая динамика формы зубца Р и продолжительность интервала P—Q(R) свидетельствуют о том, что водитель ритма постепенно перемещается обратно к СА-узлу.
Третьим признаком миграции водителя ритма является нерезко выраженная аритмия в виде небольшого колебания интервалов R—R. Обычно чем выше в предсердиях расположен источник возбуждения, тем чаще ритм.
Основными электрокардиографическими признаками миграции суправертрикулярного водителя ритма являются:
1) постепенное от цикла к циклу изменение формы и полярно
сти зубца Р;
2) изменение продолжительности интервала P—Q(R) в зависи
мости от локализации водителя ритма;
3) нерезко выраженные колебания продолжительности интер
валов R-R (Р-Р).
5.3. Эктопические (гетеротопные) циклы и ритмы 129
5.3. Эктопические (гетеротопные) циклы и ритмы, преимущественно не связанные с нарушением автоматизма
Экстрасистолия — преждевременное внеочередное возбуждение сердца, обусловленное механизмом повторного входа или повышенной осцил-ляторной активностью клеточных мембран, возникающими в предсердиях, АВ-соединении или в различных участках проводящей системы желудочков. В большинстве случаев экстрасистолия — это эпизод необычной патологической импулъсации на фоне нормального или патологического основного ритма.
В современной электрокардиологии основным механизмом экс-трасистолии считают механизм повторного входа волны возбуждения (re-entry). Сущность этого механизма состоит в следующем.
| |
| Рис. 5.6. Механизм повторного входа волны возбуждения (re-entry). Объяснение в тексте |
При развитии в отдельных участках сердечной мышцы ишемии, дистрофии, некроза, кардиосклероза или значительных метаболических нарушений электрические свойства различных участков миокарда и проводящей системы сердца могут существенно отличаться друг от друга. Возникает так называемая электрическая негомогенность сердечной мышцы, которая нередко проявляется неодинаковой скоростью проведения электрического импульса в различных участках сердца и развитием однонаправленных блокад проведений. На рисунке 5.6 заштрихован участок с такой однонаправленной блокадой проведения, который возбуждается не обычным, а окольным путем с большой временной задержкой, когда все остальные участки сердечной мышцы успели не только возбудиться, но и выйти из состояния рефрактерности (невозбудимости). В этом случае возбуждение этого участка может повторно распространиться на рядом лежа-
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
© cyberpedia.su 2017-2020 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!
Читайте также:
