Эмбриогенез и анатомия позвоночника плода
Обновлено: 18.04.2024
Комарова, Ирина Павловна. Строение шейного отдела позвоночника у млекопитающих и человека в норме и эксперименте : автореферат дис. . кандидата биологических наук : 14.00.02 / Яросл. гос. мед. ин-т.- Ярославль, 1990.- 17 с.: ил. РГБ ОД, 9 90-6/2319-3
Введение к работе
Актуадьность темы. В резолюциях ряда последних съездов анатомов, гистологов и эмбриологов, на международных симпозиумах и конференциях указывалось на недостаточное количество комплексных сравнительно-эмбриологических исследований органов и систем. Особо подчеркивалось значение данных эмбриологических исследований в понимании особенностей строения организма человека и животных, позволяющих составить более полное представление о становлении структуры и ункр,йи в процессе антенатального онтогенеза, преобразовании структур в постнатальном развитии. В равной степени это касается аппарата движения, развитие и структурная организация которогов пре- и постнатальном развитии организма различны. В эмбриогенезе человека и животных Формируются структурно-Функциональные комплекс»» окончательное становление которых прочсходит После рождения под влиянием различных Факторов внешней среды при адаптации организма к определенным условиям существования (Лнись-Кова Е.П*Г I9t36>.
В литературе имеется ряд интересных исследований о внутриутробном развитии шейного отдела позвоночника у млекопитающих и человека с обращением внимания, главным образом, на эмбриогенез одного из компонентов шейного отдела позвоночника и в меньшей степени на органогенез всех составляющих его структур (Борхвард Ь.Г., 1982; .;'«** ; внешнесредовых факторов на развивающийся организм, которые при знании нормального эмбриогенеза органов помогут в создании экспериментальных моделей на биологических объектах, необходимых для проведения рабої по эффективной защите развивающегося организма.
Цель работу - установить общие закономерности и выявить видовые, особенности в развитии и строении шейного отдела позвоночника в связи с особенностями локомоции, с приспособлением к существованию в определенных экологических условиях у животных класса . млекопитающих и человека* Определить влияние рентгеновского облучения на становление и строение шейного отдела позвоночника у зародышей и плодов белой крысы в различные сроки эмбриогенеза.
I. Изучить развитие и строение скелета и сумочно-связочного аппарата шейного отдела позвоночника в эмбриогенезе млекопитающих
и человека.
Исследовать гисто- и органогенез костей и суставов шейного отдела позвоночника. ;
Дать сравнительную характеристику структурным элементам шейного отдела позвоночника изученных млекопитающих и человека.
Изучить влияние рентгеновского облучения на структурные компоненты шейного отдела позвоночника белой крысы в различные сроки эмбрионального развития.
Научная новизна работы. Впервые комплексом различных методов исследования детально изучено«строение и развитие структурных алиментов шейного отдела позвоночника у разных животных и дана им сравнительная характеристика.
Установлены общие закономерности и видовые особенности в развитии и строении шейного отдела позвоночника у различных животных*
Впервне описаны аномалии в і -звитий структурнчх элементов тей-ного отдела позвоночника у эмбрионов и плодов белой крысы теле облучения самки в различные сроки беременности.
На основании результатов комплексного сравнительно-эмбриологического и экспериментального исследований шейного отдела позвоночника впервые дана попытка Функциональной оценки его структурным элементам в связи с типом опоры и передвижения, способом захвата и удержания добычи, с условиями существования,
Чаучно-практическая ценность исследования» Диссертационная ра-бота выполнена в рамках общесоюзной программы 07 "Морфология человека" и является частьи программы "Закономерности морфогенеза опорных структур позвоночника в связи с особенностью их кровоснабжения и иннервации" (» государственной регистрации ОІ.аЧЮОІообІ),
иметь значение в исследованиях тератогенеза жи^тных.
. Материалы диссертации могут быть использован.'.' в преподавании курсов зоологии и морфологии животных в университетах, сельскохозяйственных вузах .. техникумах, школах.
"На зашиту выносятся следующие положения: '
Развитию и строению шейного отдела позвоночника млекопитающих и человека присущи общие закономерности, шесте с тем имеют место выраженные видовые особенности в развитии структурных компонентов этого отдела позвоночника.
Рентгеновское излучение в критические периоды развития вы зывает аномалии в строении костей и сумочно-связочного аппараіа шейного отдела позвоночника. . . .
Апробация работы. Материалы диссертации доложены на конференциях, молодых ученых (Ярославль, февраль 1986,1988,1990), заседаниях Минского общества анатомов, гистологов и эмбриологовС -апрель .1988)і на'УП школе по биологии мышц (Харьков.июнь 1988), Всесоюзной конференции, посвященной действию малых доз ионизирующего излучения на гонады и плод(Обнинск,октябрь 1988), И Всероссийском съезде анатомов, гистологов и змбрйологов(Ленинград,декабрь 1988), заседании Ярославского общества анатомов, гистологов и эмбриологов ( Ярославль, октябрь 1989).
Публикации.Материалы диссертации опубликованы в 7 работах.
Объем и структура работы.Диссертация написана на русском языке, изложена на 223 страницах машинописно»о текста. Из них 140 страниц составляет текст, содержащий введение, пять глав и выводы. Работа иллюстрирована .25 микрофотомонтажами, 15 графиками,18 таблицами. Цитированная литература включает 252 источника( 152 работы на русском и 100-иностранном языке). Весь материал,представленный в диссертации, получен,обработан и проанализирован личноавтором.
Эмбриогенез и анатомия позвоночника плода
Эмбриогенез и анатомия позвоночника плода
а) Развитие спинного мозга:
2. Нейруляция:
• Первичная: формирование головного участка спинного мозга до уровня конуса
• Вторичная: формирование каудального участка спинного мозга до уровня конуса
3. Первичная нейруляция:
• В это же время сомиты, расположенные с обеих сторон от хорды, дифференцируются с образованием клеток склеротома:
о Предшественники позвоночника
• 22-23-й дни (4-я неделя): закрытие нервной трубки начинается с затылочно-шейной области:
о Проходит в обоих направлениях
о Невральный канал: полость внутри нервной трубки, которая впоследствии дает начало:
- Системе желудочков головного мозга
- Спинномозговому каналу
• 24-й день: завершение закрытия краниального (переднего) невропора:
о Из краниального конца нервной трубки развивается головной мозг
• 26-й день: закрытие каудального (заднего) невропора:
о Из каудального конца нервной трубки формируется спинной мозг
• Закрытие нервной трубки необходимо для нормального развития дуг позвонков
Схематическое изображение закрытия нервной трубки в ее верхней части. С противоположного конца показаны открытые каудальный и краниальный невропоры, через которые на этом этапе содержимое нервной трубки сообщается с амниотической жидкостью. Краниальный невропор закрывается на 24-й день и образует головной мозг; каудальный невропор - на 26-й день. На схематическом изображении эмбриона в поперечном разрезе видна нервная трубка, располагающаяся дорсальнее хорды. Нервная трубка дает начало спинному мозгу, большая часть хорды дегенерирует, а ее рудименты дают начало межпозвонковым дискам. Клетки нервного гребня перемещаются сквозь туловище и образуют различные ткани, включая ганглии автономной нервной системы, мозговой слой надпочечников, ткани головы и шеи. Сомиты формируются из мезодермы и дают начало многим тканям. Медиальный сомит - склеротом, из которого формируется позвоночник. Вторичная нейруляция начинается с каудального выступа. В ходе нее формируются мозговой конус, конский хвост и конечная нить.
4. Отделение:
• Заключительный этап первичной нейруляции
• Нервная трубка отделяется от расположенной над ней эктодермы
• Преждевременное отделение:
о Может сохраняться соединение между расположенной около нервной трубки паренхимой и нервной бороздкой → мезенхима дифференцируется в жировую ткань
о Препятствует полному закрытию нервной трубки
о Может приводить к развитию аномалий липоматозного характера:
- Интрадуральная липома
- Липомиеломенингоцеле - подкожное жировое новообразование, соприкасающееся с невральной плакодой/ липомой через расщепление (дизрафию) сзади:
Липомиеломенингоцеле обнаруживается в 20-56% случаев дизрафии спинного мозга
- Может быть причиной синдрома ФСМ:
При липоматозах нарушается нормальное развитие спинного мозга по мере удлинения позвоночника
• Отсутствие отделения:
о Отделение не происходит
о Образуется эктодермально-нейроэктодермальный тракт → препятствие перемещению мезенхимы
о Приводит к очаговой или распространенной спинальной дизрафии и дефектам, связанным с незаращением нервной трубки:
- Миеломенингоцеле: дефект, связанный с незаращением нервной трубки. Грыжевой мешок содержит менингоцеле и элементы нервной трубки
- Миелоцистоцеле: расширенный спинномозговой канал (внутренняя киста) выпадает через расщепление костной ткани в расширенное субарахноидальное пространство (наружная киста)
- Дорсальный дермальный синус: синус, выстланный железистым эпителием, разделенный по средней линии или сбоку от нее
• В конце первичной нейруляции из головного конца эмбриона на уровне конуса образуется спинной мозг
На схематическом изображении в аксиальной плоскости показаны нормальные ядра окостенения развивающихся позвонков. Первичные островки окостенения тела и дуги позвонка (бежевый цвет) формируются внутри хрящевой (синий цвет) оси позвоночника. На схематическом изображении во фронтальной плоскости островки окостенения и хрящевые ядра таза соответствуют физиологической норме. Окостенение крестца и копчика происходит в последнюю очередь. При УЗИ поясничного отдела позвоночника плода на 22-й неделе гестации во фронтальной плоскости виден центр окостенения (ядро) внутри тела позвонка. Остальное тело позвонка состоит из хрящевой ткани. При ТАУЗИ плода на 19,5-й неделе гестации в сагиттальной плоскости (вверху) видно, что окостенение не нарушено, и можно оценить расположение поясничного отдела позвоночника. Окостенение копчика и таза отсутствует, что, вероятно, может свидетельствовать о патологии. К 22-й неделе гестации (внизу) отмечается более выраженное окостенение. Окостенение должно полностью завершиться к 25-й неделе гестации.
5. Вторичная нейруляция:
• Формирование каудальной части спинного мозга до уровня конуса
• Конечный отдел спинного мозга проходит обратную дифференциацию:
о Происходит в течение периода беременности, а затем в раннем постнатальном периоде
• Вторичная нейруляция проходит в менее четко определенные сроки. В ходе нее могут возникать различные пороки развития:
о ФСМ:
- Наиболее частое поражение каудального скопления клеток диспластической природы
- Низко расположенный спинной мозг с утолщенной конечной нитью
о Синдром каудальной регрессии:
- Тип 1: укороченный конечный отдел позвоночного столба с высоким положением конуса. Тяжелые сопутствующие пороки
- Тип 2: низко расположенный ФСМ с более легкими сопутствующими пороками
- Сопутствующие нарушения: гипоплазия почек, легких, аноректальные пороки развития
- Сопутствующие пороки развития спинного мозга: открытая дизрафия, сегментация и нарушение слияния, расщепления спинного мозга
о Терминальное миелоцистоцеле:
- Спинной мозг заканчивается покрытым кожей жидкостно-миелиновым миелоцистоцеле
- Высока вероятность аноректальных пороков развития и аномалий внутренних органов
о Переднее крестцовое менингоцеле:
- Крупное менингоцеле, выпадающее через расширенное крестцовое отверстие и формирующее кистозное новообразование, располагающееся перед крестцом
о Крестцово-копчиковая тератома:
- Первичная полоска регрессирует не полностью, оставляя каудальный рудимент
- Возникает в ходе фазы покоя остаточных тотипотентных клеток (гензеновский узелок) → три слоя клеток с различным соотношением зрелых и незрелых элементов
• Смещение (дислокация) спинного мозга кверху:
о На 12-й неделе гестации спинной мозг занимает всю длину развивающегося позвоночного столба
о Удлинение позвоночного столба и твердой мозговой оболочки непропорционально удлинению спинного мозга:
- Мозговой конус расположен выше позвонка. Конечная нить удлиняется
о Корешки нервов отходят на уровне, соответствующем их отверстиям
о Затем они растут по мере того, как поднимается спинной мозг:
- Образуется конский хвост (оболочка корешков нервов, лежащих ниже конуса)
б) Развитие тела позвонка:
1. Хрящевая стадия:
• 4-я неделя: хорда индуцирует формирование окружающей ее парааксиальной мезодермы из первичной полоски:
о Образуются парные сомиты: миотом и склеротом
о Из миотомов развиваются длинные мышцы спины и покрывающая их кожа
о Склеротомы подразделяют на медиальные и латеральные структуры:
- Образуют тело позвонка, межпозвонковый диск, мягкие мозговые оболочки, связки (медиально) и задние структуры (латерально) позвоночника
- Перемещаются из сомитов и прилежащих нервной трубки и хорды
- Вентральная часть склеротома окружает хорду и образует рудимент тела позвонка
- Дорсальная часть склеротома окружает нервную трубку, образует предшественники дуг позвонков и превращается в остистый отросток
- Происходит дегенерация и инволюция хорды, окруженной телом позвонка
- Рудимент хорды, расположенный между позвонками, формирует студенистое ядро межпозвонкового диска
о Если хордальная индукция не происходит, деление нервной пластинки может быть неполным → нейроэнтеральная киста или диастематомиелия
• 6-я неделя: стадия хрящеобразования в ходе развития позвонка начинается с появлением ядер хрящеобразования:
о Ядра хрящеобразования появляются в мезенхиме каждого позвонка
о К завершению эмбрионального развития два ядра в теле позвонка, состоящем из мезенхимы, сливаются:
- Образуется хрящевое ядро
о В то же самое время ядра окостенения дуг позвонков сливаются друг с другом и с ядром в теле позвонка
о По мере перехода ядер хрящеобразования на дуги позвонков образуются остистые и поперечные отростки
3. Пороки развития и сегментации позвонков:
• Патологические позвонки могут либо замещать нормально сформированные, либо быть добавочными
• Нарушение развития позвонков (частичное или полное):
о Морфология зависит от степени и расположения аномалии при формировании позвонка:
- Односторонний дефект хрящевого центра и нарушение окостенения → врожденное недоразвитие половины позвонка
• Нарушение сегментации позвонков:
о Блокирование смежных позвонков и слияние их задних частей
• Наиболее тяжелые дефекты сегментации и слияния → повышение частоты сопутствующих пороков развития:
о Пороки осевой части нервной системы: ФСМ, искривление позвоночника (кифоз, сколиоз), дизрафия
о Пороки развития внутренних органов
в) Нарушение закрытия нервной трубки. Клинические проявления:
• Незакрытие нервной трубки на любом участке препятствует развитию нервной системы и индукции расположенных выше дуг позвонков
• Время возникновения данного явления таково, что порок оказывает влияние на формирование других систем органов:
о Необходимо исследовать плод на наличие сопутствующих пороков развития внутренних органов и аноректальных пороков развития
• Необходимо исследовать плод на наличие сопутствующих нарушений иннервации:
о Возможно патологическое положение нижних конечностей
Видео эмбриогенез, филогенез, онтогенез скелета (позвоночника) и его аномалии
Редактор: Искандер Милевски. Дата обновления публикации: 28.9.2021
Эмбриогенез и анатомия позвоночника плода
Научно-исследовательский институт детской хирургии;
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Научно-исследовательский институт детской хирургии
Научно-исследовательский институт детской хирургии;
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Кафедра неврологии, нейрохирургии и медицинской генетики лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова», Москва
Научно-исследовательский институт педиатрии Научного центра здоровья детей РАМН, Москва
Научно-исследовательский институт педиатрии Научного центра здоровья детей РАМН, Москва
Московский научно-исследовательский институт педиатрии и детской хирургии Минздрава РФ, Москва
Первый Московский государственный медицинский университет им. И.М. Сеченова, Москва
Плод в плоде или тератома? (Клиническое наблюдение у новорожденного)
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2015;(1): 73‑76
Научно-исследовательский институт детской хирургии;
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Научно-исследовательский институт детской хирургии;
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Научно-исследовательский институт детской хирургии
Научно-исследовательский институт детской хирургии;
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Кафедра неврологии, нейрохирургии и медицинской генетики лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова», Москва
Научно-исследовательский институт педиатрии Научного центра здоровья детей РАМН, Москва
Научно-исследовательский институт педиатрии Научного центра здоровья детей РАМН, Москва
Московский научно-исследовательский институт педиатрии и детской хирургии Минздрава РФ, Москва
Первый Московский государственный медицинский университет им. И.М. Сеченова, Москва
Термин "fetus in fetu" впервые был употреблен Johann Friedrich Meckel в конце XVIII века для описания инкапсулированной опухоли у плода. С того момента в мировой литературе было описано около 100 подобных наблюдений. Частота заболевания примерно 1 случай на 500 000 родов. Оно встречается одинаково часто у девочек и мальчиков. До недавнего времени считалось, что для плода в плоде характерно наличие позвоночника, однако последние данные литературы ставят под сомнение необходимость наличия осевого скелета для постановки диагноза плода в плоде [9].
Приводим собственное наблюдение.

Ребенок от первой беременности после экстракорпорального оплодотворения. Беременность протекала с угрозой прерывания в I триместре, по поводу чего мать получала стационарное лечение. На сроке беременности 29 нед по данным УЗИ поставлен диагноз: врожденный порок развития - тератома, кистозное образование в области копчика (рис. 1). Родоразрешение на сроке гестации 39 нед путем кесарева сечения. Масса при рождении 3050 г, окружность головы 34 см, окружность груди 32 см, рост 50 см. Оценка по шкале Апгар 7/7.

В первые часы жизни ребенок доставлен в отделение реанимации и хирургии новорожденных НИИ детской хирургии НЦЗД РАМН. Проведена компьютерная томография (КТ) с внутривенным контрастированием и магнитно-резонансная томография (МРТ) пояснично-крестцового отдела позвоночника. Данные МРТ: в крестцовом отделе позвоночника имеется четыре позвонка на уровне позвонков SII-SIV, позвоночный канал деформирован, отсутствуют остистые отростки позвонков, имеется дефект канала на уровне позвонка SII, через который пролабируют оболочки спинного мозга. Размер грыжевого выпячивания 14×14×9 мм, содержимое - спинномозговая жидкость (рис. 2).

Данные КТ: к миелоцеле снизу и слева прилежит диспластичная дополнительная подвздошная кость, от которой отходят пучки мышечных волокон, идущие от ягодицы в дополнительную диспластичную нижнюю конечность, представленную аномально сформированными костно-хрящевыми структурами и пучками мышечных волокон. На расстоянии 19 мм от бифуркации аорты отходит подвздошная/бедренная артерия диаметром 1-1,5 мм, из которой дополнительная нижняя конечность получает кровоснабжение (рис. 3).

В возрасте 5 сут жизни ребенку выполнена операция: удаление дополнительной диспластичной нижней конечности, пластика дефекта позвоночного канала (рис. 4). При микроскопическом исследовании удаленной диспластичной нижней конечности определяются 4 слоя эпидермиса без мальпигиева слоя с выраженным кератозом, гиалиновые хрящи, мелкие кости с костным мозгом без патологических изменений. На основании данных гистологического исследования был поставлен диагноз плода в плоде. В послеоперационном периоде отмечалось просачивание ликвора через послеоперационные швы, которое удалось купировать наложением давящей повязки на послеоперационную рану и приданием ребенку положения на животе с опущенным головным концом.

В возрасте 17 сут жизни ребенок переведен для дальнейшего выхаживания в отделение для недоношенных детей НИИ педиатрии НЦЗД РАМН (рис. 5).
После первого описания Meckel плода в плоде в конце XVIII века был опубликован ряд работ, посвященных этой проблеме. Анализ последних данных литературы показал, что диагностические критерии, позволяющие поставить диагноз плода в плоде, теряют актуальность. Ряд зарубежных авторов считают, что для постановки диагноза плода в плоде необходимы следующие критерии: а) отдельный позвоночный столб; б) органы должны располагаться организованно и с равной степенью зрелости дифференцировки ткани [8]. Исходя из этого, множество клинических наблюдений описывали как тератомы вследствие отсутствия элементов позвоночника, необходимых для постановки диагноза плода в плоде.
В 2001 г. R. Spencer [8] предположил, что все элементы и структуры плода в плоде должны иметь один и более следующих признаков:
1) наличие отдельной оболочки, которая служит аналогом хорион-амниотического комплекса;
2) частичное или полное покрытие нормальной кожей;
3) наличие узнаваемых анатомических частей;
4) кровоснабжение из одного магистрального сосуда;
5) локализация в местах, типичных для соединения неразделившихся близнецов;
6) связь с центральной нервной системой и/или желудочно-кишечным трактом.
В свою очередь тератома характеризуется меньшей организацией ткани при микроскопической идентификации, имеет более широкое место прикрепления, снабжается кровью из нескольких мелких сосудов.
При выявлении у плода или новорожденного объемных образований, содержащих кальцифицированные компоненты, дифференциальная диагностика должна проводиться между плодом в плоде, тератомой, кистозной формой внутриутробного перитонита и нейробластомой [5]. Описано несколько
наблюдений fetus in fetu с дифференцировкой ткани, но без присутствия позвоночного столба [2]. В зарубежной литературе приводятся случаи крестцово-копчиковой тератомы и интракраниальных поражений, которые были расценены как плод в плоде, несмотря на отсутствие позвоночника [4, 7]. При анализе публикаций о данном заболевании примерно в 10% наблюдений позвоночный столб или его элементы описаны не были.
В 2001 г. R. Spencer [8] предложил концепцию, согласно которой большинство тератом является аберрацией монозиготных близнецов. Его гипотеза основывается на анализе широкого спектра близнецовых аномалий: соединенных близнецов, асимметричных тератобластопатий, акардиальных монстров, плодов в плоде, а также организмоидных тератом и зрелых тератом высокой степени дифференцировки. К перечисленным порокам приводят нарушения на различных сроках нормального бластогенеза монозиготных близнецов [1]. Данные литературы указывают на то, что плод в плоде формируется на ранней стадии эмбриогенеза, до формирования передней брюшной стенки. По мнению ряда авторов, имеется прямая связь между формированием тератомы и плода в плоде. В поддержку такой гипотезы приводят наблюдения, в которых плод в плоде и тератома чаще встречаются в семьях, имевших близнецовые двойни, плод в плоде мог содержать в себе несколько плодов; сочетания плода в плоде и тератомы; локализации тератомы и плода в плоде в местах, типичных для соединения неразделившихся близнецов. Описан случай крестцово-копчиковой тератомы, содержащей в себе сердце, бьющееся в собственном ритме, и дифференцированный кишечник [4]. Авторы последнего наблюдения заявляют, что отсутствие позвоночника не исключает возможности его присутствия на более ранних стадиях развития. Описывая два случая плода в плоде и тератомы,
K. Higgins и соавт. [5] находят общие черты двух этих пороков, основываясь на гистопатологической картине и данных радиологических исследований. Лучевая диагностика играет важную роль в постановке диагноза. Необходимо помнить, что отсутствие позвоночника или его элементов в образовании не исключает диагноза заболевания [6]. Лечение заключается в полном удалении всех тканей патологического образования. Важным аспектом лечения является послеоперационный скрининг онкомаркеров [3], таких как альфа-фетопротеин, с целью диагностики и лечения рецидивов злокачественных опухолей на ранней стадии.
Цель настоящей публикации - продемонстрировать клиническое наблюдение, в котором был поставлен диагноз плода в плоде без присутствия элементов позвоночника.
Возможности эхографии для диагностики дефектов позвоночника плода
Spina bifida - дефект развития нервной трубки, представляющий собой расщепление спинномозгового канала (спинальный дизрафизм), часто с формированием грыж спинного мозга.
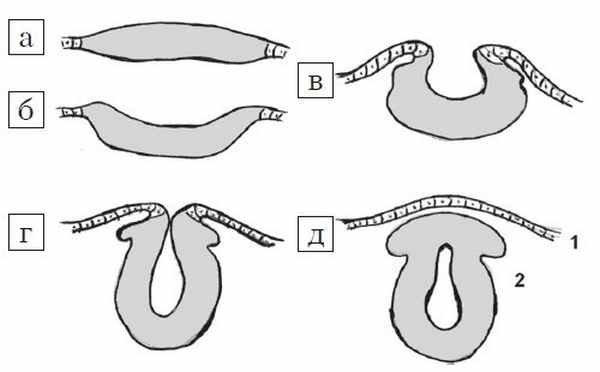
Рис. 1. Стадии эмбриогенеза нервной трубки: поперечный схематических разрез.
а) Медуллярная пластинка.
б, в) Медуллярная бороздк.
г, д) Нервная трубка: 1 - роговой листок (эпидермис); 2 - нейральные гребни.

Рис. 2. Формирование дефекта нервной трубки.
Типичным для всех видов и форм спинальных дизрафий является их заднее расположение с дефектом заднего полукольца позвоночного канала. Крайне редко (менее 1% случаев) незаращение формируется на переднебоковой поверхности канала, и возникают передние спинномозговые грыжи.
Передняя и задняя расщелины позвонка могут проходить по срединной линии, а также располагаться асимметрично. В ряде случаев щель располагается косо. Если расщепление позвонков происходит по срединной линии, то деформация позвоночника может быть незначительной или вовсе не выражена. Однако при асимметричном и косом расположении щели в сочетании с другими аномалиями развития позвонков (например, односторонней микроспондилией половины позвонка, аномалией суставных отростков) развивается выраженная деформация позвоночника.
Наиболее часто (до 70% случаев) spina bifida локализуется в пояснично-крестцовой области, в 21% - в грудном отделе и в 9% - прочей локализации [1].
- Spina bifida occulta. Этот вариант еще называют "скрытым", так как видимого наружного дефекта нет. Скрытые незаращения позвоночника обычно локализуются в пояснично-крестцовой области и, как правило, клинически ничем не проявляются. Часто они являются случайной "находкой" при рентгенологическом исследовании позвоночника или МРТ. Анатомическая сущность скрытой расщелины позвоночника состоит в неполном заращении дужки позвонка. Это наиболее благоприятный вариант spina bifida. Иногда в области дефекта имеются "маркеры" или кожные стигмы в виде липом, кистозных и/или солидных масс, участков аномального оволосения, гиперпигментации. При закрытых дефектах также встречаются аномалии позвонков, деформации стоп и аномально низкорасположенный конус. Закрытый вариант spina bifida не сопровождается синдромом Арнольда Киари II, вентрикуломегалией и другими интракраниальными изменениями [2].
- Meningocele. Менингоцеле представляет собой расщепление позвоночника с выпячиванием в дефект твердой мозговой оболочки, но без вовлечения в процесс нервных структур (рис. 3). Содержимое грыжевого мешка - мозговые оболочки и ликвор, форма его - обычно стебельчатая с суженной ножкой. Костный дефект захватывает обычно два-три позвонка. Клинические проявления заболевания вариабельны и колеблются от бессимптомного течения до нарушения функции тазовых органов, двигательных и чувствительных расстройств. Данный вариант spina bifida встречается редко.
- Myelomeningocele. Это наиболее тяжелая форма spina bifida, с вовлечением в грыжевой мешок оболочек, спинного мозга и его корешков. Костный дефект обычно широкий и протяженный, захватывает от 3 до 6-8 позвонков. Степень неврологического дефекта всегда тяжелая параплегия нижних конечностей, чувствительные расстройства, нейрогенный мочевой пузырь и парез кишечника. Именно эта форма спинномозговых грыж встречается наиболее часто - около 75% всех форм 3. Почти во всех случаях миеломенингоцеле сочетается с синдромом Арнольда - Киари II. Таким образом, обнаружение признаков аномалии Арнольда - Киари II у плода является маркером наличия spina bifida. Кроме того, в 70-80% случаев у плода развивается гидроцефалия [5, 6].

Рис. 3. Схема дефектов позвоночника плода.
а) Meningomyelocele.
б) Meningocele.
Представляем клинические наблюдения, демонстрирующие возможности эхографии в диагностике дефектов позвоночника плода.
Клиническое наблюдение 1
Пациентка К., 26 лет, обратилась в клинику в 23 нед беременности. Беременность первая. Исследование проводилось на аппарате Accuvix-XQ (Samsung Medison) с использованием режима поверхностной объемной реконструкции 3D/4D. Показатели фетометрии полностью соответствовали сроку беременности. В процессе сканирования позвоночника во фронтальной и сагиттальной плоскостях выявлена угловая деформация позвоночника в грудном отделе, протяженностью около трех позвонков. В поперечной плоскости сканирования нарушения структур и целостности тканей не было обнаружено. В режиме 3D/4D реконструкции было выявлено асимметричное расхождение ребер правой и левой стороны грудной клетки (рис. 4).

Рис. 4. Эхографическая картина асимметрии ребер в режиме 3D реконструкции.
Ребра левой стороны были сближены, межреберные промежутки уменьшены по сравнению с противоположной стороной (рис. 5, 6). Другой патологии у плода не было выявлено. Заподозрен врожденный сколиоз, основой которого является наличие боковых полупозвонков (hemivertebrae) или боковых клиновидных позвонков. В 26 нед ультразвуковая картина сохранялась. При проведении трехмерной эхографии получено отчетливое изображение асимметрии реберных дуг и сколиотическая деформация позвоночника.

Рис. 5. Асимметрия межреберных промежутков в режиме 3D реконструкции.

Рис. 6. Асимметрия межреберных промежутков в режиме 3D реконструкции.
В 30 нед фетометрические показатели плода соответствовали сроку беременности. Сколиотическая деформация позвоночника сохранялась. Дополнительно выявлена оболочечная грыжа, исходящая из грудного отдела позвоночника, в области деформированных позвонков. Грыжа представляла собой стебельчатой формы образование с суженной ножкой (рис. 7, 8). Концевая часть ее была расширена в виде петли и заполнена анэхогенным содержимым (ликвором), которое отчетливо дифференцировалось на фоне "мутных" околоплодных вод (рис. 9). Таким образом, диагноз был уточнен: spina bifida - менингоцеле.

Рис. 7. Беременность 30 нед. Стебельчатая форма менингоцеле.

Рис. 8. Место выхода мозговой оболочки.

Рис. 9. Беременность 30 нед. Эхогенность ликвора ниже эхогенности околоплодных вод.
Дальнейшее наблюдение не выявило значительной динамики обнаруженных изменений.
После рождения диагноз spina bifida - менингоцеле подтвержден. Ребенок успешно оперирован, у него отсутствуют какие-либо неврологические расстройства.
В данном случае, локальная угловая деформация позвоночника в грудном отделе и асимметрия ребер явились начальными ультразвуковыми признаками открытой формы spina bifida - менингоцеле во II триместре беременности. Манифестация грыжи возникла только в III триместре.
Клиническое наблюдение 2
Беременная М., 21 года. Впервые обратилась в клинику в срок 20 нед беременности. Исследование проводилось на аппарате SonoAce-R7 (Samsung Medison) с использованием режима поверхностной объемной реконструкции 3D/4D. При изучении позвоночника плода в трех плоскостях костных деформаций не выявлено. В грудном отделе позвоночника обнаружено тонкостенное кистозное образование с анэхогенным содержимым, стебельчатой формы (рис. 10-12). Степень "прозрачности" содержимого была выше околоплодных вод, что позволяло идентифицировать его как ликвор. В проекции грыжевого выпячивания располагалась петля пуповины, дифференциальную диагностику которой без труда удалось провести с помощью ЦДК (рис. 13).

Рис. 10. Беременность 20 нед. Менингоцеле: типичное кистозное образование стебельчатой формы.

Рис. 11. Беременность 20 нед. Менингоцеле.

Рис. 12. Менингоцеле. В сагиттальном срезе видна неровность кожи в проекции расщелины.
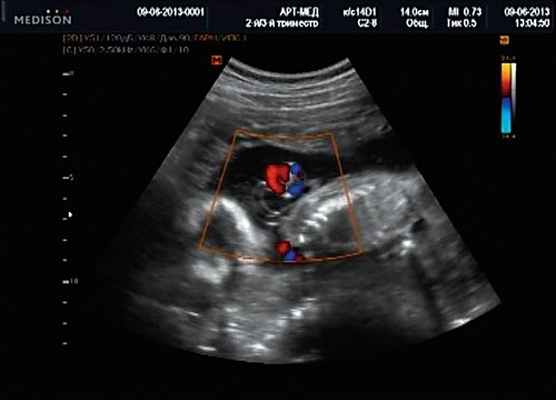
Рис. 13. Петля пуповины в режиме ЦДК.
У плода наблюдалась выраженная гидроцефалия, обусловленная синдромом Аронольда - Киари II (рис. 14, 15).

Рис. 14. Беременность 20 нед. Гидроцефалия.

Рис. 15. Беременность 20 нед. Удлинение ножек мозга и вклинение мозжечка в затылочное отверстие при синдроме Арнольда - Киари II.
Учитывая типичную форму грыжевого выпячивания и отсутствие элементов нервной ткани, было высказано предположение о наличии у плода менингоцеле (рис. 16). Женщина приняла решение о прерывании беременности.

Рис. 16. Беременность 20 нед. Менингоцеле размером 37х21 мм.
Клиническое наблюдение 3
Беременная 27 лет, обратилась в клинику в 18 нед. При эхографии обнаружен синдром Арнольда - Киари II, умеренно выраженная гидроцефалия (рис. 17).

Рис. 17. Беременность 18 нед. Гидроцефалия.
В крестцовом отделе позвоночника выявлена spina bifida cysticа (рис. 18).

Рис. 18. Беременность 18 нед. Spina bifida в крестцовом отделе.
Женщиной принято решение о прерывании беременности.
Клиническое наблюдение 4
Беременная 25 лет, обратилась в клинику в срок 18 нед. При эхографии выявлена грубая кифотическая деформация позвоночника в поясничном отделе (рис. 19).

Рис. 19. Деформация позвоночника.
В проекции деформации определяется миеломенингоцеле (рис. 20).

Рис. 20. Миеломенингоцеле.
Обнаружение типичных эхографических признаков позволило установить диагноз миеломенингоцеле.
Женщиной принято решение о прерывании беременности.
Заключение
Диагностика открытых форм spina bifida не является трудной задачей во II триместре беременности. Обнаружение таких изменений, как синдром Арнольда - Киари II и дефект позвоночника с формированием грыжевого выпячивания не оставляют сомнений в диагнозе. Исключение составляют лишь те случаи, когда ультразвуковая манифестация порока представлена только деформацией позвоночника. В настоящее время наибольший интерес представляет выявление данного порока в I триместре беременности. Изучаются такие ультразвуковые критерии, как отсутствие интракраниальной "прозрачности" (intracranial translucency), сглаженность угла ствола мозга, уменьшение бипариетального размера ниже 5-го процентиля и т.д. Таким образом, диагностика spina bifida остается важной задачей пренатальной диагностики.
Литература
- Amari F., Junkers W., Djalali S., Hartge D.R. et al. Fetal spina bifida - prenatal course and outcome in 103 cases // J. Ultrasound in Obstetrics & Gynecology. 2009. N 34. P. 82.
- Pugash D., Irwin B., Lim K., Thiessen P., Poskitt K., Cochrane D. Prenatal diagnosis of closed spinal dysraphism // J Ultrasound in Obstetrics & Gynecology. 2006. N 28. P. 547.
- Tortori-Donati P., Rossi A., Cama A. Spinal dys-raphism: a review of neuroradiological features with embryological correlations and proposal for a new classification // Neuroradiology. 2000. N 42. P. 471-491.
- Van den Hof M.C., Nicolaides K.H., Campbell J., Campbell S. Evaluation of the lemon and banana signs in one hundred thirty fetuses with open spina bifida // Am J Obstet Gynecol. 1990. N 162. P. 322-327.
- Ghi T., Pilu G., Falco P., Segata M., Carletti A., Cocchi G., Santini D., Bonasoni P., Tani G., Rizzo N. Prenatal diagnosis of open and closed spina bifida.Ultrasound Obstet Gynecol. 2006. N. 28. P. 899-903.
- D'Addario V., Rossi A.C., Pinto V., Pintucci A., Di Cagno L. Comparison of six sonographic signs in the prenatal diagnosis of spina bifida // J Perinat Med. 2008. N 36. P. 330-334.

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Эмбриогенез и анатомия позвоночника плода
Акушерство (франц. accoucher – помогать при родах) - область клинической медицины, изучающее физиологические и патологические процессы, происходящие в организме женщины, связанные с зачатием, беременностью, родами, послеродовым периодом, а также разрабатывающая методы родовспоможения, профилактики и лечения осложнений беременности, родов, заболеваний зародыша и новорожденного.
Амниотическая оболочка – амнион(водная оболочка), эта оболочка выстилает плаценту, переходит на пуповину, и сливается в области пупочного кольца с кожей плода. Макроскопически амнион представляет собой полупрозрачную мембрану. В процессе эмбриогенеза амнион развивается из эктобластического пузырька.
Амниоцентез – операция целью которой является получение околоплодный вод для биохимического, гормонального, цитологического, иммунологического, генетического исследования. В зависимости о места пункции различают трансвагинальный и трансабдоминальный амниоцентез.
Базальная температура – измеряется в прямой кишке утром, до подъема с постели. При овуляторном менструальном цикле базальная температура повышается в лютеиновую фазу цикла на 0.4-0.6 0С и держится в течение всей второй фазы цикла. В день менструации или за день до нее базальная температура снижается. При беременности повышение базальной температуры объясняется возбуждением терморегулирующего центра гипоталамуса под влиянием прогестерона.
Биофизический профиль плода – оценка состояния плода основанная на данных УЗИ(данных нейросонографии(УЗИ головного мозга) и допплерометрического исследования кровотока в церебральных сосудах новорожденного) и регистрации сердечной деятельности плода, включающий в себя 6 параметров: данных нестрессового теста-НСТ, дыхательных движений плода - ДДП, двигательной активности плода- ДАП, тонуса плода –Т, объема околоплодных вод - ООВ, степени зрелости плаценты – СЗП.
Дыхательных движений плода (ДДП) – не менее 1 эпизода ДДП продолжительностью 60 секунди более за 30 минут наблюдения.
Двигательной активности плода (ДАП) – не менее 3 генерализованных движений плода за 30 минут наблюдений.
Тонуса плода (Т) - 1 и более эпизодов разгибания с возвратом в сгибательное положение позвоночника за 30 минут наблюдения.
Объема околоплодных вод (ООВ) – воды четко определяются в матке, вертикальный диаметр свободного участка вод 2см и более.
Степень зрелости плаценты (СЗП) – параметр определяемый при УЗИ исследования плаценты, основные характеристики для определения зрелости плаценты это строение хориальной мембрана, паренхимы, базального слоя.
Внематочная беременность – эктопическая беременность подразумевает развитие плодного яйца вне полости матки. Различают трубную, яичниковую, брюшную, шеечную беременность.
Гемолитическая болезнь новорожденного – состояние, при котором происходит агглютинация и гемолиз эритроцитов плода и новорожденного, анемии, образования непрямого билирубина. Возникает вследствие проникновения факторов крови плода в кровоток матери, в которой они отсутствуют и выработка в её организме аллоиммунных антител, в дальнейшем переходящих через плаценту к плоду с возникновением реакции антиген-антитело. Чаще возникает по системе резус, реже АВО.
Гидроцефалия – порок развития плода, проявляется обструкцией на одном из участков пути циркуляции цереброспинальной жидкости. Клинически выражается увеличением размеров головки.
Гидронефроз врожденный – является следствием обструкции мочевыводящих путей в месте соединения почечной лоханки и мочеточника. Встречается в 5 раз чаще у мальчиков.
Гломерулонефрит беременных – инфекционно-аллергическое заболевание, сопровождающееся поражение клубочкового аппарата почек. Частота заболевания составляет 0,1-0,2%.
Желтое тело - транзиторная эндокринная железа, которая функционирует в течении 14 дней независимо от продолжительности менструального цикла. При отсутствии беременности желтое тело регрессирует.
Женская половая система – состоит из внутренних половых органов –внутренние гениталии, расположенные в полости малого таза(матка, яичники, маточные трубы, влагалище) и наружных половых органов - наружные гениталии, расположенные вне костного таза (лобок, большие и малые половые губы, преддверие влагалища, клитор).
Запоздалые роды – роды, произошедшие в сроке более 42 недель беременности.
Интенсивная терапия новорожденного - комплекс лечебных мероприятий при рождении ребенка с явлениями кислородной недостаточности (асфиксия), направленных на восстановление сердечной деятельности, дыхания, кровотока, метаболизма во всех жизненно важных органах.
Кардиотокография – метод исследования позволяющий регистрировать интервалы между отдельными циклами сердечной деятельности плода. Метод основан на принципе Допплера.
Кариопикнотический индекс – индекс соотношения количества клеточных элементов в мазке, показывающий насыщение организма эстрогенными гормонами. Максимальный индекс ороговевающих клеток в предовуляторные дни -80-88%, в стадию ранней пролиферации-20-40%, в позднюю фазу пролиферации -20-25%.
Кордоцентез – прокол у беременной женщины передней брюшной стенки для пункции вены пуповины с целью взятия проб крови для анализа и при необходимости введения лекарственных средств или крови.
Матка – орган женской половой системы, состоит из мышечной ткани, находится между мочевым пузырем и прямой кишкой, имеет форму перевернутой груши, вне беременности имеет размеры в длину 5 см, ширина 2.5 см. В матке различают тело, дно, шейку, перешеек.
Менструация – кровянистые выделения из половых путей женщины, периодически возникающие в результате отторжения функционального слоя эндометрия в конце двухфазного менструального цикла.
Менструальный цикл – проявление сложных биохимических процессов в организме женщины, характеризуется циклическими изменениями во всех звеньях репродуктивной системы, внешним проявлением которых является менструация.
Микроцефалия (микроэнцефалия) – клинический синдром , для которого характерны уменьшение окружности головки и умственная отсталость. Встречается с частотой 1,6 на 1000 родившихся.
Молозиво – секрет молочных желез, выделяющийся в первые 2-3 дня после родов.
Невынашивание беременности – самопроизвольное прерывание беременности в сроке от зачатия до 37 недель, считая с первого дня последней менструации.
Неразвивающиеся беременность – состояние беременности, при которой происходит гибель эмбриона, но признаки угрозы прерывания беременности отсутствуют. Диагноз уточняется при проведении УЗИ.
Нестрессовый тест – тест заключается на реакции сердечно-сосудистой системы плода в ответ на его движения. НСТ является реактивным если в течении 20 минут наблюдается 2 учащения сердцебиения плода не менее чем на 15 ударов продолжительностью не менее 15 секунд связанный с движением плода.
Околоплодные воды – амниотическая жидкость, биологическая среда окружающая плод. Представляет собой фильтрат плазмы крови матери. Околоплодные воды на протяжении всей беременности несут разнообразные функции. Появляются на 8 недели развития эмбриона. Количество вод изменяется от 30мл в 10 недель, до 800-1500 мл к концу беременности.
Омфалоцеле (пупочная грыжа) – дефект передней брюшной стенки области пупочного кольца. При котором образуется грыжевой мешок с внутрибрюшным содержимым, покрытый амниоперитонеальной мембраной.
Оплодотворение – процесс слияния зрелых мужской и женской половых клеток, в результате чего образуется зигота, несущая информацию как отца , так и матери.
Переходное молоко – секрет молочных желез, выделяющийся на 3-4 день после родов, постепенно переходит в зрелое грудное молоко.
Перинатология - peri (греч.) – вокруг, около; natus (лат.) - рождение; logos (лат.) - учение, раздел медицины, прицельно направленный на изучение периода жизни человека, начиная с 28 недель беременности и включая первые 7 дней после рождения.
Перинатальный период – состоит из 3 периодов и включает в себя время до родов антенатальный период, во время родов –интранатальный период, и после родов неонатальный период.
Пиелонефрит беременных – неспецифическое инфекционно- воспалительный процесс сопровождающийся поражением интерстициальной ткани почек, канальцевого аппарата и стенок чашечно-лоханочной системы. Чаще развивается в правой почке.
Преждевременные роды – роды, произошедшие при сроке беременности от 28 до 37 недель.
Пренатальный период – пренатальное развитие зародыша и плода, начиная с момента оплодотворения до 28 недель развития беременности.
Преэклампсия – представляет собой осложнение физиологически протекающей беременности, характеризующееся глубоким расстройством функций жизненно важных органов и систем. Основу представляет генерализованный спазм сосудов, нарушение микроциркуляции и водно-солевого обмена. Эти изменения вызывают гипоперфузию тканей и развитие в них дистрофии вплоть до некроза.
Привычный выкидыш – самопроизвольное прерывание беременности 2 раза подряд и более.
Придатки матки – придатки матки состоят из маточных труб, яичники, связочный аппарат матки.
Привычное невынашивание – осложнение беременности, в основе которого лежат нарушения функции репродуктивной системы. Основные причины привычного невынашивания являются эндокринные нарушения репродуктивной системы, стертые формы дисфункции надпочечников, поражение рецепторного аппарата эндометрия, хронический эндометрит с персистенцией условно-патогенных микроорганизмов или вирусов, истмико - цервикальная недостаточность, пороки развития матки, внутриматочные синехии, волчаночный антикоагулянт, и другие аутоиммунные нарушения.
Читайте также:
