Хирургическая анатомия носа
Обновлено: 24.04.2024
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского», Москва, Россия
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы;
Кафедра оториноларингологии лечебного факультета РНИМУ Минздравсоцразвития России, Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы;
Кафедра оториноларингологии лечебного факультета РНИМУ Минздравсоцразвития России, Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы;
Кафедра оториноларингологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова, Москва
Хирургическая тактика при интраоперационных разрывах слизистой оболочки перегородки носа (часть II)
Журнал: Вестник оториноларингологии. 2012;77(6): 114‑116
Крюков А.И., Царапкин Г.Ю., Аржиев Х.Ш., Поляева М.Ю., Сикерина А.О. Хирургическая тактика при интраоперационных разрывах слизистой оболочки перегородки носа (часть II). Вестник оториноларингологии. 2012;77(6):114‑116.
Krukov AI, Tsarapkin GYu, Arzhiev KhSh, Poliaeva MIu, Sikerina AO. The surgical strategy for the treatment of intraoperative ruptures of nasal septal mucosa (part II). Vestnik Oto-Rino-Laringologii. 2012;77(6):114‑116. (In Russ.).
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Целью данного исследования явилась разработка хирургической тактики при интраоперационных разрывах слизистой оболочки перегородки носа. Освещены этиология и патогенез послеоперационных перфораций перегородки носа. Из факторов, повышающих риск развития перфораций перегородки носа, выделены интраоперационные разрывы мукоперихондрия. За период времени с 2009 по 2011 г. под наблюдением находились 188 пациентов с односторонними линейными разрывами слизистой оболочки перегородки носа, возникшие в ходе септопластики. Доказано, что послеоперационные дефекты слизистой оболочки перегородки носа в отдаленном периоде приводят к стойкому коллапсу мукоцилиарной активности. Используя современные методы исследования, определена хирургическая тактика при интраоперационных разрывах слизистой оболочки перегородки носа, которая зависит от характера и длины разрыва. Разработан оригинальный способ фиксации мукоперихондриальных лоскутов при пластическом закрытии интраоперационных дефектов слизистой оболочки перегородки носа. На основании полученных результатов выработаны практические рекомендации, которые могут быть использованы оториноларингологами как при септопластике, так и при пластическом закрытии перфораций перегородки носа.
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского», Москва, Россия
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы;
Кафедра оториноларингологии лечебного факультета РНИМУ Минздравсоцразвития России, Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы;
Кафедра оториноларингологии лечебного факультета РНИМУ Минздравсоцразвития России, Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы;
Кафедра оториноларингологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова, Москва
Продолжая разбирать хирургическую тактику при интраоперационных разрывах слизистой оболочки (СО) перегородки носа (ПН), хотелось бы напомнить об основном выводе, который мы сделали в результате предыдущих двух этапов исследования: при разрывах СО ПН, которые характеризуются наличием дефекта покровных тканей, необходимо проводить одномоментную пластику перемещенным лоскутом. Техника формирования моно- и бипедикулярных мукоперихондриальных лоскутов достаточно хорошо освещена в литературе, посвященной хирургическому закрытию перфораций ПН [1—7]. Однако нужно отметить, что вопрос фиксации мобилизованных листков СО рассматривается достаточно поверхностно. В большинстве работ говорится лишь о том, что следует накладывать швы на деэпителизированные края дефекта без конкретизации методики проводимой манипуляции [2, 3, 8]. R. Kridel и M. Friedman фиксируют лоскуты СО узловыми швами, при этом различие заключается лишь в выборе шовного материала [9, 10]. R. Meyer при ушивании дефектов покровных тканей ПН применяет матрацный шов [4]. При этом авторы единодушно замечают, что наложение хирургического шва в полости носа представляет большие трудности [2, 5, 8]. Это объясняется тем, что анатомические особенности полости носа затрудняют маневр хирургического инструмента и визуальный контроль во время сшивания краев дефекта. С целью облегчения работы хирурга при наложении внутриносового шва предлагается использовать особые инструменты, изгибать хирургические иглы, придавая им причудливые формы, или рассекать крыло носа пациента, увеличив доступ к хирургическому полю [2, 3, 8]. Все это свидетельствует о том, что на данный момент вопрос фиксации перемещенных лоскутов СО ПН не имеет общепринятого решения.
При банальном подходе в наложении хирургического шва затруднения возникают уже при попытке четко сопоставить слои мукоперихондрия у сближенных листков СО. Далее, с каждым последующим швом, накладываемым по длине дефекта, задача значительно усложняется. На наш взгляд, наложение швов на мукоперихондрий нельзя рассматривать в контексте обычной хирургической манипуляции, так как в области ПН отсутствует жировая и мышечная ткань. При этом подлежащие структуры представлены гиалиновым хрящом или костью. Известно, что правильное наложение хирургических швов обеспечивает быструю регенерацию тканей, которая напрямую связана с восстановлением кровоснабжения.

Изучив вопрос хирургического сшивания органов и тканей человека, мы пришли к заключению, что наиболее близким по своей сути является способ хирургического восстановления разрывов/разрезов апоневроза, при котором сближенные края укладываются внахлест и фиксируются П-образными швами [11—14]. Результаты первого этапа нашей работы, посвященного исследованию динамики «поведения» интраоперационных разрывов слизистой оболочки ПН, полностью подтверждают тот факт, что расположение краев разрыва СО ПН внахлест (А-подгруппы трех клинических групп) является наиболее физиологичным при заживлении дефектов покровных тканей ПН. Нами разработан способ фиксации мукоперихондриальных лоскутов при пластическом закрытии интраоперационных дефектов СО ПН (рис. 1). Рисунок 1. Этапы пластического закрытия интраоперационных дефектов СО ПН. а — отсепаровка м укопериоста со дна полости носа; б — деэпителизация верхнего края разрыва СО ПН с мобилизацией нижнего лоскута; в — мукоперихондриальный лоскут перемещен и фиксирован «обратным» П-образным швом. После хирургической коррекции костно-хрящевого остова ПН мы отсепаровываем мукопериост со дна полости носа на стороне разрыва. Затем делаем продольный разрез мукопериоста на дне полости носа, чем достигается мобильность лоскута. При помощи острой кюретки мы деэпителизируем по всей длине верхний край разрыва на 1 мм. Далее формируем «обратный» П-образный шов: транссептальный вкол иглы мы делаем с интактной стороны ПН на уровне деэпителизированного участка СО и проводим нить на сторону разрыва; далее со стороны надхрящницы П-образно прошиваем мобилизованный лоскут, отступя 0,5 мм от края дефекта; проводим иглу с нитью транссептально через деэпителизированную зону дистальнее первого вкола; подтягивая свободные концы хирургической нити мы достигаем сопоставления краев разрыва СО ПН «внахлест»; узел П-образного шва завязываем без натяжения на интактной стороне ПН.
На третьем этапе нашей работы мы сравнили общепринятую методику сшивания тканей, при которой сопоставленные края разрыва СО сшиваются узловыми швами, с оригинальным способом фиксации мукоперихондриальных лоскутов. Данное исследование было проведено у 30 больных с односторонними разрывами СО ПН, которые характеризовались диастазом краев и длиной от 0,7 до 1,2 см (подгруппа 3C). При необходимости после пластики дефекта СО ПН мы реимплантируем фрагменты аутотрансплантата (дезинтегрированный в «крушилке» фрагмент четырехугольного хряща). Далее после щадящей конхотомии устанавливаем септальные стенты и секционные гидротампоны [15, 16]. Тампон в полости носа мы оставляем на 24 ч после операции. Срок экранирования ПН составил 7 сут, после чего сплинты удаляли. Оценку эффективности сравниваемых способов сшивания дефекта СО ПН мы проводили по следующим параметрам: технические сложности в наложении шва (по ВАШ), состоятельность пластического закрытия дефекта СО (по ВАШ) — формирование дефекта СО ПН в динамике; сравнение количества швов, необходимых для фиксации сближенных мукоперихондриальных лоскутов.
В результате проведенного исследования мы получили следующие результаты: традиционное сшивание линейных разрывов СО ПН, имеющих размеры 0,7—1,2 см, требует наложения 3,8±0,12 узловых шва, сложность манипуляции оценивается в 4,8±0,08 балла, состоятельность пластического закрытия дефекта равна 3,1±0,10 балла ВАШ; «обратная» П-образная фиксация мукоперихондриальных лоскутов СО ПН требует наложения 1,1±0,02 швов, техническая сложность хирургической манипуляции равна 2,1±0,08 балла, состоятельность пластического закрытия линейного дефекта СО ПН — 5,0±0,01 балла ВАШ (р<0,05). Полученные нами результаты свидетельствуют о том, что сшивание мукоперихондриальных лоскутов узловыми швами представляется для хирурга более сложной процедурой, которая требует в 3,6 раза больше количества швов, при этом состоятельность проводимой пластики СО ПН снижается на 37,8% по сравнению с оригинальным способом фиксации — «обратным» П-образным швом.
Мы сравнивали результаты сахаринового теста на интактной стороне ПН и половине носа, где была проведена пластика ятрогенной травмы (разрыва). После статистической обработки данных нами было отмечено, что при фиксации лоскутов СО ПН «обратным» П-образным швом к 10-му дню лечения показатели времени мукоцилиарного транспорта на стороне, где проводилась пластика дефекта, превышают соответствующие значения интактной стороны ПН на 6,6% (1,2±0,03 мин, p<0,01). К 30-м суткам лечения полученные результаты не имели статистистически достоверного различия и составили 0,23% (0,04±0,01 мин, p<0,01). При сшивании дефекта покровных тканей ПН узловыми швами полученная разница составила 2,7±0,07 мин (p<0,01) к 10-му дню и 0,45±0,06 мин (p<0,01) к 30-м суткам лечения, что соответствует 15,7 и 2,9% удлинения времени мукоцилиарного транспорта СО ПН.

В качестве примера приводим ряд эндоскопических фотографий, отражающих динамику заживления интраоперационного разрыва у пациента В., 35 лет (фиксация мукоперихондриальных лоскутов П-образным швом) (рис. 2 на цв. вклейке). Рисунок 2. Динамика заживления интраоперационного дефекта слизистой оболочки перегородки носа у пациента В., 35 лет. а — интраоперационная пластика дефекта СО обратным П-образным швом; б — 7-й день лечения; в — 10-е сутки после операции; г — 2 нед лечения.
Как видно на представленном рис. 2, при фиксации перемещенного лоскута П-образным швом к 10-му дню лечения слизистая оболочка ПН заживает без дефектов и рубцовой деформации.
Таким образом, на основании проведенного нами исследования можно сделать следующие заключения. При интраоперационных разрывах СО ПН, возникших во время септопластики и характеризующихся избытком покровных тканей (при укладывании листки мукоперихондрия располагаются внахлест), заживление имеет наиболее благоприятный характер — без образования дефекта СО ПН, в то время как у 58,3% бездефицитных разрывов СО ПН (мукоперихондрий укладывается «стык в стык») отмечается расхождение листков мукоперихондрия с формированием дефекта покровных тканей ПН. При интраоперационных разрывах СО ПН, характеризующихся наличием дефекта покровных тканей ПН и заживающих вторичным натяжением, в отдаленном периоде наблюдений отмечается замедление активности мерцательного эпителия ПН на 3,1% по сравнению с интактной или СО ПН, заживающей первичным натяжением; интраоперационные дефекты СО ПН требуют одномоментного пластического закрытия.
В итоге проведенной работы нами выработана хирургическая тактика в отношении интраоперационных разрывов СО ПН. Ключевым моментом, определяющим алгоритм действий хирурга при интраоперационном разрыве СО ПН, является не длина, а соотношение краев разрыва СО ПН между собой. Наши рекомендации:
1. Интраоперационные разрывы СО ПН, характеризующиеся избытком покровных тканей, не требуют дополнительного хирургического пособия.
2. При разрывах СО ПН, когда мукоперихондрий укладываются «стык в стык» без образования дефекта, с целью профилактики расхождения листков СО необходимо использовать биополимерную пленку Диплен-С или биоклей.
3. При интраоперационных разрывах СО ПН с образованием дефекта покровных тканей необходимо проводить одномоментную пластику с фиксацией перемещенных мукоперихондриальных лоскутов «обратными» П-образными швами.
4. Оригинальная методика фиксации перемещенных лоскутов СО может быть использована в пластическом закрытии перфораций ПН.
LECTURE KUBAN / Топографическая анатомия области носа
Наружный нос (nasus externus) является передней стенкой полости носа. Наружный нос имеет вид трѐхсторонней полой пирамиды, которая прикреплѐна к черепу по краю грушевидного отверстия (apertura piriformis). Наружный нос носовой перегородкой подразделѐн в переднем подвижном его отделе на две полости, сообщающиеся с наружной средой посредством ноздрей (nares). Задняя поверхность трѐхгранной пирамиды отсутствует, и полость наружного носа является частью общей полости носа.
Верхняя узкая часть носа, расположенная между глазницами, носит название корня носа (radix nasi), книзу от него располагается спинка носа (dorsum nasi) Спинка носа переходит в верхушку носа (apex nasi).
Подкожная жировая клетчатка пронизана вертикальными фиброзными перемычками, соединяющими глубокий слой дермы с фиброзно-мышечным слоем. В подкожной клетчатке носа находятся мимические мышцы.
Фиброзно-мышечный слой представлен пучками коллагеновых волокон, которые окружают носовую мышцу, формируя поверхностную и глубокую фасции для каждой мышцы так, что все эти образования действуют как одна функциональная единица.
Глубокий жировой слой представлен рыхлой клетчаткой, которая отделяет надкостницу или надхрящницу от мышечного слоя, тем самым, повышая мобильность мышц по отношению к скелету носа.
Надкостница или надхрящница плотно покрывает костные или хрящевые структуры и, выходя за пределы больших хрящей крыла и латеральных хрящей, создает дополнительную опору для добавочных хрящей. Костный скелет носа представлен парной носовой костью (os nasale) и расположенными кзади от них лобными отростками верхней челюсти (processus frontalis maxillae) .
Основные элементы наружного носа. 1 – корень носа; 2 – спинка носа; 3 – кончик носа; 4 – ноздри; 5 – кожная перегородка; 6 – крылья носа.
Кости и хрящи носа. а – вид спереди: 1 – лобная кость; 2 – носовая кость; 3 – добавочный хрящ носа; 4 – крылья носа; 5 – большой хрящ крыла носа (латеральная ножка); 6 – хрящ перегородки носа; 7 – малый хрящ крыла носа; 8 – латеральный хрящ носа; 9 – слѐзная кость; 10 – лобный отросток верхней челюсти. б – вид сбоку: 1 – лобная кость; 2 – носовая кость; 3 – лобный отросток верхней челюсти; 4 – латеральный хрящ носа; 5 – добавочный хрящ носа; 6 – большой хрящ крыла носа (латеральная ножка); 7 – малый хрящ крыла носа; 8 – ноздри; 9 – скуловая кость; 10 – слезная кость. (Из: Синельников Р.Д. Атлас анатомии человека. Т. II. М., 1996 с изменениями)
В нижнем отделе в формировании наружного носа участвуют боковые хрящи (cartilagines nasi laterales), каудальный край носовой перегородки, а также большие и малые хрящи крыла (cartilagines alares majoris et minores). Нижние края носа образуют крылья носа (alae nasi). Вместе с носовой перегородкой они формируют носовые отверстия.
Кровоснабжение наружного носа осуществляется из угловой артерии (a. angularis) и дорсальной артерии носа (a. dorsalis nasi)
Венозный отток осуществляется в лицевую вену (v. facialis) и далее по носолобной вене (v. nasofrontalis) в верхнюю глазную вену (v. ophthalmica superior).
Иннервация наружного носа. Чувствительная иннервация носа обеспечивается кожными ветвями первой и второй ветви тройничного нерва.
Кровоснабжение и иннервация наружного носа. 1 – надчерепная мышца, лобное брюшко; 2 – надглазничные артерия и нерв; 3 – надблоковые артерия и нерв; 4 – мышца гордецов; 5 – мышца, сморщивающая бровь; 6 – дорсальная артерия носа; 7 – подблоковый нерв; 8 – угловая артерия; 9 – дорсальные артерия и нерв носа; 10 – поперечная часть мышцы носа; 11 – подглазничные артерия и нерв; 12 – дорсальная ветвь носа лицевой артерии; 13 – поперечная артерия лица; 14 – крыльная ветвь мышцы носа; 15 – мышца, опускающая перегородку носа; 16 – круговая мышца рта; 17 – лицевая артерия. (Из: Неттер Ф. Атлас анатомии человека. ГЭОТАР-МЕД, 2003 с изменениями).
Подблоковый и передний решѐтчатый нерв (nn. infratrochlearis и ethmoidalis anterior),
ветви носоресничного нерва (n. nasociliaris) иннервируют корень спинку и боковые поверхности носа. Кожу каудальной части носа (крыльев и носовой пергородки) иннервирует ветви подглазничного нерва (n. infraorbitalis). К мимическим мышцам подходят веточки лицевого нерва.
Лимфоотток осуществляется в поднижнечелюстные лимфатические узлы (nodi lymphatici submandibulares), а также в околоушные лимфатические узлы (nodi lymphatici parotidei).
Полость носа (cavitas nasi) имеет следующие шесть стенок: переднюю, заднюю, верхнюю, нижнюю, наружную и внутреннюю.
• Передняя стенка полости носа образована наружным носом, а также ноздрями (nares), которые сообщают полость носа с внешней средой.
• Задняя стенка полости носа свободно сообщается с носоглоткой двумя отверстиями — хоанами (choanae).
• Верхняя стенка полости носа или свод уже других (до 4 мм) представлена
решѐтчатой пластинкой (lamina cribrosa ossis ethmoidalis) и в задних отделах телом клиновидной кости (corpus ossis sphenoidalis). Решѐтчатая пластинка отделяет полость носа от передней черепной ямки. Через множественные отверстия в решѐтчатой пластинке от слизистой оболочки верхних отделов носовой полости в переднюю черепную ямку направляются обонятельные нити (fila olfactoria). На верхней стенке расположена апертура клиновидной пазухи (apertura sinus sphenoidalis).
• Нижняя стенка полости носа представлена твѐрдым и мягким нѐбом (palatum durum et palatum molle). Спереди по средней линии на твѐрдом нѐбе расположен резцовый канал (сanalis incisivus), через который в полость рта позади резцов проходит носонѐбный нерв (n. nasopalatinus). В задней части твѐрдого нѐба расположены большие и малые нѐбные отверстия (for. palatinum majus et for. palatina minora), через которые проходят одноимѐнные сосуды и нервы.
• Наружные стенки носовой полости образованы в основном телом верхней челюсти
(os maxilla) и решетчатой костью (os ethmoidale).
• Наружная стенка полости носа представлена тремя носовыми раковинами и тремя расположенными между ними носовыми ходами.
При этом верхняя и средняя раковины (conchae nasales superior et media) являются частями решѐтчатой кости, а нижняя носовая раковина (conha nasalis inferior) — отдельная самостоятельная кость, которая прикреплена к телу нижней челюсти.
На наружной стенке полости носа расположены отверстия — клиновидно-нѐбное отверстие (foramen sphenopalatinum), через которое в полость носа заходят клиновиднонѐбная артерия (a. sphenopalatina), носонѐбный нерв (n. nasopalatinus), задние носовые ветви (rr. nasales posteriores), а также переднее и заднее решѐтчатые отверстия
(forr. ethmoidalia anteriorus et posteriorus), пропускающие в полость носа одноимѐнные сосуды и нервы.
Выделяют верхний, средний и нижний носовые ходы. Пространство между носовыми раковинами и носовой перегородкой обозначается как общий носовой ход.
Наружная стенка полости носа. 1 – апертура клиновидной пазухи; 2 – глоточное отверстие слуховой трубы; 3 – горизонтальная пластинка небной кости; 4 – небный отросток верхней челюсти; 5 – нижний носовой ход; 6 – нижняя носовая раковина, 7 – средний носовой ход; 8 – преддверие среднего носового хода; 9 – средняя носовая раковина; 10 – верхний носовой ход; 11
– верхняя носовая раковина (Из: Неттер Ф. Атлас анатомии человека. ГЭОТАР-МЕД, 2003 с изменениями).
Верхний носовой ход (meatus nasi superior) заключѐн между верхней и средней носовыми раковинами; с ним сообщаются sinus sphenoidalis, foramen sphenopalatinum и
открываются задние решѐтчатые ячейки (cellulae ethmoidales posteriores).
Средний носовой ход (meatus nasi medius) расположен между средней и нижней носовыми раковинами; сюда открывается лобная пазуха (sinus frontalis), верхнечелюстная пазуха (sinus maxillaris), а также передние и средние решѐтчатые ячейки (cellulae ethmoidales anteriores et mediae).
Нижний носовой ход (meatus nasi inferior) заключѐн между нижней носовой раковиной и твѐрдым нѐбом; сюда открывается носослѐзный канал (сanalis nasolacrimalis), по которому оттекает из слѐзного озера (lacus lacrimalis) избыток слезы.
На боковой стенке на уровне заднего конца нижней носовой раковины на расстоянии около 1 см кзади от него, находится глоточное отверстие слуховой трубы, связывающей полость глотки с полостью среднего уха (барабанной полостью).
Внутренняя стенка носовой полости представлена носовой перегородкой (septum nasi), которая состоит из костной и хрящевой частей, сошником (vomer), перпендикулярной пластинкой решѐтчатой кости (lamina perpendicularis ossis ethmoidalis),
четырѐхугольным хрящом (cartilago quagrangularis).
Каждая половина носовой полости открывается спереди ноздрей и кзади переходит в глотку через хоаны в верхний отдел полости глотки (носоглотку).
Полость носа выстлана слизистой оболочкой. Верхние этажи полости носа относятся к обонятельной зоне, а нижние – дыхательной зоне.
Кровоснабжение. Стенки полости носа кровоснабжаются ветвями наружной сонной
(a. carotis externa) и глазной (a. ophthalmica) артерий.
Кровоснабжение полости носа. 1 – перегородочная ветвь лицевой артерии; 2 – резцовый канал (анастомоз между задней перегородочной ветвью клиновидно-небной артерии и большой небной артерией); 3 – перегородочные и латеральные носовые ветви задней решетчатой артерии; 4 – задняя перегородочная ветвь клиновиднонебной артерии; 5 – клиновидно-небная артерия; 6 – клиновидно-небное отверстие; 7 – задние латеральные носовые артерии (ветви клиновиднонебной артерии); 8 – верхнечелюстная артерия; 9 – наружная сонная артерия; 10 – малая небная артерия; 11 – большое небное отверстие и большая небная артерия; 12 – латеральная стенка полости носа; 13 – большая небная артерия; 14 – резцовый канал (анастомоз между задней перегородочной ветвью клиновиднонебной артерии и большой небной артерией); 15 – латеральные носовые ветви лицевой артерии; 16 – передняя решетчатая артерия; 17 – передние латеральные носовые ветви; 18 – передняя перегородочная ветвь; 19 – схематическая ось; 20 – перегородка носа, повернута вверх. (Из: Неттер Ф. Атлас анатомии человека. ГЭОТАР-МЕД, 2003 с изменениями).
Артерии носовой перегородки анастомозируют с большой небной артерией, причем анастомоз проходит в резцовом канале вместе с носонебным нервом. Артериальные сети стенок носовой полости располагаются глубоко, в толще надкостницы и в бороздах костного скелета.
• Передняя решѐтчатая артерия (aa. ethmoidales anterior) кровоснабжает передний отдел латеральной стенки полости носа.
• Задняя решѐтчатая артерия (aa. ethmoidales posterior) кровоснабжает задний отдел
латеральной стенки полости носа.
• Дорсальная артерия носа (a. dorsalis nasi) кровоснабжает наружный нос.
• Клиновидно-нѐбная артерия (a. sphenopalatina)
•Нисходящая нѐбная артерия (a. palatina descendens) кровоснабжает мягкое и твѐрдое нѐбо.
На дне полости носа выделяют расширенную сеть сосудов – сеть Киссельбаха (locus Kiesselbachi).
Вены наружной стенки полости носа. 1 – решетчатые вены; 2 – средняя носовая раковина; 3 – верхняя носовая раковина; 4 – пещеристое сплетение раковин; 5 – вены клиновидной пазухи; 6 – вены мягкого неба; 7 – нижняя носовая раковина; 8 – вены твердого неба; 9 – вены резцового канала; 10 – преддверие носа; 11 – внутренние носовые вены; 12 – вены лобной пазухи. (Из: Золотко Ю.Л. Атлас топографической анатомии человека. М., 1976 с изменениями).
Венозный отток. Вены образуют поверхностно расположенные в подслизистом слое обильные сплетения, их стволы повторяют ход артерий, вливаются в глазничную (v. ophthalmica) и лицевую вены (v. facialis), имеют анастомозы с венозными пазухами твердой мозговой оболочки (sinus sagittalis и sinus cavernosus).
Венозный отток от стенок полости носа осуществляется по одноимѐнным венам по трѐм основным направлениям:
1) в крыловидное венозное сплетение (plexux venosus pterygoideus);
2) в верхнюю глазную вену (v. ophthalmica superior) и далее в пещеристый синус
3) в лицевую вену (v. facialis).
Иннервация. Нервы слизистой оболочки полости носа в пределах обонятельной зоны являются ветвями обонятельного, дыхательной зоны — ветвями тройничного нерва.
Полость носа иннервируется следующими нервами
• Обонятельные нервы (nn. olfactorii)
Иннервация полости носа. 1 – обонятельные нервы (I); 2 – резцовый канал; 3 – носонебный нерв; 4 – клиновидно-небное отверстие; 5 – крыловидно-небный узел; 6 – нерв крыловидного канала; 7 – задняя верхняя носовая ветвь; 8 – небные нервы; 9 – задняя нижняя носовая ветвь; 10 – малые небные нервы; 11 – большой небный нерв; 12 – латеральная стенка полости носа; 13 – резцовый канал (проходят носо-небный нерв и ветви большого небного нерва); 14 – носовая ветвь переднего верхнего альвеолярного нерва; 15 – внутренние носовые ветви подглазничного нерва; 16 – наружная носовая ветвь переднего решетчатого нерва; 17 – медиалльные внутренние носовые ветви; 18 – латеральные внутренние носовые ветви; 19 – схематическая ось; 20 – перегородка носа повернута вверх (Из: Неттер Ф. Атлас анатомии человека. ГЭОТАР-МЕД, 2003 с изменениями).
• Передний и задний решѐтчатые нервы (nn. ethmoidales, anterior et posterior
• Задние носовые ветви (rr. nasales posteriores) отходят от крылонѐбного узла
• Носонѐбный нерв (n. nasopalatinus) - ветвь крылонѐбного узла (ganglion pterygopalatinum).
Лимфоотток. От передних отделов носовой полости лимфоотток осуществляется в подчелюстные лимфатические узлы (nodi lymphatici submandibulares), от задних отделов — в глубокие шейные лимфатические узлы (nodi lymphatici cervicales profundi), залегающие по ходу внутренней яремной вены, и частично в заглоточные лимфатические узлы (nodi lymphatici retropharyngei) через систему миндалин лимфоэпителиального кольца.
Добавочные полости носа
Добавочными полостями носа являются лобная, верхнечелюстная и клиновидная (или основная) пазухи, а также ячейки лабиринта решетчатой кости.
Латеральная стенка полости носа и околоносовые пазухи. 1 – решетчатая пластинка решетчатой кости; 2 – проводник, проведенный через апертуру клиновидной пазухи в клиновидную пазуху; 3 – клиновидная пазуха; 4 – верхний носовой ход; 5 – затылочная кость; 6 – трубный валик; 7 – глоточное отверстие слуховой трубы; 8 – верхнечелюстная расщелина; 9 – нижний носовой ход; 10 – устье носослезного канала; 11 – нижняя носовая раковина; 12 – крючковидный отросток; 13 – полулунная расщелина; 14 – устья медиальных решетчатых ячеек; 15 – решетчатый пузырек; 16 – средняя носовая раковина; 17 – проводник, проведенный из полулунной расщелены в лобную пазуху через лобноносовой канал; 18 – лобная пазуха. (Из: Неттер Ф. Атлас анатомии человека. ГЭОТАР-МЕД, 2003 с изменениями).
Все эти полости выстланы слизистой оболочкой, переходящей в них из полости носа.
1. Лобная пазуха (sinus frontalis) Правая и левая лобные пазухи разделены костной перегородкой. Лобная пазуха сообщается через носолобный канал (canalis nasofrontalis) со средним носовым ходом.
Лобная пазуха имеет четыре стенки:
Передняя стенка представлена надбровными дугами (arcus superciliaris).
Задняя стенка образована внутренней поверхностью глазничной части, отделяющая лобную пазуху от передней черепной ямки.
Нижняя стенка – часть верхней стенки полости глазницы, которая граничит с клетками решетчатой кости и носовая часть лобной кости.
Медиальная стенка – перегородка, разделяющая правую и левую половины лобной пазухи.
Верхняя и наружная стенки у лобной пазухи отсутствуют.
2. Верхнечелюстная пазуха (sinus maxillaris Highmori) расположена в теле верхней челюсти.
Верхнечелюстная пазуха имеет шесть стенок:
Стенки верхнечелюстной пазухи. 1 – верхняя стенка (глазничная поверхность верхней челюсти); 2 – верхнечелюстная расщелина; 3 – верхнечелюстная пазуха; 4 – задняя стенка (подвисочная поверхность верхней челюсти); 5 – нижняя стенка (альвеолярный отросток верхней челюсти); 6 – передняя стенка (передняя поверхность тела верхней челюсти). (Из: Неттер Ф. Атлас анатомии человека. ГЭОТАР-МЕД, 2003 с изменениями).
Передняя стенка представлена передней поверхностью верхней челюсти (facies anterior maxillae), на которой расположены клыковая ямка (fossa canina) и
подглазничное отверстие (foramen infraorbitale).
Задняя стенка представлена подвисочной поверхностью верхней челюсти (facies infratemporalis maxillae) с расположенными здесь бугром верхней челюсти (tuber maxillae) и альвеолярными каналами (canales alveolares). е.
Верхняя стенка одновременно является нижней стенкой глазницы и образована глазничной поверхностью верхней челюсти (facies orbitalis maxillae). В толще стенки расположены подглазничная борозда и канал (sulcus et canalis infraorbitalis), по которым проходит одноимѐнный сосудисто-нервный пучок (vasa et n. infraorbitalis).
Нижняя стенка представлена альвеолярным отростком верхней челюсти (processus alveolaris maxillae) и соответствует корням 2-го малого и переднего большого коренных зубов. Зона положения корней зубов может вдаваться в полость в виде возвышения.
Наружная стенка сформирована выступающим кнаружи скуловым отростком верхней челюсти (processus zygomaticusmaxillae).
Внутренняя стенка образована носовой поверхностью верхней челюсти (facies
nasalis maxillae) и представлена нижней носовой раковиной (concha nasalis inferior)
Кровоснабжение верхнечелюстной пазухи осуществляется подглазничной артерией (a. infraorbitalis), отходящей от верхнечелюстной артерии (a. maxillaris). Подглазничная артерия отдаѐт средние и передние альвеолярные артерии (aa. alveolares superiores anteriores et medii), которые по латеральной стенке пазухи подходят к альвеолам.
Хирургическая анатомия носа
Знание анатомии и физиологии носа и околоносовых пазух является необходимым условием для правильной диагностики и лечения их заболеваний. Благодаря развитию компьютерной и магнитно-резонансной томографии, а также достижениям в понимании процессов патогенеза заболеваний верхних дыхательных путей отоларингологи вновь стали проявлять интерес к этим когда-то недооцениваемым органам.
Появление новейшей хирургической оптики и эндоскопов требует от оториноларингологов — хирургов головы и шеи детального знания анатомии верхних дыхательных путей, рассматриваемой в этой и следующих статьях на сайте.
Являясь наиболее выдающейся частью человеческого лица, на протяжении тысячелетий нос находил свое отражение в искусстве как Запада, так и Востока. В древней Индии к развитию глубокого практического понимания анатомии наружного носа привела практика его ампутации в качестве наказания за прелюбодеяние. Хирурги того времени в попытках реконструкции кожи и скелета наружного носа разработали техники лобных лоскутов и лоскутов с верхней конечности.
Макропрепарат, сагиттальный срез, латеральная стенка полости носа.
Черной линией выделены дно передней черепной ямки и передняя стенка клиновидной пазухи. Основание черепа опускается кзади под углом в 15°.
Во время проведения интраназальной этмоидэктомии при переходе к задним решетчатым клеткам, вскрытие должно проводиться ниже,
agn — agger nasi; звездочкой обозначена экстрамуральная решетчатая клетка, IT—нижняя носовая раковина,
МТ—средняя носовая раковина, NP — носоглотка, SS — сигмовидный синус, ST—верхняя носовая раковина. Перегородку носа составляют четырехугольный хрящ, носовой гребень твердого неба, верхнечелюстной гребень, сошник,
носовой гребень клиновидной кости и перпендикулярная пластинка решетчатой кости.
Кровоснабжение обеспечивают передняя и задняя решетчатая артерия, ветви глазной артерии из системы внутренней сонной артерии,
а также клиновидно-небная, подгубная и большая небная артерия из системы наружной сонной артерии. Макропрепарат, аксиальный срез через клиновидную и верхнечелюстную пазухи.
У некоторых людей задние решетчатые клетки распространяются в тело клиновидной кости.
Реже, в экстрамуральных решетчатых клетках (распространяющихся за пределы решетчатой кости) может проходить зрительный нерв, в таком случае они носят название клеток Оноди.
А — Зрительный нерв; ICA — Внутренняя сонная артерия; ITF — Подвисочная ямка; MS — Верхнечелюстная пазуха; SS — Клиновидная пазуха.
Пирамиду наружного носа составляют парные кости (в верхних отделах) и парные верхние и нижние боковые хрящи (в нижних отделах). Верхние латеральные хрящи крепятся к внутренней поверхности носовых костей, таким образом, носовые кости несколько перекрывают хрящи. Нижнюю треть носа поддерживают нижние латеральные хрящи крыльев носа в форме полумесяца или арки. Перегородка преддверия носа, соединяющая каудальный край хряща перегородки носа с мембранозной порцией перегородки, образована соединением медиальных ножек нижних латеральных хрящей.
Латеральные ножки обеспечивают структурную поддержку преддверия носа, а в месте своего соединения с верхними латеральными хрящами образуют порог полости носа. Наиболее узким местом, через которое проходит струя воздуха, является внутренний клапан носа, образованный медиальной перегородкой носа, снизу дном полости носа, латерально нижней носовой раковиной, сверху порогом полости носа. Регуляция потока воздуха начинается на вдохе с расширения ноздрей за счет действия мимической мускулатуры. Затем струя встречает сопротивление на уровне внутреннего носового клапана, а далее корректируется носовыми раковинами и перегородкой носа.
Наиболее важными элементами латеральной стенки носа являются нижняя, средняя, верхняя и, встречающаяся редко, наивысшая носовые раковины. Нижняя носовая раковина располагается медиальнее устья носо-слезного протока, средняя — медиальнее путей дренирования верхнечелюстной, лобной и передних решетчатых пазух, верхняя — медиальнее путей оттока задних решетчатых клеток. Перегородка носа образована четырехугольным хрящом спереди, а также четырьмя костями: перпендикулярной пластинкой решетчатой кости сверху и сзади, сошником сзади, гребнями верхнечелюстной и небной костей снизу. Полость носа сообщается с носоглоткой посредством хоан.
Кровоснабжение носа осуществляется через систему сонных артерий. От изгиба внутренней сонной артерии отходит глазная артерия, которая, в свою очередь, отдает две ветви: переднюю и заднюю решетчатую артерии. Они кровоснабжают верхние отделы латеральной стенки полости носа и верхние отделы перегородки. Остальные отделы носа получают кровоснабжение от наружной сонной артерии.
Большая небная и лицевая артерии питают латеральную стенку носа и передненижнюю часть перегородки. Нижнезадние части перегородки и латеральной стенки носа кровоснабжаются клиновидно-небной артерией, одной из пяти ветвей верхнечелюстной артерии. Анастамозы между передними ветвями наружной и внутренней сонных артерий спереди на перегородке носа образуют киссельбахово сплетение или зону Литтла.
Из-за обильного кровоснабжения, а также турбулентных потоков воздуха (особенно при наличии искривления перегородки), киссельбахово сплетение является одним из основных источников носовых кровотечений. Венозный отток осуществляется посредством лицевой, глазной и клиновидно-небных вен. Анатомической предпосылкой для существования так называемого «опасного треугольника лица» является отток крови из массивных венозных сплетений во внутричерепные вены. По этим путям инфекция из кожи и мягких тканей носа и преддверия рта может распространяться к головному мозгу.

Кровоснабжение полости носа:
1 - киссельбахово сплетение; 2 - внутренняя верхнечелюстная артерия; 3 - клиновидно-нёбная артерия;
4 - глазная артерия; 5 - передняя и задняя решетчатые артерии.
I—IV: артериальные бассейны полости носа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Хирургическая анатомия наружного носа
При описании анатомии носа принято различать следующие направления, ориентирующие хирурга на соответствующее расположение тех или иных анатомических структур: каудальное, цефалическое, латеральное (наружное), медиальное (внутреннее), заднее и переднее (рис. 36.1.1).

Рис. 36.1.1. Основные направления, используемые для описания анатомии наружного носа.
Ц — цефалическое; К — каудальное; Л — латеральное; М — медиальное; П — переднее; З — заднее.
Спинка носа начинается в области переносицы, а наиболее узкое место ее костной части расположено на уровне медиальных углов глаз. Затем носовые кости расширяются в каудальном направлении. Костный скелет носа представлен относительно небольшими носовыми костями и расположенными кзади от них лобными отростками верхней челюсти.
К носовым костям примыкают боковые хрящи носа (верхнелатеральные), имеющие треугольную или прямоугольную форму (рис. 36.1.2).
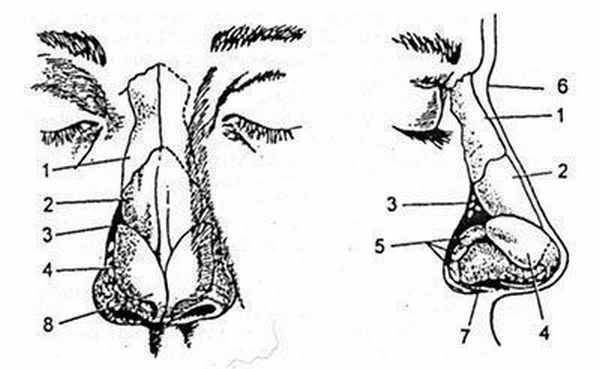
Рис. 36.1.2. Наиболее важные анатомические структуры, образующие скелет наружного носа.
1 — носовая кость; 2 — верхнелатеральный хрящ; 3 — край грушевидного отверстия; 4 — большой крыльный хрящ; 5 — дополнительные хрящи; 6 — корень носа; 7 — передний носовой отросток; 8 — купол.
Скелет каудальной части носа представлен большими крыльными хрящами, соединенными фиброзными перемычками с верхнелатеральными хрящами, и каудальным краем носовой перегородки. Купола крыльных хрящей в норме образуют наиболее выступающую часть носа и проявляются двумя точками, которые заметны лишь у людей с тонкой или нормальной кожей при достаточном заострении куполов.
Конфигурация подверхушечиой (расположенной ниже кончика) части носа зависит от расположения, размеров и формы средних и медиальных ножек крыльных хрящей. В этой зоне носа из-за весьма тонкой и сращенной с хрящами кожи даже небольшие изменения формы хрящевого скелета становятся заметными, что часто является объектом воздействия хирурга.
Кзади от больших крыльных хрящей расположены дополнительные хрящи и фиброзно-жировая ткань, образующая крыло носа.
Покровные ткани
Кожа. Кожа, покрывающая нос, имеет неравномерную толщину и становится толще в направлении сверху вниз. В целом ее толщина находится в прямой зависимости от выраженности подкожного слоя мягких тканей, что оказывает значительное влияние как на содержание операций, так и на их результаты. Так, тонкая кожа и тонкий подкожный слой тканей способны сократиться после уменьшения тех или иных размеров носа в гораздо большей степени, чем толстая кожа с более значительным подкожным слоем тканей.
Это позволяет хирургу планировать при тонкой коже внесение в форму носа относительно больших изменений и получение более четкого рельефа котика носа. С другой стороны, в этих случаях становятся заметны даже минимальные неровности костно-хрящевого скелета спинки и котика носа, что, в свою очередь, может привести к неудовлетворенности пациента.
При толстой коже и значительной толщине подкожной клетчатки «точеный» кончик носа с выстоящими под кожей двумя четко выраженными точками не получится, да и сами размеры носа можно изменять лишь в относительно небольшой степени.
Подкожные ткани представлены четырьмя слоями. Подкожная жировая клетчатка пронизана вертикальными фиброзными перемычками, соединяющими глубокий слой дермы с фиброзно-мышечным слоем. Толщина клетчатки наиболее велика в области переносицы, уменьшается до минимума в зоне костно-хрящевого перехода спинки носа и затем вновь возрастает над кончиком носа и над цефалическими краями больших крыльных хрящей.
Фиброзно-мышечный слой представлен пучками коллагеновых волокон, которые окружают мышцы носа, формируя поверхностную и глубокую фасции для каждой мышцы так, что все эти образования действуют как одна функциональная единица. Таким образом формируется поверхностная мышечно-апоневротическая система носа, все части которой связаны между собой.
Глубокий жировой слой представлен рыхлой клетчаткой, которая отделяет надкостницу (надхрящницу) от мышечного слоя, тем самым повышая мобильность мышц по отношению к скелету носа.
Надкостница (надхрящница) покрывает костные (хрящевые) структуры и, выходя за пределы больших крыльных и верхнелатеральных хрящей, создает дополнительную опору для добавочных хрящей. Соответствующие части больших крыльных хрящей соединены фиброзными перемычками, которые являются продолжением перихондрия.
Кровоснабжение и иннервация наружного носа
Источники кровоснабжения тканей наружного носа происходят из системы внутренней и наружной сонных артерий (рис. 36.1.3).

Рис. 36.1.3. Основные источники артериального кровоснабжения наружного носа (объяснение и тексте).
1 — надглазничная артерия; 2 — надблоковая артерия; 3 —тыльная носовая артерия; 4 — наружная носовая ветвь передней решетчатой артерии; 5 — подглазничная артерия; 6 — латеральная носовая артерия; 7 —угловая артерия; 8 —верхняя губная артерия; 9 —лицевая артерия.
Наибольшее значение имеют два обстоятельства. Во-первых, ветви соответствующих парных артерий анастомозируют друг с другом на уровне спинки носа, образуя широкую анастомотическую сеть. Во-вторых, кровоснабжение кончика носа осуществляется из трех основных источников: 1) артерий, спускающихся по спинке носа; 2) латеральной носовой артерии и 3) верхнегубной артерии. Повреждение последней при использовании открытого доступа не приводит к нарушению кровоснабжения кожи, если сохранены другие источники кровоснабжения.
Чувствительная иннервация носа обеспечивается кожными ветвями пятой пары черепных нервов (рис. 36.1.4).
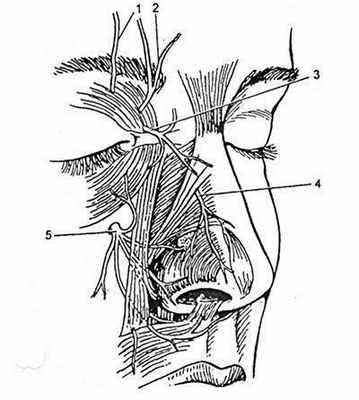
Рис. 36.1.4. Основные источники чувствительной иннервации наружного носа.
1 — надглазничный нерв; 2 — надблоковый нерв; 3 — подблоковой нерв; 4 —наружная носовая ветвь переднего решетчатого нерва; 5 — подглазничный нерв.
Особую роль среди этих ветвей играет наружная носовая ветвь переднего решетчатого нерва, которая появляется между носовой костью и верхнелатеральным хрящом, сопровождая одноименную артерию. Эта ветвь иннервирует кожу спинки носа на более каудальном уровне, включая кончик носа, а ее повреждение в ходе ринопластики вызывает его онемение. Для предотвращения этого осложнения хирург должен максимально ограничить объем эндоназального вмешательства и разделять ткани, продвигаясь непосредственно по поверхности хряща.
Кожу каудальной части носа иннервирует ветвь нижнеглазничного нерва, блокада которого необходима при операциях под местной анестезией.
Основание носа
Основание носа разделяется на следующие основные части: долечка, кожно-перепончатая подвижная часть носовой перегородки, или колонна (от англ. columella), дно ноздри, преддверие, основание крыла, стенка крыла носа Характеристики этих частей во многом определяются формой и размерами больших крыльных хрящей.
Каждый большой крыльный хрящ условно разделяют на три ножки (участка): латеральную, медиальную и среднюю (промежуточную—рис. 36.1.5). Латеральные ножки больших крыльных хрящей называют также нижнелатеральными хрящами.

Рис. 36.1.5. Анатомические зоны больших крыльных хрящей.
1—латеральная ножка; 2 —средняя ножка; 3 — медиальная ножка; 4 —купол средней ножки; 5 —долечка средней ножки; б —колонна (колумель) медиальной ножки; 7 —основание медиальной ножки.
Среднюю ножку рассматривают не просто как связующее звено между медиальной и латеральной ножками. Ее форма и размеры играют исключительно важную роль в формировании формы носа, ее оценке и в составлении плана операции.
Медиальные ножки делятся на вершине своего искривления на два участка: основание и сегмент колонны. Величина угла этого искривления значительно влияет на расположение основания медиальных ножек и, в свою очередь, на то, насколько они выступают под кожей, суживая вход в носовой канал. На позицию основания медиальной ножки также влияет и расположение каудального края носовой перегородки, а также объем мягких тканей у основания колонны.
От длины сегмента колонны зависит и длина ноздри, а в расположении медиальных ножек различают три основных варианта: 1) асимметричное параллельное, 2) симметричное расширенное и 3) симметричное прямое (рис. 36.1.6).
Рис. 36.1.6. Основные варианты расположения медиальных ножек и долечки их средних сегментов.
а — асимметричное параллельное; б — симметричное расширенное; в — симметричное прямое.
Между двумя парными сегментами расположена рыхлая соединительная ткань, включающая сосуды. Поэтому при открытом доступе эту ткань следует включать в формируемый лоскут, что способствует максимальному сохранению его кровоснабжения.
Сегмент колонны переходит в долечку средней ножки в точке излома, расположение и угол которого существенно влияют на профиль носа. Избыточное или, напротив, недостаточное выстояние этой точки является частым основанием для хирургической коррекции.
Средние (промежуточные) ножки условно разделены на долечку и купол. Цефалические края хряща на уровне долечки расположены вплотную друг к другу, в то время как каудальные отклонены кнаружи. Их расположение, длина и форма определяют и форму подверхушечной области кончика носа.
Купола обычно являются самыми тонкими и узкими участками больших крыльных хрящей и могут быть асимметричными из-за врожденных особенностей строения или вследствие перенесенных в детстве травм. Их величина и форма, а также объем расположенных между ними мягких тканей являются важнейшими показателями, определяющими форму котика носа. Внешний вид последнего во многом зависит от трех основных характеристик: 1) особенностей искривления ножки на уровне купола; 2) взаимного расположения куполов и 3) толщины покрывающих купола мягких тканей. Первые два показателя подвергаются коррекции в ходе ринопластики наиболее часто.
Значительную роль играют внешний вид и расположение точек кончика носа (выступающие под кожей купола больших крыльных хрящей), которые очень важны в его эстетической характеристике. Существенны и показатели надверхушечной зоны кончика носа, во многом определяющиеся толщиной мягких тканей. При их избытке контур носа в надверхушечной зоне смещается в цефалическом направлении, а при недостатке образуется так называемый расщепленный нос.
Латеральные ножки являются наиболее крупной частью больших крыльных хрящей и играют важную роль в определении формы передненаружной части носа, и в частности боковой стенки крыла. Наружный край латеральных ножек опирается на добавочные хрящи, расположенные по краю грушевидного отверстия, и может иметь различную (вогнутую или выпуклую) форму. Однако из-за маскирующего эффекта мягких тканей это часто можно определить, лишь обнажив хрящи. При избыточной величине и выпуклой форме латеральных ножек (в сочетании со сглаженными куполами) кончик носа теряет свою очерченность и приобретает бульбообразный вид.
Строение зоны контакта цефалических краев латеральных ножек и каудальных краев верхнелатеральных хрящей бывает различным: они могут сцепляться, перекрывать друг с друга (наиболее частый вариант) либо сопоставляться «край в край».
Костно-хрящевой свод носа
Костный свод имеет пирамидальную форму и в цефалической части покрыт значительным слоем мягких тканей. Все вместе это определяет глубину и высоту переносицы, которые являются важнейшими характеристиками профиля носа и часто корректируются в ходе ринопластики.
По данным PSullivan и соавт., ширина носовых костей в среднем наиболее велика в области носолобного шва (14 мм), минимальна в области переносицы (10 мм), ниже которой вновь расширяется (9—12 мм). Носовые кости имеют наибольшую толщину (в среднем 6 мм) выше уровня переносицы и прогрессивно истончаются в каудальном направлении. В том месте, где обычно проводят фиксацию костных трансплантатов винтами (на 5—10 мм ниже уровня переносицы), толщина носовых костей составляет 3—4 мм.
Хрящевой свод представляет собой единую хрящевую единицу, которая может располагаться на различном удалении от переносицы и образована парой верхнелатеральных хрящей, соединенных с дорсальным краем хрящевой части носовой перегородки. На разных уровнях костно-хрящевой свод имеет различное поперечное сечение, варианты которого оказывают большое влияние на технику коррекции формы и размеров спинки носа/
Носовая перегородка
Носовая перегородка представлена в заднепереднем направлении различными составными частями: костью, хрящом и мембранозной порцией (рис. 36.1.7). Деформации носовой перегородки часто проявляются нарушениями функции носового дыхания, улучшение которого является одной из задач ринопластики.
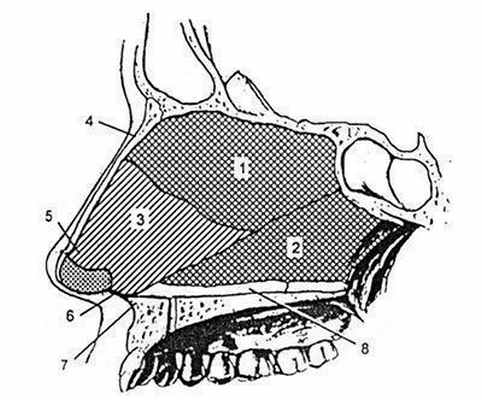
Рис. 36.1.7. Составные части носовой перегородки.
1 — перпендикулярная пластика решетчатой кости; 2 — сошник; 3 — перегородочный хрящ; 4 — носовая кость; 5 — передний септальный угол; 6 — задний септальный угол; 7 — передний носовой отросток; 8 — носовой гребень верхней челюсти.
Перпендикулярная пластинка решетчатой кости формирует краниальную треть носовой перегородки и кпереди соединяется с носовой костью, каудально — с хрящом носовой перегородки, а книзу — с сошником. Зона контакта сошника с пластинкой решетчатой кости зависит от того, насколько между ними внедряется перегородочный хрящ.
Сошник имеет форму «киля судна» и прикрепляется к гребню верхней челюсти. Наиболее каудальной частью этого соединения является передний носовой отросток верхней челюсти.
Хрящ носовой перегородки имеет неправильно прямоугольную форму и принимает участие в формировании и поддержке хрящевой части спинки носа Толщина хряща обычно существенно уменьшается в его передних отделах.
Размеры хрящевой пластинки могут существенно повлиять на контуры носа, и в частности на высоту спинки носа, проекцию котика носа, а также на расположение медиальных ножек крыльных хрящей.
В носовой перегородке выделяют два септальных угла: передний и задний. Передний септальный угол образован тыльным и передним краями хрящевой пластинки и непосредственно связан с хрящевцми образованиями, составляющими кончик носа. Задний септальный угол сформирован передним краем перегородочного хряща и его основанием. Он непосредственно контактирует с носовым отростком верхней челюсти (см. рис. 36.1.7).
Хирургическая анатомия носа
Medicine: Оториноларингология запись закреплена
Хирургическая анатомия наружного носа (общая характеристика).
Рис. Основные направления, используемые для описания анатомии наружного носа: Ц - цефалическое, К - каудальное, Л - латеральное, М - медиальное, П - переднее, З - заднее.
При ринопластике принято различать следующие направления, ориентирующие хирурга на соответствующее расположение тех или иных анатомических структур: каудальное, цефалическое, латеральное (наружное), медиальное (внутреннее), заднее и переднее.
Спинка носа начинается в области переносицы, а наиболее узкое место ее костной части расположено на уровне медиальных углов глаз. Затем носовые кости расширяются в каудальном направлении. Костный скелет носа представлен относительно небольшими носовыми костями и расположенными кзади от них лобными отростками верхней челюсти.
Наиболее важные анатомические структуры, образующие скелет наружного носа.
Рис. 1 – корень носа, 2 – носовая кость, 3 - верхнелатеральный хрящ, 4 - большой крыльный хрящ, 5 – купол, 6 - передний носовой отросток, 7 - край грушевидного отверстия, 8 - дополнительные хрящи.
Скелет каудальной части носа представлен большими крыльными хрящами, соединенными фиброзными перемычками с верхнелатеральными хрящами, и каудальным краем перегородки носа. Купола крыльных хрящей в норме образуют наиболее выступающую часть носа и проявляются двумя точками, которые заметны лишь у людей с тонкой или нормальной кожей при достаточном заострении куполов.
Конфигурация подверхушечной (расположенной ниже кончика) части носа зависит от расположения, размеров и формы средних и медиальных ножек крыльных хрящей. В этой зоне носа из-за весьма тонкой и срвщенной с хрящами кожи даже небольшие изменения формы хрящевого скелета становятся заметными, что часто является объектом воздействия хирурга.
Кзади от больших крыльных хрящей расположены дополнительные хрящи и фиброзно-жировая ткань, образующая крыло носа.
Покровные ткани носа
Кожа, покрывающая нос, имеет неравномерную толщину и становится толще в направлении сверху вниз. В целом ее толщена находится в прямой зависимости от выраженности подкожного слоя мягких тканей, что оказывает значительное влияние, как на содержание операций, так и на их результаты. Так, тонкая кожа и тонкий подкожный слой тканей способны сократиться после уменьшения тех или иных размеров носа в гораздо большей степени, чем толстая кожа с более значительным подкожным слоем тканей. Это позволяет хирургу планировать при тонкой коже внесение в форму носа относительно больших изменений и получение более четкого рельефа кончика носа. С другой стороны, в этих случаях становятся заметны даже минимальные неровности костно-хрящевого скелета спинки и кончика носа, что, в свою очередь, может привести к неудовлетворительности пациента.
При толстой коже и значительной толщине подкожной клетчатки «точечный» кончик носа с выступающими под кожей двумя четко выраженными точками не получится, да и сами размеры носа можно изменять лишь в относительно степени.
Подкожные ткани представлены четырьмя слоями:
•подкожная жировая клетчатка пронизана вертикальными фиброзными перемычками, соединяющими глубокий слой дермы с фиброзно-мышечным слоем. Толщина клетчатки наиболее велика в области переносицы, уменьшается до минимума в зоне костно-хрящевого перехода спинки носа и затем вновь возрастает над кончиком и над цефалическими краями больших крыльных хрящей.
•фиброзно-мышечный слой представлен пучками коллагеновых волокон, которые окружают мышцы носа, формируя поверхностную и глубокую фасции для каждой мышцы так, что все эти образования действуют как одна функциональная единица. Таким образом формируется поверхностная мышечно-апоневротическая система носа, все части которой связаны между собой.
•глубокий жировой слой представлен рыхлой клетчаткой, которая отделяет надкостницу (надхрящницу) от мышечного слоя, тем самым, повышая мобильность мышц по отношению к скелету носа.
•надкостница (надхрящница) покрывает костные (хрящевые) структуры и, выходя за пределы больших крыльных и верхнелатеральных хрящей, создает дополнительную опору для добавочных хрящей. Соответствующие части больших крыльных хрящей соединены фиброзными перемычками, которые являются продолжением перихондрия.
Читайте также:
