Протезные стоматиты. Стоматиты при съемных протезах
Обновлено: 22.04.2024
УЗ «7-я городская стоматологическая поликлиника»
Врач-стоматолог ортопед Матусевич Александр Леонидович
Профилактика протезного стоматита у лиц, пользующихся съемными протезами
С возрастом не только ухудшается качество жевательного аппарата, но и значительная часть людей полностью лишается зубов. Ортопедическое лечение лиц с частичной и полной утратой зубов с использованием съемных пластиночных протезов является весьма актуальной задачей.
Какими бы идеальными не бьши съемные пластиночные протезы, они являются неадекватными раздражителями для слизистой полости рта и относятся к нёфизиологическим видам протезов: 26% пациентов не могут пользоваться съемными протезами, а 37% вынуждены приспосабливаться к некачественно изготовленным протезам. С изменением экологической среды обитания, питания, водоснабжения на фоне низкой санитарно-гигиенической культуры обостряются все существующие в организме противоречия, особенно это, касается протеза и слизистой оболочки. Неблагоприятные гигиенические условия в полости рта являются той благотворной почвой, на которой начинает бурно увеличиваться патологическая микрофлора полости рта, активизируется процесс воспаления протезного ложа. Чаще всего при пользовании съемным протезом нарушается самоочищение, терморегуляция, микроциркуляция слизистой под протезом, изменяется речь, восприятие вкуса и возникает ряд других нежелательньгс явлений. К тому же известно побочное, травмирующее, токсическое, аллергическое воздействие СПП на ткани протезного ложа.
Воспаление, вызванное съемными протезами, многие авторы называют протезными стоматитами. При возникновении протезного стоматита слизистая оболочка под протезом гиперемируется, становится отечной, болезненной. Кроме того, могут наблюдаться различного рода гиперпластические разрастания эпителия, повреждения различной степени от небных экскориации до глубоких пролежней. На воспаленной слизистой оболочке возможны точечные кровоизлияния. Воспалительный процесс может носить очаговый или разлитой характер. Разлитое воспаление характеризуется такими же признаками, как и очаговое, но занимает все пространство протезного ложа, точно совпадая с его границами. Слизистая выглядит, вишнева - красной, разрыхленной и отечной. Количество микроорганизмов на одном протезе составляет 1х106 - 2х109 микробных клеток, причем часть микробов могут быть высоко устойчивыми к воздействию внешней среды. Ряд авторов указывает на увеличение обсемененности слизистой оболочки полости рта у лиц, пользующихся съемными протезами, грибами рода Candida.
На верхней челюсти протезный стоматит развивается чаще, чем на нижней. Частота возникновения протезного стоматита увеличивается с возрастом пациента, женщины страдают чаще, чем мужчины. Протезный стоматит может возникать и при некачественном изготовлении протезов: при наличии шероховатости и пор в базисе, избытке мономера, при нарушении режима полимеризации, из-за плохой полировки, балансировании протезов, нарушении артикуляции искусственных зубных дуг, несоответствии базиса протеза границе и поверхности протезного ложа, а также при неоднократной починке протезов. Указанные факторы, как правило, способствуют задержке пищи на поверхности базисов и размножению микроорганизмов. Материалы акрилового ряда, применяемые для изготовления базиса протеза, обладают малой теплопроводностью, в результате чего нарушается терморегуляция слизистой оболочки под протезом, где устанавливается более высокая температура, чем в полости рта. Возникает эффект термостата, и создаются условия для размножения бактериальной и грибковой микрофлоры. Если на парниковый эффект наслаивается плохая гигиена протеза и полости рта, слизистая оболочка попадает в еще более худшие условия.
Большинство людей, имеющих полные или частичные съемные пластиночные протезы, не обеспечивают достаточный гигиенический уход за ними.
Следует отметить, что отношение к гигиене полости рта во многом определяется и социальными условиями, уровнем культуры и образования, местом жительства.
Непосредственной причиной травмы слизистой у лиц, пользующихся съемными протезами, является удлиненные и острые края протеза, наличие экзостозов и острьк краев альвеолярного отростка после удаления зубов; неравномерный окклюзионный контакт между зубами, наличие на базисах протезов выступов, раковин, и остаточного мономера. На каждом этапе изготовления семново протеза надо учитывать возможные недостатки вр избежание окончательно неправильного изготовления его.
Гигиена съемных протезов, прежде всего, заключается в тщательной механической и химической очистке их после каждого приема пищи. Это можно осуществить различными способами.
1. Соблюдение режима пользования протезами: по возможности ополаскивать протезы после еды водой.
2.Чистить протезы специальной щеткой и пастой под струей воды утром и вечером после еды (на отечественном рынке можно приобрести такую пасту, как «Locolut» (Германия). Щетки для чистки полных и частичных съемных протезов имеют щетину с двух сторон головки: на одной стороне - зигзаговидную для чистки наружных поверхностей протезов, а на другой - закругленную для обработки вогнутой части базиса протеза. Искусственная щетина в несколько раз более жесткая, чем в обычных зубных щетках.
3.Помещать их в растворы антисептиков (хлоргексидинабиглюконата 0,12 %, 20 % раствор NaCl и др.) на 60 минут 1-2 раза в день, можно также использовать ферментосодержащиЛ очистители в виде таблеток (dexturta, mutanasa, proteinasa) или специальные индикаторные растворимые таблетки, как «Locolut» (Германия), содержащие активный кислород. К достоинствам последних относится способность не только очистки, но и возможность убивать запахи. Одна таблетка «Locolut» растворяется в стакане теплой воды, куда на 15-30 минут помещается протез. По мере очистки протеза раствор обесцвечивается.при этом они не сказывают раздражающего действия на материал протезов.
4. Использование фиксирующих прокладок, порошков, кремов предотвращает возникновение натертостей, улучшающает фиксацию и повышает жевательную эффективность полньк съемных протезов, ингибирует. рост патогенной флоры. Наиболее известными на нашем рынке указанные средства производятся фирмой QueisserPharma под названием: FixodentCreme.
5. На ночь чистые протезы, предварительно обработанные помещают в герметичные пластиковые пакеты или специальные футляры (примером футляра может служить мыльница) в условия 100%-ной влажности (обернуть протезы во влажную марлевую салфетку).
6. Обучение пациентов навыкам само массажа слизистой десен и неба.
7. Полоскание полости рта жидкими средствами: растворами антисептиков 0,05% р-р хлоргексединабиглюконата, йодинол, р-р фурацилина. Аппликация настоев трав ромашки, шалфея, сока подорожника, календулы. Полоскание настойкой багульника: I ч.л. на стакан воды. 10% р-р багульника обеспечивает высокий фунгицидный эффект.
8. Каждые полгода посещать стоматолога.
Необходимо предупреждать и лечить общие заболевания, которые могут сказывать влияние на возникновение и течение протезных стоматитов, такие как сахарный диабет, ишемическая болезнь сердца, артериальные гипертензии является обязательным в их профилактике.
Протезный стоматит: причины, лечение и профилактика
01.06.2022
Актуальность
Число пожилых людей в возрасте 60 лет и старше во всем мире растет и составляет 810 миллионов человек. Ожидается, что к 2050 году эта цифра приблизится к двум миллиардам (22% всего населения мира). У стареющих людей обычно наблюдается ухудшение состояния полости рта, ведущее к потере зубов. Как следствие этого, около 20% всего населения Великобритании носят съемные протезы, а среди пациентов старше 75 лет 70% носят съёмные зубные протезы. Более, чем две трети этих людей страдают протезным стоматитом.
Сложная полимикробная биопленка полости рта способна пролиферировать на поверхности материалов зубных протезов и созревать, образуя видимый зубной налет.
Аспирация ротоглоточного содержимого – обычное явление у здоровых людей, из которых примерно 45% аспирируют материал в легкие во время сна. Поскольку пневмония является основной причиной смерти, связанной с инфекцией, у пациентов в возрасте 65 лет и старше присутствие таких видов патогенов на зубных протезах представляет собой фактор риска развития пневмонии.
Цель
Выявить основные причины и возбудителей протезного стоматита. Разработать методики по его лечению и профилактике.
Материалы и методы
Был проведен микробиологический анализ протезов 131 пациента.
Результаты
В зубном налете были выявлены предполагаемые респираторные патогены Staphylococcus aureus, Haemophilus influenzae B, Pseudomonas aeruginosa, Streptococcus pneumoniae, Streptococcus pyogenes и Moraxella catarrhalis. На некоторых зубных протезах были колонизированы до трех видов этих патогенов.
Поверхность протеза способна переносить до 10 11 микробов на миллиграмм налета. Таким образом, с точки зрения более широких системных последствий, зубные протезы представляют собой значительный резервуар для потенциально патогенных видов микробов.
Микробный состав зубного налета хорошо изучен и включает патогены пародонта, в том числе Fusobacterium nucleatum, Aggregatibacter actinomycetemcomitans и Porphyromonas gingivalis, из которых наиболее заметны виды, связанные с кариесом (виды Streptococcus и Lactobacillus). Совместная агрегация этих бактерий с грибами Candida albicans позволяет этим микроорганизмам процветать в виде биопленки в топографии поверхности зубного протеза с коллективным активным высвобождением протеолитических и липолитических ферментов, вызывающих воспаление поверхности неба. Действительно, полимикробные взаимодействия приводят к синергизму и потенциально могут увеличить тяжесть протезного стоматита.
Выводы
Будущее лечения протезного стоматита может быть связано с исследованиями новых материалов и покрытий протезов, которые обеспечивают топографию поверхности и химический состав, на которых микробам труднее образовывать биопленки. Было показано, что применение нанотехнологий в протезных материалах с композитной смолой является успешным, и ее применение в материалах базиса зубных протезов продолжает изучаться.
Включение противомикробных препаратов в базовые материалы для протезов и мягкие прокладки – не новая концепция. Тем не менее, стоит рассмотреть вопрос об антимикробном применении природных соединений на биопленках, связанных с протезами. Куркумин (диферулоилметан), активный ингредиент куркумы, представляет собой полифенол, который демонстрирует антимикробные свойства широкого спектра.
Что касается чистки зубных протезов, то в целом отсутствуют данные о сравнительной эффективности различных методов чистки, а также недостаточно данных в поддержку замачивания зубных протезов в шипучих таблетках с ферментативными растворами.
Противогрибковые препараты следует назначать только после посева и анализа чувствительности, указывающих на восприимчивость к кандидам, поскольку частота рецидивов и резистентность высоки у пациентов с протезным стоматитом.
Американский колледж протезистов опубликовал рекомендации по уходу за зубными протезами. Мы представляем модификацию этого протокола для лечения протезного стоматита в первичной медико-санитарной помощи, основанную на наиболее убедительных доказательствах.
Протокол лечения стоматита зубных протезов в первичной медико-санитарной помощи
Протезный стоматит: почему он появляется и как его предотвратить
Стоп! Вам же говорили, что боль терпеть нельзя. Лучше сразу обратиться к специалисту. Иначе и до стоматита недалеко.
Стоматит – это воспаление слизистой оболочки полости рта. Причины появления стоматита различны, но симптоматика весьма схожа: боль, зуд, жжение, в запущенных случаях общие недомогания, слабость.
Один из распространенных его видов – кандидозный стоматит (молочница). Его причиной может быть грибковая микрофлора полости рта. В принципе, она есть у каждого человека, но ее особенно много у пожилых людей. При определенных условиях она становится патогенной, то есть агрессивной по отношению к тканям организма. К таким условиям относятся: снижение иммунной защиты организма, уменьшение количества слюны, длительно не заживающие ранки во рту и др.
Кроме того, на увеличение количества грибов рода кандиды во рту влияет прием антибиотиков и наличие таких заболеваний, как сахарный диабет.
Почему появляется стоматит во время ношения съемных протезов:
1. Плохо подогнанный протез своими острыми краями травмирует слизистую оболочку полости рта. Появляются ранки, в которых и начинает размножаться кандида. Также причиной воспаления слизистой может стать балансирующий во рту протез – он натирает слизистую, как натирает ногу неправильно подобранная обувь.
Что можно сделать:
Обратиться для корректировки протеза к врачу-ортопеду, который без дополнительной платы быстро все исправит.
2. Плохая гигиена полости рта. Иногда протезы буквально прорастают патогенными микроорганизмами.
Что можно сделать:
- Не спать со съемными протезами. На ночь опускайте их в специальную жидкость для протезов.
- Тщательно очищать их зубной щеткой с пастой перед внесением в рот и после изъятия их оттуда.
- Педантично выполнять все рекомендации своего стоматолога, тогда протезы прослужат гораздо дольше.
3. Аллергические реакции. Организм может реагировать на отдельные компоненты протеза. Чаще всего на его мономер или красители. Как правило, в таких случаях ограниченный участок воспаления во рту проявляется там, где протез касается слизистой, причем не сразу, а спустя несколько дней с начала эксплуатации протеза. После прекращения его эксплуатации слизистая в течение нескольких дней восстанавливается.
Что можно сделать:
Выход только один – после подтверждения причины с помощью специальных проб следует заменить протез на аналог из другого материала.
Это лечится?
Стоматит может переродиться в более тяжелые, трудно поддающиеся лечению заболевания, иногда с поражением других органов и систем организма.
Лечение стоматитов должно проводиться строго по назначению врача и зависеть от формы и тяжести заболевания. Но еще раз отметим: никакого самолечения. Применять даже народные средства (отвары и настои) можно только с разрешения врача!
Важным и даже решающим шагом в подборе эффективного лечения заболеваний слизистой оболочки полости рта может стать высококвалифицированная консультация, иногда и консилиум докторов и кандидатов медицинских наук, работающих в стоматологической клинической поликлинике ИГМА. В специально выделенные дни ими проводятся консультации и консилиумы, на которые направляют своих сложных пациентов врачи со всей республики.
Протезные стоматиты. Стоматиты при съемных протезах
Проведен анализ причин возникновения протезного стоматита, а также определена его распространенность у лиц, пользующихся съемными пластиночными протезами. Было проведено обследование слизистой оболочки полости рта 650 пациентов (345 женщин и 305 мужчин), пользующихся полными частичными съемными протезами, в возрасте от 55 лет и старше при помощи клинических методов стоматологического обследования пациентов (жалобы, анамнез, осмотр слизистой оболочки полости рта). Обследование проводилось на базе стоматологических поликлиник и кабинетов г. Нальчика. Съемные пластиночные протезы, покрывающие значительную поверхность слизистой оболочки полости рта, являются одним из главных факторов, которые могут вызвать раздражение и повреждение слизистой оболочки полости рта, а также осложнения в виде катарального воспаления, эрозивно-язвенных и гиперпластических процессов. В результате исследования у большинства обследованных пациентов был выявлен протезный стоматит в различных его проявлениях, что в свою очередь было связано с качеством используемых протезов и соблюдением правил гигиены по уходу за полостью рта и ортопедическими конструкциями. Также была установлена определенная зависимость изменений слизистой оболочки от длительности пользования протезами.
2. Голик В.П., Рузин Г.П. Качество несъемного протезирования как фактор развития воспалительных процессов челюстно-лицевой области // Украинский стоматологический альманах. 2012. № 4. С.110-116.
3. Фидаров Р. Оценка эффективности протезирования пациентов съемными протезами с замковой фиксацией: автореф. дис. . канд. мед. наук. Ставрополь, 2011. 108 с.
4. Гооге Л.А., Розалиева Ю.Ю. Протетические стоматиты у пациентов, пользующихся съемными конструкциями протезов // Саратовский научно-медицинский журнал. 2012. Т.8, № 2. С. 297-299.
5. Шутурминский В.Г. Результаты изучения распространенности протезных стоматитов у лиц, протезируемых съемными пластиночными протезами // Интегративная антропология. 2015. №1(25). С.50-54.
6. Пономарев С.А. Осложнения, клинические и технологические ошибки при ортопедическом лечении больных съемными зубными протезами и их профилактика: дис. … канд. мед. наук. Омск, 2014. 119 с.
Одним из наиболее сложных направлений ортопедии считается протезирование полными съемными протезами, которые требуют наличия особых условий фиксации в полости рта. Частичные съемные протезы могут крепиться на оставшиеся (опорные) зубы, тогда как полные съемные протезы требуют поиска альтернативных способов.
При конструировании съемных протезов врач стоматолог-ортопед принимает во внимание состояние височно-нижнечелюстного сустава (ВНЧС), нижней трети лица, податливость и подвижность слизистых оболочек, проверяет наличие тяжей и рубцов, степень атрофии костной ткани и наличие экзостозов, а также выраженность свода нёба (глубокое, среднее, плоское) и другое, что в случае протезирования съемными протезами имеет большое значение.
После сдачи протеза пациенту врач стоматолог-ортопед должен дать рекомендации по поводу использования протеза, а также обучить специальным речевым упражнениям для быстрой адаптации к конструкции. Для максимального сохранения эстетики и уменьшения риска осложнений после протезирования, повышения срока службы значительное внимание уделяется правилам ухода за протезом.
Известно, что потребность населения в ортопедическом лечении не сокращается и даже имеет тенденцию к росту. Частичную или полную вторичную адентию в возрасте 20–50 лет имеют 70% населения России. Процент лиц, которым необходимо протезирование частичными и полными съемными протезами, значимо увеличился и имеет склонность к омоложению. Анализ многих исследований выявил неблагоприятные условия для протезирования у 30–40% пациентов. Невозможность пользования повторно изготовленными съемными протезами наблюдалось у 20% обследованных, что было связано с некачественной предварительной подготовкой к ортопедическому лечению [1, с. 25; 2, с. 111; 3, с. 65]. Ввиду того что слизистая оболочка полости рта обладает защитными силами и высокими регенераторными свойствами, незначительные влияния различных травматических факторов (механические и физические), воздействующих на нее в процессе приема пищи, не вызывают существенных изменений. Для возникновения патологических изменений в слизистой оболочке необходимо воздействие раздражителей более значительной силы. Особенностью слизистой оболочки полости рта является то, что всякое травматическое повреждение слизистой оболочки неизбежно сопровождается ее инфицированием. Природа раздражителя, время и сила его воздействия, локализация, индивидуальные особенности, общее состояние организма, возраст влияют на степень повреждения и клинические проявления.
Изменения слизистой оболочки часто проявляются в виде катарального воспаления (гиперемия, отек), эрозивно-язвенных процессов и гиперплазии. Наблюдается определенная зависимость поражений слизистой оболочки от сроков пользования протезами. При пользовании протезами в течение 1–3 лет в подавляющем большинстве случаев выявляется изменение слизистой оболочки, протекающее по типу катарального воспаления (гиперемия, отек), с сохранением целостности эпителиального покрова. При осмотре слизистой оболочки нарушение ее целостности проявляется в виде эрозий и язв. При более длительном пользовании (свыше 3 лет) отмечаются гипертрофические процессы в сочетании с гиперемией.
Продолжительность, характер, интенсивность действия раздражителя, с одной стороны, и реактивность организма – с другой, определяют ответную реакцию протезного ложа.
Слизистая оболочка рта обладает высокой регенеративной способностью, а также относительной устойчивостью к внедрению инфекции. В силу функционального назначения слизистая оболочка рта (СОР) постоянно подвергается воздействию различных факторов (механических, химических и физических) и болезнетворных микроорганизмов и вирусов [4, с. 147].
Съемные пластиночные протезы, покрывающие существенную часть поверхности слизистой оболочки полости рта, являются одной из ведущих причин, вызывающих патологические изменения СОР [5, с. 52].
Известно, что пластиночный съемный протез, передавая жевательное давление на слизистую оболочку полости рта, задерживая самоочищение полости рта, приводит к видоизменению имеющегося равновесия между многообразными видами микроорганизмов, а также изменяет чувствительность нервных рецепторов слизистой оболочки.
Причинами возникновения осложнений после установки съемных протезов являются:
– некачественная подготовка к протезированию. Подготовка к протезированию заключается в необходимости санации полости рта, лечения и протезирования зубов, которые будут служить опорой для фиксации протеза;
– недостаточная гигиена полости рта. Плохая гигиена может привести к воспалению слизистой оболочки протезного ложа, образованию кариеса, пульпита зубов, которые служат опорой для протеза;
– перелом протеза. В результате поломки или смещения частей протеза нарушается его фиксация в полости рта, возникают дискомфорт и боль при его ношении;
– неточно изготовленный протез. Конструкция должна легко фиксироваться и также сниматься без особых усилий. В полости рта между конструкцией и десной не должно быть щелей, но при этом протез не должен давить и натирать мягкие ткани. В первом случае в промежутке будут скапливаться остатки пищи, во втором — на слизистой будут возникать намины, а в дальнейшем – пролежни;
– изменение прикуса и положения отдельных зубов, приводящее к смещению протеза.
Патологические изменения СОР, которые возникают при пользовании съемными пластиночными протезами, называют протезным стоматитом (ПС).
В результате анализа причин возникновения ПС доказано, что изменения сор протезного ложа могут возникать в результате хронической травмы. Травма слизистой оболочки является следствием погрешностей клинических этапов изготовления зубных протезов и нарушения технологии их изготовления. Несоответствие рельефа и границ протеза, неравномерная нагрузка на слизистую оболочку протезного ложа, которая обусловливается отсутствием множественных контактов искусственных зубов, а также сроки пользования протезами, влияющие на образование деформаций, шероховатостей и микропор, оказывают раздражающее действие [6, с. 50].
Не менее важной проблемой является реакция тканей протезного ложа на материалы, которые используются для изготовления съемных конструкций протезов. На современном этапе проводится разработка новых материалов для изготовления протезов, обладающих минимальными отрицательными воздействиями. Материалы, из которых изготовлены пластиночные протезы, значительно влияют на возникновение протезного стоматита. При нарушении технологии и, в частности, режима полимеризации акриловых пластмасс возникает избыток мономера, который является одним из токсикогенных факторов. При старении пластмассы также может появиться свободный мономер.
В возникновении ПС большое значение имеет соблюдение индивидуального ухода за полостью рта и правил пользования зубными протезами. Доказано, что значительная масса обследованных имеет низкий уровень знаний об индивидуальной гигиене и средствах для гигиенического ухода за ротовой полостью и съемными протезами, что впоследствии приводит к созданию оптимальных условий для размножения патогенной микрофлоры под базисом съемного протеза. Данному процессу также способствует нерегулярный уход за полостью рта и ортопедическими конструкциями.
Хроническая механическая травма (trauma mechanicum chronicum) как осложнение после протезирования встречается часто. На выраженность клинических проявлений и характер течения заболевания оказывают влияние такие факторы, как возраст больного, особенности строения слизистой оболочки полости рта (имеется или отсутствует подслизистая основа) и выраженность воздействия в месте приложения травмирующего фактора, микрофлора полости рта (риск присоединения вторичной инфекции). Нарушения целостности слизистой оболочки под воздействием хронических раздражителей чаще наблюдаются у людей преклонного возраста. Изменение положения зубов, частичная адентия, патологическое истирание твердых тканей зубов, приводящее к изменению высоты нижней трети лица и тургора слизистой оболочки, способствуют и являются причинами ПС у лиц пожилого возраста. Причиной длительного заживления поврежденной слизистой оболочки является замедление процессов регенерации у пожилых людей.
Вызванные хронической механической травмой поражения слизистой оболочки могут долго протекать без субъективных ощущений. Спустя некоторое время больные могут предъявлять жалобы на неприятные, слабо выраженные болезненные ощущения, дискомфорт в полости рта. При объективном осмотре определяются признаки катарального воспаления слизистой оболочки, проявляющиеся в виде отечности и гиперемированности, а также эрозивных и язвенных поражений слизистой оболочки, гиперпластических процессов в виде гипертрофии тканей пародонта, а также выраженный гиперкератоз. Все вышеперечисленное может выявляться в том или ином сочетании. При этом важным аспектом является возможность неблагоприятного влияния микрофлоры ротовой полости, что приводит в последующем к инфицированию травмированной слизистой оболочки.
Таким образом, довольно распространенным осложнением в ортопедической стоматологии продолжает оставаться протезный стоматит, что требует разработки адекватных методов лечения.
Целью проведенного нами исследования явилось определение распространенности протезного стоматита у больных, пользующихся частичными и полными съемными пластиночными протезами.
- Оценить состояние слизистой оболочки протезного ложа у пациентов, пользующихся съемными пластиночными протезами.
- Проанализировать причины возникновения протезного стоматита у обследованного контингента.
Материалы и методы исследования. Для решения поставленных задач было проведено обследование слизистой оболочки рта 650 пациентов в возрасте от 55 лет и старше (345 женщин и 305 мужчин), которые пользуются полными и частичными съемными протезами. Исследование проводилось на базе стоматологических поликлиник и кабинетов г. Нальчика. Для исследования применялись клинические методы обследования (жалобы, анамнез, осмотр слизистой оболочки полости рта) больного стоматологического профиля.
Оценка состояния слизистой оболочки рта производилась визуально. При осмотре определяли цвет слизистой оболочки (розовая, бледная, гиперемия, цианоз), отечность (наличие отпечатков зубов на слизистой щек по линии смыкания зубов), влажность, наличие первичных, вторичных элементов поражения (эрозий, язв, папиллом и др.). При осмотре языка обращали внимание на его размер, наличие налета, отпечатков зубов на боковых поверхностях, выраженность сосочков языка (атрофия, гипертрофия) и др. Гигиеническое состояние съемных пластиночных протезов определяли визуально.
Результаты исследования. Пациенты были разделены на группы в соответствии с данными клинического исследования (табл. 1).
Групповое разделение пациентов в соответствии с данными клинического исследования
Применение препарата Метрогил Дента® в комплексном лечении протезного стоматита
Протезным стоматитом (ПС) называют изменения, в том числе воспалительные, слизистой оболочки рта, вызванные наличием во рту зубного протеза. Этот термин, предложенный в 1979 г. Е.И.Гавриловым, точно отражает основную причину патологической реакции слизистой оболочки протезного ложа – зубной протез. Заболевания полости рта, связанные с использованием зубных протезов, достаточно широко распространены, особенно у людей пожилого и старческого возраста, имеющих соматическую патологию. Установлено, что у женщин ПС встречается несколько чаще.
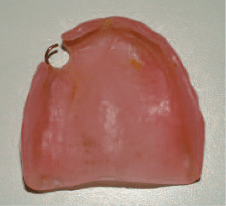
Рис. 1. Налет желтого цвета на пластиночном протезе верхней челюсти.
ередко в основе патологической реакции слизистой оболочки протезного ложа лежит аллергическая реакция на химические вещества, входящие в состав зубного протеза, или грибковая инфекция, развивающаяся при плохом гигиеническом уходе за зубным протезом, что нередко бывает у престарелых пациентов (рис. 1). К сожалению, часто ПС имеет ятрогенное происхождение: ошибки при выборе конструкции протеза, нарушение технологии его изготовления, ошибки на клинических этапах протезирования – все это может стать причиной ПС. В практике российской стоматологии традиционно используется классификация ПС, предложенная А.К.Иорданишвили в 1988 г. В соответствии с этой классификацией ПС подразделяются следующим образом (в зависимости от этиологии, локализации и т.д.):
1. По этиологии: травматические, токсические, аллергические, вызванные физическими факторами.
2. По форме патологического процесса: катаральные, эрозивные, язвенные, язвенно-некротические, гиперпластические.
3. По характеру течения: острые, подострые, хронические (в стадии ремиссии, стадии обострения).
4. По локализации: очаговые, диффузные.
5. По степени тяжести: легкой степени, средней степени, тяжелой степени.
В клинику кафедры терапевтической стоматологии Первого МГМУ им. И.М.Сеченова чаще всего обращаются пациенты с аллергическим и травматическим ПС.
Аллергический ПС, часто называемый акриловым стоматитом, возникает вследствие вымывания остаточного мономера (монометилакрилата) в ротовую жидкость из базиса протеза. Аллергический ПС по механизму возникновения представляет собой аллергическую реакцию замедленного типа, клинически проявляющуюся возникновением контактного стоматита со всеми характерными признаками и жалобами со стороны пациента.
Основной причиной возникновения аллергического ПС остается развитие повышенной чувствительности к органическим и неорганическим компонентам – исходным материалам для получения базисов съемных зубных протезов (красители, пластификаторы и т.д.). Данные вещества, являясь неполными антигенами-гаптенами, реагируя с белками тканей протезного ложа, становятся аллергенами, приобретая полноценные антигенные свойства. Выраженность реакции будет зависеть от размера протезного ложа, длительности его контакта со слизистой оболочкой, концентрации мономера в ротовой жидкости и состояния слизистой оболочки рта. При наличии воспаления способность слизистой оболочки к всасыванию возрастает, что ускоряет развитие и усиливает проявления аллергической реакции. Вскоре после наложения нового зубного протеза у пациентов возникает ощущение жжения слизистой оболочки рта, появляется повышенное слюноотделение. Если на данном этапе прекратить пользоваться протезами, то все явления аллергического ПС исчезнут через 5–7 дней, но при повторном наложении зубного протеза возникнут вновь и достигнут пика к 7–9-му дню. При осмотре слизистая оболочка протезного ложа и участков, контактирующих с протезом, диффузно гиперемирована, отечна, с петехиальными кровоизлияниями.
Лечение аллергического ПС заключается в отказе от пользования зубными протезами до момента разрешения патологических изменений слизистой оболочки. За это время протезы подвергают повторной полимеризации или обработке ультразвуком, что снижает содержание в них остаточного мономера. В случае отсутствия лечебного эффекта изготавливают новые съемные зубные протезы методом литьевого прессования. Иногда для достижения стойкого лечебного эффекта приходится изготавливать съемные зубные протезы из бесцветной пластмассы или с металлическим базисом.
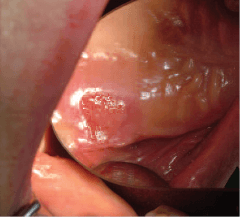
Рис. 2. Язва слизистой оболочки неба – следствие хронической механической травмы пластиночным протезом.
Однако наиболее распространенным следует считать травматический ПС. Травматический ПС, от небольшой гиперемии до декубитальной язвы (рис. 2), возникает, если имеется несоответствие рельефа и краев протеза, поверхности и границ протезного ложа. В основе патогенеза язвы лежит концентрация давления на небольшом участке слизистой оболочки протезного ложа с последующим развитием ишемии и ее некроза. Таким образом, причина травматического ПС – механическое повреждение поверхности слизистой оболочки элементами протеза (базисом, кламмерами и т.д.).
Балансирование базиса съемного протеза практически всегда является причиной возникновения очаговых воспалительных изменений слизистой оболочки рта. Травма слизистой оболочки протезного ложа может быть связана с наличием пор в базисе протеза или его шероховатости.
Пациенты с травматическим ПС будут предъявлять жалобы на локальные боли, усиливающиеся при пользовании зубным протезом. Если не устранить причину травматического ПС, то на месте локальных катаральных изменений возникнут эрозии, затем – язвы. Защитной реакцией слизистой оболочки при воздействии базиса протеза являются ее гиперплазия и травматический папилломатоз, что также расценивается как проявление ПС (рис. 3, 4).
Рис.3. Гиперплазия десны альвеолярного отростка верхней челюсти.
При лечении травматических ПС необходимо прежде всего устранить раздражающие механические факторы путем тщательной коррекции и обработки зубного протеза, что включает коррекцию границ и толщины базиса протеза, исправление артикуляции искусственных зубов путем пришлифовывания, аккуратного полирования внутренней поверхности базиса съемного зубного протеза с целью удаления возможных шероховатостей, а также изоляцию базиса протеза в области острых костных выступов (экзостозов), которые нередко встречаются у пациентов с адентией.
Рис. 4. Травматический папилломатоз нижней челюсти. Перебазировка протеза не проводилась в течение 6 лет.
В случаях упорного течения травматического ПС следует рассмотреть вопрос о полном изменении конструкции протеза: например, вместо съемного пластиночного изготовить бюгельный протез или условно-съемный с опорами на имплантаты. Целью изменения конструкции протеза является освобождение чувствительных областей слизистой оболочки рта от контакта с ним. В ряде случаев решением проблемы может стать изготовление двухслойных зубных протезов с мягкой эластичной подкладкой базиса съемного протеза.
После устранения причины ПС для купирования воспалительного процесса и ускорения эпителизации слизистой оболочки протезного ложа необходимо проводить симптоматическую терапию, в состав которой обязательно входит нормализация гигиенического ухода за полостью рта и зубным протезом, включая правильную чистку языка (это делает сам пациент после соответствующего обучения). В зависимости от выраженности воспалительных изменений слизистой оболочки следует делать ротовые ванночки с ополаскивателями, в состав которых входит хлоргексидин (2 раза в день в течение недели). При наличии выраженного болевого синдрома можно использовать аппликации масляного раствора анестезина для облегчения приема пищи и проведения гигиенических мероприятий.
Наибольшую сложность представляет собой лечение ПС, когда изменения слизистой оболочки протезного ложа носят эрозивноязвенный характер, так как в данном случае необходимо сочетать обезболивание слизистой оболочки рта, противомикробное воздействие и стимуляцию эпителизации путем применения кератопластиков.
Этиотропное лечение язвенно-некротических поражений при ПС необходимо проводить с использованием препарата, содержащего метронидазол, – стоматологического геля Метрогил Дента ® , который обладает антибактериальным, бактерицидным и антисептическим действием. Для лечения поражений слизистой оболочки рта важным является то, что гель при местном применении практически не всасывается, потенцируя свое действие на поверхности слизистой оболочки. Высокая эффективность препарата обусловлена наличием в его составе 2 антибактериальных компонентов:
а) метронидазола, который обладает антибактериальным действием против анаэробных бактерий: Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium fusiformis, Wolinella recta, Eikenella corrodens, Borrelia vincenti, Bacteroides melaninogenicus, Selenomonas spp.;
б) хлоргексидина – антисептического и противомикробного средства, активного в отношении грамотрицательных и грамположительных аэробных и анаэробных бактерий: Treponema spp., Neisseria gonorrhoeae, Trichomonas spp., Chlamydia spp., Ureaplasma spp., Bacteroides fragilis.
При лечении заболеваний слизистой оболочки рта с применением противомикробных препаратов всегда есть риск развития дисбиоза полости рта, поэтому для врачей-стоматологов очень важным является то, что Метрогил Дента ® не нарушает функциональной активности лактобацилл полости рта. Обычно при лечении воспалительных заболеваний пародонта рекомендуется проводить аппликации геля 2–3 раза в день. Пациент должен стремиться к тому, чтобы гель оставался на поверхности дефекта не менее 10 мин, для чего во время аппликации в кабинете стоматолога используется слюноотсос. При самостоятельном нанесении геля можно пользоваться ватной палочкой или наносить его пальцем, предварительно тщательно вымыв руки. Курс лечения составляет от 7 до 10 дней в зависимости от размеров и глубины дефекта слизистой оболочки. Желательно перед аппликацией геля провести гигиеническую обработку полости рта и языка.
В период лечения язвенно-некротических поражений слизистой оболочки следует ограничить или исключить применение зубной щетки, заменив чистку зубов использованием ирригатора и антисептических растворов. Проводить гигиенический уход за полостью рта необходимо после каждого приема пищи, а не только утром и вечером. Критерием качественного ухода за полостью рта должно стать полное отсутствие неприятного запаха изо рта.
Внимательное отношение к изготовлению зубных протезов и соблюдение правил их коррекции позволит свести к минимуму проявления травматического ПС, а в случае его возникновения – быстро купировать воспаление с помощью геля Метрогил Дента ® .
Читайте также:
