Сесамоидит
Обновлено: 19.04.2024
Сесамовидные кости — это небольших размеров кости (от лат. Sesamum — кунжут), расположенные в толще сухожилий, проходящих через сустав, и обычно лежащие на поверхности других костей. Наружные поверхности С.к. сращены с суставной капсулой или сухожилием мышцы, а в суставную полость обращена только незначительная, покрытая хрящом их внутренняя поверхность. С. к. имеют округлую или дисковидную форму, размером от 0,3 до 4,5 см.
С. к. закладываются у плода в виде соединительнотканных образований, после рождения они становятся хрящевыми, а в процессе дальнейшего развития организма происходит их обызвествление или окостенение. Время появления точек окостенения в С. к. служит показателем при установлении возраста ребенка (напр., точки окостенения в надколеннике появляются у девочек в 4—5 лет, у мальчиков в 5—б лет, в гороховидной кости у девочек в 9—10 лет, у мальчиков в 12—13 лет). Отдельные С. к. могут формироваться вплоть до 20 лет.
Сесамовидные кости обеспечивают защиту сухожилий и удерживают сухожилия в некотором отдалении от центра сустава, являясь своеобразным блоком, который увеличивает угол прикрепления сухожилия мышцы к кости, что способствует усилению действия мышцы на данную кость.
Наиболее частые локализации сесамовидных костей:
- коленный сустав
— Пателла — надколенник (в толще сухожилия четырёхглавой мышцы) — самая большая, постоянная сесамовидная кость.
— Фабелла — подколенник (встречающаяся в сухожилии латеральной головки икроножной мышцы у 10-30% людей в популяции.
— Циамелла (редкая сесамовидная кость в сухожилии подколенной мышцы, обычно располагающаяся области латерального мыщелка бедра.
Cyamella лучше всего видна на прямой рентгенограмме, в отличие от фабеллы, которая лучше всего видна в боковой проекции.
- кисть
— Две сесамовидные кости располагаются латеральнее и медиальнее головки первой пястной кости у 100% людей.
— Обычно имеется также сесамовидная кость в дистальных отделах второй пястной кости.
— Иногда встречаются так же в области 5-ого пястно-фалангового сустава.
— Гороховидная кость запястья также, фактически, является сесамовидной, располагаясь в сухожилии локтевого сгибателя запястья.
— Сесамовидные кости также иногда обнаруживаются в пястно-фаланговых суставах среднего и безымянного пальцев, в межфаланговом суставе большого пальца и в дистальном межфаланговом суставе указательного пальца.
Сесамовидные кости, кроме суставов кисти, редко встречаются в сухожилиях верхней конечности; их можно увидеть в сухожилии двуглавой мышцы плеча, напротив бугристости лучевой кости.
- стопа
— Os hallux — две постоянные сесамовидные кости в области соединения первой плюсневой кости с первым пальцем (внутри сухожилия короткого сгибателя большого пальца стопы). Они увеличивают рычаги воздействия сухожилий сгибателей на фаланги первого пальца, а также снижают силу трения сухожилий о мягкие ткани в положении разгибания первого пальца.
— Os peroneum - это небольшая дополнительная кость, расположенная нижне-наружной стороны пяточной кости, внутри сухожилия peroneus longus. Это очень распространенный анатомический вариант, наблюдаемый у 26% в популяции.
— Сесамовидные кости также иногда обнаруживаются в плюсне-фаланговых суставах второго и пятого пальцев, иногда в суставах третьего и четвертого пальцев и в межфаланговом суставе большого пальца.
В сухожилии медиальной головки икроножной мышцы имеются отдельные мелкие косточки, так наз. сесамовидные кости Везалия, а в толще подошвенной пяточно-ладьевидной связки или в сухожилии задней большеберцовой мышцы — добавочная берцовая кость (os tibiale externum), также относящаяся к С. к. Отдельные очаги окостенения встречаются в мышцах бедра, капсуле коленного сустава.
Патология С. к. наблюдается редко. Чаще всего она вторична и возникает при заболеваниях суставов и их сухожильно-связочного аппарата, исключение составляет надколенник, который может поражаться первично.
При деформирующем артрозе иногда наблюдается поражение близлежащих С. к. (чаще на стопе). Клин, картина определяется основным процессом. Рентгенологически обнаруживают деформацию и увеличение С. к. за счет костных разрастаний. Структура С. к. в этих случаях неравномерна, может наблюдаться кистозная перестройка. Лечение направлено на устранение основного заболевания. Иногда приходится удалять пораженные С. к.
При статико-функциональных нарушениях стопы, напр. Hallux valgus, плоскостопии возможны смещения близлежащих С. к., вызывающие дополнительную болезненность. Лечение деформаций стоп обычно прерывает патол. процесс в С. к. Крайне редко наблюдается остеохондропатия С. к., обнаруживаемая обычно случайно при рентгенографии суставов. Иногда встречаются переломы сесамовидных костей и их отрывы от сухожилия. Диагноз ставят на основании осмотра, пальпации (отмечается локальная болезненность) и результатов рентгенографии. Лечение консервативное: покой, физиотерапия .
Сесамоидит
Танцоры, бегуны и люди, которые имеют куполообразную стопу, при ношении обуви на высоких каблуках или при наличии бурсита, имеют склонность к развитию боли сесамоидной косточки под головкой 1-го плюсневого пальца.
Сесамоидит характеризуется болью в сесамовидных костях, расположенных под головкой первой плюсневой кости, что может сопровождаться их воспалением или переломом. Диагноз устанавливают при анализе клинических проявлений. Лечение сводится к ношению ортопедической обуви и биопротезированию.
Сесамоидит является распространенной причиной метатарзалгии. Травма или смещение сесамовидных костей при повреждении стопы (например, латеральное смещение сесамовидной кости при отклонении большого пальца кнаружи) может привести к появлению болей. Сесамоидит особенно часто встречается у танцоров, бегунов, и людей с куполовидной стопой, или при использовании обуви с высоким каблуком. Многие люди с бурситом большого пальца стопы имеют сесамоидит латеральной с.к. первого пальца.
Боль при сесамоидитах возникает ниже головки первой плюсневой кости; обычно боль усиливается при вставании или при ношении мягкой обуви на тонкой подошве или на высоких каблуках. Иногда при появлении воспаления наблюдаются умеренная припухлость и повышение местной температуры, реже – покраснение, которые могут распространяться медиально и производить впечатление поражения первого плюснефалангового сустава. Перелом сесамовидной кости также приводит к появлению боли, умеренной припухлости и, возможно, воспалению.
Диагностика
При тыльном сгибании стопы и большого пальца необходимо проведение осмотра головок плюсневых костей и пальпации каждой из них по отдельности. Отмечается болезненность сесамовидных костей, особенно со стороны большеберцовой кости. Гиперкератоз, который может проявляться в виде мозолей или бородавчатых разрастаний, может также провоцировать боль. При развитии воспаления и отека в области первого плюснефалангового сустава может потребоваться выполнение пункции для исключения подагры и инфекционного артрита. Рентгенологическое исследование показано при подозрении на перелом, остеоартроз, смещение сесамовидных костей. Сесамовидные кости, разделенные на фрагменты прослойками хрящевой или фиброзной ткани, могут при рентгенографии демонстрировать признаки перелома. Если применение рентгенографии дало нечеткие результаты, требуется выполнение МРТ/МСКТ.
Cесамоидит у пациента с подошвенной болью в переднем отделе стопы. Аксиальные МРТ срезы показывают умеренную асимметричную картину отека костного мозга, ограниченную медиальной сесамовидной костью. Обратите внимание на отсутствие отека в латеральной С.К.
Лечение
Новая обувь, ортезы.
Иногда отказа от ношения обуви, вызывающей появление боли, бывает достаточно. Если симптомы сохраняются, назначают ношение обуви на толстой подошве или ортопедической обуви, позволяющей снизить нагрузку на сесамовидную кость.
При переломах без смещения успешной может оказаться консервативная терапия, предусматривающая иммобилизацию сустава (возможно использование плоской жесткой ортопедической обуви). НПВП и инъекции глюкокортикоидов с анестетиком могут быть эффективны.
Хирургическое удаление сесамовидной кости показано при отсутствии эффекта консервативной терапии, однако сведения о его эффективности противоречивы, поскольку оперативное вмешательство способно вызвать биомеханические и двигательные нарушения стопы. Если удалить обе кости, то сгибатели не смогут нормально функционировать и первый палец становится когтеобразным. Поэтому хирурги обычно избегают удаления обеих сесамовидных костей.
Когда сесамовидная кость сломана, операция делается с целью удаления нефункциональных отломков и восстановления целостности сгибательного аппарата. При стрессовых переломах у спортсменов, когда необходимо наиболее полное восстановление, операция может быть выполнена с применением костных трансплантатов.
Реабилитация
Реабилитация после консервативного лечения
При незначительно выраженном болевом синдроме врач может разрешить продолжить повседневные занятия сразу, но с условием использования обуви на жёсткой подошве. Если заболевание выражено умеренно, то потребуется использовать костыли и не нагружать ногу на срок от нескольких дней до двух – трёх недель. При выраженном болевом синдроме потребуется ходить на костылях без нагрузки на ногу в течение нескольких недель. Как правило, полного восстановления не следует ожидать ранее четырёх – шести недель.
Физиотерапия помогает уменьшить боль и отёк. Если нет противопоказаний, то назначают ультразвук, тепловые процедуры. Иногда с физиолечением сочетают использование противовоспалительных мазей и кремов.
Реабилитация после оперативного лечения
После хирургического лечения большинству пациентов рекомендуется использовать костыли и избегать нагрузки на ногу. Тем, кому выполнялось восстановление сгибательного аппарата первого пальца стопы или же костная пластика, рекомендуется иммобилизация гипсовой или пластиковой шиной. После этого рекомендуют ношение обуви на жёсткой подошве до полного восстановления. Результаты выполненной костной пластики сесамовидной кости можно оценить через 2 месяца, выполнив МРТ.
Обязательно выполняются упражнения лечебной физкультуры. В зависимости от выполненной операции упражнения начинают в разные сроки после операции, постепенно увеличивая нагрузку и сложность. Лечебная физкультура необходима для восстановления и поддержания тонуса мышц голени и стопы.
Сесамоидит

Сесамоидит характеризуется болью в сесамовидных костях, расположенных под головкой 1-ой плюсневой кости, что может сопровождаться их воспалением или переломом. Диагноз обычно ставится на основе клинических данных. Лечение сводится к ношению ортопедической обуви и биопротезированию.
Сесамоидит является распространенной причиной метатарзалгии Метатарзалгия Метатарзалгия – общий термин, означающий наличие болевых ощущений в плюснефаланговых суставах. (См. также Обзор болезней стопы и голеностопного сустава (Overview of Foot and Ankle Disorders). Прочитайте дополнительные сведения . Две полулунные сесамовидные кости участвуют в обеспечении локомоторной функции стопы. Медиально расположена большеберцовая сесамовидная и латерально – малоберцовая сесамовидная кость. Травма или смещение сесамовидных костей при повреждении стопы (например, латеральное смещение сесамовидной кости при отклонении большого пальца кнаружи) может привести к появлению болей. Сесамоидит особенно часто встречается у танцоров, бегунов, и людей с куполовидной стопой, или при использовании обуви с высоким каблуком. Многие люди с бурситом большого пальца стопы Бурсит большого пальца стопы Заболевание сопровождается выступанием медиальной части головки 1-ой плюсневой кости. Причиной его являются частые аномалии положения 1-ой плюсневой кости или большого пальца, в частности вальгусная. Прочитайте дополнительные сведения имеют большеберцовый сесамоидит.
Кости стопы
Симптомы и признаки сесамоидита
Боль при сесамоидитах возникает ниже головки 1-ой плюсневой кости; обычно боль усиливается при вставании или при ношении мягкой обуви на тонкой подошве или на высоких каблуках. Иногда при появлении воспаления наблюдаются умеренная припухлость и повышение местной температуры, реже – покраснение, которые могут распространяться медиально и производить впечатление поражения первого плюснефалангового сустава. Перелом сесамовидной кости также приводит к появлению боли, умеренной припухлости и, возможно, воспаления.
Диагностика сесамоидита
Артроцентез применяется если есть кольцевое опухание сустава
Визуализация при подозрении на перелом, остеоартрит или смещение
При тыльном сгибании стопы и большого пальца необходимо проведение осмотра головок плюсневых костей и пальпации каждой из них по отдельности. Отмечается болезненность сесамовидных костей, особенно со стороны большеберцовой кости. Гиперкератоз, который может проявляться в виде мозолей или кожных разрастаний, может также провоцировать боль.
При развитии воспаления и циркулярного отека в области первого плюснефалангового сустава может потребоваться выполнение пункции для исключения подагры и инфекционного артрита.
Рентгенологическое исследование показано при подозрении на перелом, остеоартроз, смещение сесамовидных костей. Сесамовидные кости, разделенные на фрагменты прослойками хрящевой или фиброзной ткани, могут при рентгенографии демонстрировать признаки перелома. Если применение рентгенографии дало нечеткие результаты, требуется выполнение МРТ.
Лечение сесамоидита
Новая обувь, ортезы
У пациентов с сесамоидитом может быть достаточным просто не носить обувь, которая вызывает боль. Если симптомы сесамоидита сохраняются, назначают ношение обуви на толстой подошве и ортопедической обуви, позволяющей снизить нагрузку на сесамовидную кость. При переломах без смещения успешной может оказаться консервативная терапия, предусматривающая иммобилизацию сустава (возможно использование плоской жесткой ортопедической обуви).
Эффективными могут быть нестероидные противовоспалительные препараты (НПВП) и инъекции кортикостероидов с местным анестетиком (см. Рекомендации по использованию инъекций кортикостероидов Использование инъекций глюкокортикоидов ). Хирургическое удаление сесамовидной кости показано при отсутствии эффекта консервативной терапии, однако сведения о его эффективности противоречивы, поскольку оперативное вмешательство способно вызвать биомеханические и двигательные нарушения стопы. При наличии воспаления показано проведение консервативного лечения в сочетании с местным введением смеси глюкокортикоида и анестетика.
Основные положения
Танцоры, бегуны и люди, которые имеют куполообразную стопу, при ношении обуви на высоких каблуках или при наличии бурсита, имеют склонность к развитию боли сесамоидной косточки под головкой 1-го плюсневого пальца.
Боль усиливается при нагрузке на ногу, особенно при ношении определенного типа обуви.
Диагностика основывается на клинических данных; инфекция исключается при помощи анализа синовиальной жидкости во время отечности сустава, а перелом диагностируется при рентгенографическом исследовании.
Пациенту назначают новую обувь на толстой подошве, ортопедические стельки, которые снижают давление на сесамовидные кости.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Сесамоидит
- Обувь по индивидуальной ортопедической колодке
Высокий каблук. Сесамоидит, пяточная шпора
Высокий каблук. Сесамоидит, пяточная шпора
При выборе обуви большинство женщин считают главными приоритетами дизайн и моду, а не здоровье и комфорт. Женщины, в большинстве своем, предпочитают носить обувь меньшего размера, чем истинная длина стопы. Это касается как женщин, жалующихся на ощущение дискомфорта в ногах, так и женщин, не жалующихся на боли. Женщины, которые предъявляют жалобы на дискомфорт, носят обувь, слишком малую для их ног.
C. Frey считала, что увеличение размера стопы, начинается, приблизительно, с возраста с 20 лет. Не смотря на это, женщины не следят за изменением длины стопы с возрастом и продолжают носить обувь того же размера, что и в юности.
В обуви на высоком каблуке стопа расположена на наклонной плоскости. Для того, чтобы сохранить свою устойчивость в наклонном положении стопа должна упираться своим передним отделом в носочную часть обуви. Носочную часть делают такой, чтобы она могла плотно удерживать на подошве пальцы стопы и головки плюсневых костей. При этом носочная часть делает сжатие пальцев стопы с боков, что вызывает сближение пальцев между собой и смещение большого пальца в латеральном направлении. При ходьбе в фазу переднего толчка, когда стопа опирается на каблук, естественный вальгус заднего отдела стопы во фронтальной плоскости способствует девиации стопы во внутрь, которая сменяется быстрой девиацией стопы в обратную сторону, для того, чтобы удержать ровное положение ноги. Эквинус стопы способствует минимизации временного промежутка между контактом с опорой каблука и переднего отдела обуви, для того, чтобы повысить устойчивость ходьбы. При хроническом эквинусе мышцы голени находятся в вынужденном положении и укорачиваются, что нарушает их сокращение. Длительное использование обуви на высоком каблуке вызывает укорочение мышечных пучков трехглавой мышцы голени и увеличивает жесткость ахиллова сухожилия, что связано с уменьшением амплитуды движения голеностопного сустава. По сравнению с женщинами, носящих обувь на низком каблуке, в группе женщин, носящих высокие каблуки, наблюдаются более короткие мышечные пучки длиной 49,6±5,7 мм по сравнению с 56,0±7,7 мм. Происходит нарушение соотношения размеров мышцы и сухожилия. Длина ахиллова сухожилия начинает преобладать над диной мышцы. При ношении обуви с высокими каблуками происходит увеличение площади поперечного сечения ахиллова сухожилия, что является причиной повышения его жесткости - 136,2±26,5 Н /мм по сравнению с 111,3±20,2 Н/мм (Csapo R.). Низкая эластичность сухожилия снижает функциональные возможности дистального отдела нижней конечности. Распределение нагрузки по стопе при укороченных мышцах становится однообразным.

Рис. 1. Рентгенограмма стоп: слева - без обуви, справа – в узкой обуви на высоких каблуках. Компрессия и девиация пальцев стопы, вальгусная деформация большого пальца
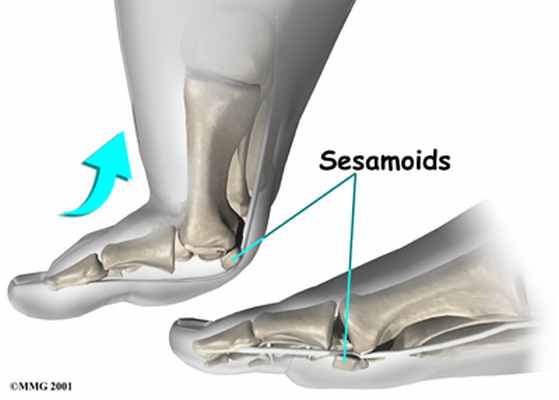
На стопе под 1 плюснефаланговым суставом имеются две сеcамовидные кости. Каждая кость может состоять из двух долей, которые отделены друг от друга, что считается вариантом нормы. Сесамовидные кости представляют собой опору для сухожилий сгибателей большого пальца. Сесамовидные кости своей массой увеличивают расстояние от сухожилия до центра вращения 1 плюсне-фалангового сустава. Происходит увеличение рычага силы сгибания пальца и увеличение момента мышц, которые сгибают большой палец, что необходимо для отталкивания от опоры.

Рис. 2. Рентгенограмма правой стопы. По внутреннему краю расположена большеберцовая или медиальная сесамовидная кость, по наружному краю – малоберцовая или латеральная сесамовидная кость
В обуви на каблуке стопа находится в вынужденном эквинусном положении. Эквинусная стопа обладает сниженной возможностью к распределению нагрузки по своей поверхности. В эквинусной стопе происходит перераспределение нагрузки по сравнению с босой ногой и ногой в обуви на низком каблуке. Нагрузка смещается по стопе в область 1 луча, где расположены самые мощные опорные структуры переднего отдела стопы и вызывает реакцию со стороны большого пальца и 1 плюснефалангового сустава и сесамовидных костей.

Рис. 3. Нагрузка на головку 1 плюсневой кости и на сесамовидные кости в обуви на каблуке
Перегрузка области 1 луча способствует развитию ряда ортопедических заболеваний. Торфяной палец представляет собой растяжение капсулы 1 плюсне-фалангового сустава, вызванной усиленным разгибанием 1 пальца. Название связано с избыточным разгибанием в пальцах стопы при опоре на мягкую поверхность – торф, дерн или мох. Стопа на каблуке в положении эквинуса с разогнутым большим пальцем испытывает повышенную нагрузку. Когда 1 плюсне-фаланговый сустав разгибается за пределы своей нормальной амплитуды, возникает растяжение и микроразрывы связок, прикрепленных к плюсневой кости и к фаланге пальца. При торфяном пальце, который вызван ношением обуви на высоких каблуках, растяжение связок носит хронический характер. При резкой нагрузке может произойти разрыв хрящевой подошвенной пластины, которая предназначена для сопротивления разгибанию большого пальца. В условиях перегрузки растяжение связок и дефект пластины может сочетаться с переломом сесамовидной кости.

Рис. 4. Нагрузка на 1 плюснефаланговый сустав при его разгибании, растяжение капсулы сустава, концентрация давления под сесамовидными костями, эквинус стопы
Растяжение связок представляет собой разволокнение, истончение или микротрещину связки, при которой сохраняется функциональная способность 1 плюсне-фалангового сустава противостоять разгибанию пальца. При ослаблении связок и капсулы увеличивается смещение пальца в 1 плюсне-фаланговом суставе. При ношении обуви на высоких каблуках и развитии хронического эквинуса, максимальным смещением в суставе может быть тыльный подвывих пальца. Тыльный вывих, который происходит при полном разрушении подошвенных структур, включая подошвенную пластину, в современной обуви не наблюдается.
При усталости, снижения контроля над движением, после длительной ходьбы или танцев начинают действовать смещающие силы, которые приводят к растяжению или микроразрыву коллатеральных связок сустава. Хроническое перенапряжение ткани в области сустава или микроразрывы связки могут привести к травматическому бурситу большого пальца стопы. Постоянно действующая смещающая сила может привести к вальгусной или варусной деформации пальцев, в зависимости от направления действия силы.
Перелом сесамовидных костей происходит под действием большой силы. Повреждению сесамовидных костей способствуют эквинусная установка стопы, чрезмерные усилия, вызванные внезапным изгибом вверх большого пальца ноги, или спотыканием с ударом пальцами стопы об твердый предмет. При переломе может произойти как полная фрагментация сесамовидной кости, так и изолированное повреждение её суставной поверхности. Травма медиальной сесамовидной кости, которая расположена под выпуклой частью головки первой плюсневой кости, происходит чаще, чем травма латеральной кости. Перелом сесамовидной кости может быть как острым, так и усталостным. Острый перелом вызван травмой в виде прямого удара по подошвенной поверхности стопы. Острый перелом сопровождается болью. После травмы в месте перелома имеется отек, гематома, локальная болезненность. Пациент жалуется на невозможность полноценно нагружать передний отдел стопы. Травма сесамовидных костей чаще носит хронический характер в результате многократной, повторяющейся нагрузки на передний отдел стопы, которая сопровождается разгибанием пальцев ноги. Хроническая травма приводит к усталостному стрессовому перелому, при котором имеется отек или припухлость мягких тканей. Усталостный перелом сесамовидной кости вызывает боль в основании большого пальца. Болевой синдром имеет длительный характер, возникает при разгибании пальца, усиливается при росте физической активности и уменьшается после отдыха. При болях есть снижение силы отталкивания в 1 плюсне-фаланговом суставе, что уменьшает эффективность ходьбы, особенно у лиц, которые носят обувь на высоком каблуке долгое время. Перелом сесамовидной кости трудно обнаружить на рентгеновском снимке, в связи с чем для диагностики прибегают к сканированию костей или МРТ. Хроническая травма приводит к сесамоидиту, который проявляется в виде периодически обостряющегося воспаления и болевого синдрома на месте бывшей когда-то травмы. Вялотекущее, хроническое воспаление захватывает сесамовидные кости и сухожилия, связанные с этими костями. Сесамоидит обостряется под действием повышенного давления на подошвенную поверхность стопы. Сесамоидит дает тупую боль под суставом большого пальца, которая зависит от обуви. Узкая, тесная обувь или жесткая подошва способствуют росту дискомфорта в ногах.
 |  |
| Рис. 5. Локализация болезненных участков в месте расположения сесамовидных костей под головкой 1 плюсневой кости на подошвенной поверхности стопы | Рис. 6. Рентгенограмма левой стопы. Фрагментация медиальной сесамовидной кости при переломе |
Лечение травм сесамовидных костей включает иммобилизацию, прекращение физических нагрузок на нижние конечности, щадящий режим ходьбы, избегание высоких каблуков, прием нестероидных противовоспалительных препаратов и инъекции стероидов. Делают повязки из лейкопластыря или кинезиотейпа, которые позволяют обездвижить 1 плюснефаланговый сустав. Назначают ортопедические стельки, которые позволяют разгрузить поврежденный участок стопы с углублением под головкой плюсневой кости. Рекомендуют подбор обуви, у которой подошва не способствует избыточному разгибанию-сгибанию 1 плюснефалангового сустава и уменьшает подвижность первого пальца. Обувь на рокерной подошве облегчает перекат стопы и уменьшает давление на передний отдел стопы в фазу отталкивания при ходьбе. Операцию делают, когда имеются большие разрывы капсулы сустава с нестабильным суставом, перелом сесамовидной кости или двудольный перелом сесамовидной кости с диастазом или ретракцией фрагментов, вертикальная нестабильность, травматическая вальгусная деформация, повреждение хрящевого покрытия кости. После операции стопу помещается в иммобилизирующую шину, в которой большой палец установлен под углом 10 - 20° подошвенного сгибания. Щадящие движения начинают через 1 неделю после операции, чтобы избежать тугоподвижности сустава. На ранней стадии реабилитации избегают пассивного разгибания и стойкого подошвенного сгибания пальца. Больной ходит в ботинке, в котором стопа находится в положении легкого разгибания, с укороченной подошвой, в котором вся нагрузка осуществляется на задний отдел стопы с разгрузкой переднего отдела стопы. Ношение укороченного ботинка продолжается до 4 недель, после чего разрешается нагрузка на ногу, а также пассивное и активное движение пальца ноги. Через 8 недель происходит переход от реабилитационной к рокерной обуви с внутриобувным ортезом. Возвращение к танцам возможно через 12-16 недель.
Пяточная шпора представляет собой остеофит пяточной кости. Этиологией шпор является наследственность, нарушения обмена веществ, туберкулез, ревматоидный артрит и системные воспалительные заболевания. К буграм пяточной кости прикрепляется множество мышц и подошвенная фасция, которые оказывают тракционное усилие на кость. Если пяточная шпора располагается на задней поверхности пяточной кости, то это дорсальная пяточная шпора, если она находится по подошвенной поверхности, то это подошвенная пяточная шпора. Дорсальные шпоры часто ассоциируются с тендинопатией ахиллова сухожилия, в то время как подошвенная шпора связана с подошвенным фасциитом. Вершина шпоры находится либо в месте прикрепления фасции на медиальном бугорке пяточной кости, либо в месте прикрепления мышцы короткого сгибателя пальца. Подошвенная фасция во время ходьбы претерпевает постоянное растяжение в связи с ритмичным опусканием и подъемом свода стопы, что приводит к хроническому растяжению апоневроза, которое предрасполагает к воспалительной реакции. Пронация стопы вызывает асимметричное натяжение подошвенной фасции. Избыточная пронация приводит к увеличению натяжения подошвенного апоневроза в месте прикрепления к бугру пяточной кости и считается основным механическим фактором развития подошвенной пяточной шпоры. Хроническая микротравма, которая вызывает разрывы подошвенной фасции вблизи ее прикрепления к кости, приводит к воспалению с дальнейшим развитием оссификации. Пяточная шпора прогрессирует в связи с длительным давлением на подошвенную фасцию и мышцы стопы, или растяжением подошвенной фасции вследствие избыточной подвижности 1 луча. Гиперподвижность структур медиального края стопы дает неравномерность натяжения подошвенной фасции. В области прикрепления фасции к пяточному бугру развивается хроническая микротравма и очаг воспаления, что приводит к развитию фасциита. По мере того, как воспалительный процесс приобретает черты хронического, развивается фиброз и оссификация в области пяточного бугра. Пяточная шпора может протекать либо бессимптомно, либо вызывать боль. Бессимптомные пяточные шпоры встречаются среди нормального взрослого населения в 11% случаев. Большинство пациентов с болью в пятке- это взрослые среднего возраста. У человека под пяткой появляется болезненный участок. Боль, которая локализуется в области медиального бугорка пяточной кости, вызвана давлением на подошву стопы в области прикрепления подошвенного апоневроза к пяточной кости.
Одним из факторов способствующим заболеванию, является избыточный вес. Причиной неприятных ощущений является механическое давление на пяточный бугор, и воспалительная реакция мягких тканей, которые прикреплены к пяточному бугру.
Пяточные остеофиты классифицированы в зависимости от формы. Шпоры типа А расположены поверх места прикрепления подошвенной фасции. Шпоры типа В вырастают в дистальном направлении от места прикрепления подошвенной фасции по ходу подошвенной фасции. Длина шпоры типа А больше, чем длина шпоры типа В. Пациенты со шпорами типа В относительно часто сообщают о сильной боли.
Шпоры разделены по характеру течения. Во-первых, это шпоры с незначительной воспалительной реакцией с нечеткими, нерегулярными, неровными контурами с пониженной плотностью кости в области прикрепления подошвенной фасции на рентгенограмме. Они характерны для начала патологического процесса. Во-вторых, это шпоры большого размера, прогрессирование которых связано с весовой нагрузкой. Они протекают бессимптомно в связи с прекращением воспалительного процесса. В-третьих, это большие шпоры, которые вызывают боль в связи с постоянной нагрузкой, вызванной продольным или поперечным плоскостопием, вальгусом пятки и гиперпронацией стопы.



Рис. 7. Рентгенограмма стоп. Пяточная шпора
При боли в стопе лечение заключается в холодовых аппликациях, приеме нестероидных противовоспалительных препаратов. При сильных болях в место наибольшей болезненности делают инъекцию стероидов. Для разрушения шпоры применяют ударно-волновую терапию. Делают упражнения лечебной физкультуры, направленные на растяжение подошвенного апоневроза. Ограничивают нагрузку на ноги, отказываются от обуви на высоких каблуках, переходят к рациональной обуви с каблуком 3-4 см.
Ортопедические стельки с углублением под пяточным бугром или с вставкой из мягкого материла полезны для уменьшения давления на пятку во время обычной ходьбы. Если причиной боли является фасциит, вызванный гиперпронацией стопы, больному назначают стельки с супинацией заднего отдела и поддержкой свода стопы. Постепенное возвращение к ходьбе в стандартной уличной обуви происходит через 2-6 недель после того, как могут быть выполнены безболезненные движения до угла 50°-60° в голеностопе.

Рис. 8. Стельки Персей П 4 с пяточным супинатором и выкладкой внутреннего продольного свода

Рис. 9. Стельки Персей П 10 с разгрузкой в области головок плюсневых костей и пятки
Мицкевич В.А. ортопед-травматолог, докт. мед. наук
Сесамоидит: особенности заболевания, как правильно определить и лечить
Сесамоидит – это воспалительное заболевание, проявляющееся в области сесамовидных костей. Проявляется в основном болевым синдромом, который первое время носит временный характер.
Для постановки диагноза и проведения лечения в целом требуется пройти достаточно простой тест, а также приобрести ряд ортопедических изделий.
Клиническая картина

Сесамоидит относится к патологиям, у которых главным и нередко единственным симптомом является боль. в данном случае проявляется она в месте нахождения 1 плюснефалангового сустава, который находится в подошве стопы.
Под термином «сесамоидит» подразумевается воспаление сесамовидных костей.
Сесамовидными косточками называют две небольшие косточки, находящиеся внутри сухожильных сплетений области. Они отвечают за процесс сгибания большого пальца на ноге.
Они играют роль своеобразной распорки, как и коленная чашечка. В результате рычаг деятельности сухожилий в мышцах увеличивается и палец сгибается.
При перегрузке эти косточки могут травмироваться, а в ряде ситуаций даже ломаться. Так как кости находятся внутри эти сухожилий, то они также часто воспаляются. В результате заболевание может протекать по типу тендинита.
Проявляется наиболее часто состояние у людей, которые много занимаются спортом, в том числе и танцами. Точного кода по МКБ-10 у данного заболевания нет.
Причины

В качестве причин развития выступают:
- Перегрузки стопы;
- Занятия спортом или танцами в интенсивном режиме;
- Травмы области;
- Оперативные вмешательства;
- Инфекции сухожилий;
- Использование высоких каблуков;
- Куполоподобная форма стопы; у большого пальца на стопе;
- Смещение сесамовидных костей.
Такие факторы могут часто провоцировать сочетанное развитие патологий. При этом развиваются нередко тендинит и сесамоидит. Так как лечение у них схожее, то проблем в процессе ведения терапии не возникает.
Симптомы
Симптоматика у самого сесамоидита достаточно ограничена. В наибольшей степени клиническую роль играет болевой синдром. При этом развиваться он будет постепенно, особенно если механическое травмирование продолжается.
Обычно на коже нет ни покраснений, ни отеков. То есть проявляется только боль. В случае инфекционного поражения области вовлекаются в процесс сразу несколько типов тканей. Это может привести к проявлению сторонних признаков тендинита.
Диагностика
Диагностируется сесамоидит с помощью рентгена, а также КТ и МРТ. Также врач проводит осмотр, определяет симптоматику в покое и при движении. Обычно даже простого осмотра достаточно для определения данной патологии.
Сесамоидит на рентгеновском снимке

Методы лечения
Терапия у заболевания заключается в применении:
- , новой корректной обуви;
- Иммобилизация сустава при травме; и ГКС.
Если эффект от консервативной терапии не достигается и лечение не устраняется симптоматику, то показано удаление сесамовидных костей. Но сведения о таком вмешательстве несколько противоречивы, так как в некоторых случаях есть риск проявления осложнений от манипуляции.

Чем опасно заболевание
Сесамоидит в целом сам по себе опасности для жизни не несет. Но при этом стоит отметить, что некоторый риск для здоровья в целом все же есть. В частности существенно может ограничиваться подвижность отдела, постепенно будет ухудшаться состояние и функциональность затронутых связок.
Прогноз
Сесамоидит в целом имеет положительные прогнозы к выздоровлению. Большая часть случаев поддается консервативному воздействию. При этом удается устранить симптоматику и создать условия для полного восстановления отдела.
При отсутствии терапии же есть риск развития ряда осложнений и дегенерации тканей сухожилий у сесамовидных косточек.
Боли в большом пальце стопы: сесамоидит
Сесамоидит. Если вы набрали в поиске это слово, то вероятно вы спортсмен. Или занимаетесь танцами. Спортивным врачам этот диагноз привычен: патология широко встречается у легкоатлетов и танцоров. Вне физкультурных диспансеров этот диагноз мало знаком. Врачи хирурги (да и травматологи) обходятся «артрозом», «поперчным плоскостопием», «бурситом». Нередко ошибочно. Боль в большом пальце ноги довольно часто вызвана именно сесамоидитом большого пальца стопы и причиной могут быть любимые девушками высокие каблуки.

Сесамовидные кости — это небольшие округлые или овальные кости, находящиеся в структуре сухожилия и обычно связанные с суставными поверхностями. Сесамовидные кости не только защищают сухожилия от повреждений, но также могут повысить эффективность работы связанных функционально с ней мышц (увеличивают рычаг). Они выполняют важную роль в так называемом глиссирующем механизме, уменьшая трение и распределяя давление при движении.
Название косточкам дал Гален. «Sesamos» — по-гречески означает «кунжут». По видимому из-за сходства сесамовидных костей с семенами этого растения.
Сесамовидные кости распространены в организме человека. Число их непостоянно и индивидуально у каждого.
Обычно находят 42 таких косточки. Больше всего таких костей определяется на стопе. Ну а уж самая большая сесамовидная кость известна каждому — коленная чашечка. Кроме сесамовидных костей, в структуре сухожилий выявляют еще и фиброзно-волокнистые образования, которые имеют сходное строение и форму. Это адаптация организма к трению и давлению. Состоят из соединительной ткани и хряща и не обнаруживаются на рентгенограмме. Это очень важно для диагностики. Не всегда обнаруженная пациентом «шишечка» на сухожилии — признак патологии. К примеру: возникновение таких горошин на передней поверхности голеней, у занимающихся фигурным катанием (внизу голени, где ее плотно охватывает зашнурованный ботинок). Это адаптация вашей связки к трению и давлению. Так вот, сесамовидные кости, когда хрящевая ткань заменяется на костную — это адаптация, закрепленная генетически, эволюционно.
А вот теперь от том, почему может болеть большой палец на ноге.
Появление в эволюции на подошвенной поверхности, в области большого пальца сесамовидных костей очевидно. Здесь и давление при ходьбе и смещение.

Как уже говорилось сесамоидит — довольно частое заболевание у молодых людей, занимающихся спортом, танцами. Очень часто бывает причиной боли в большом пальце у женщин, после ходьбы на высоком каблуке.
Главный симптом сесамоидита — болевой синдром. Причем сначала боль может быть незначительной и не привлекать внимания. Однако со временем боль может быть очень выраженной.

Здесь как раз выраженный сесамоидит. Отмечаются изменения в трабекулярной структуре кости
Реже, но тоже довольно часто пациенты жалуются на онемение в большом пальце стопы. Это можно объяснить вовлечением в патологический процесс идущего рядом кожного нерва.
Диагностика обычно не несет каких-то проблем. При осмотре выявляется боль с подошвенной поверхности плюснефалангового сустава большого пальца. Обязательно проводится рентгенография, чтобы отличить такие заболевания как подагра, артроз, подвывих большого пальца при поперечном плоскостопии. А также важное — перелом сесамовидной кости имеет сходные симптомы.

Перелом сесамовидной кости. Нужно помнить, что иногда выявляется «дольчатая» сесамовидная кость. Обычно состоящая из двух (бывает больше) элементов. Но в таком случае на рентгенограмме видны ровные и гладкие края «долек»
Лечение сесамоидита
В самом простом случае помогает снижение интенсивности тренировок, подобрать более комфортную обувь. Нередко выздоровление наступает без применения медикаментов.
Хороший эффект дают мази, содержащие нестероидные воспалительные средства в сочетании с физиотерапевтическими процедурами. Подбор удобной обуви. Особо трудно поддающиеся лечению сесамоидиты лечат блокадами с кортикостероидными средствами.

В эпилог. Смещение сесамовидных костей при поперечном плоскостопии. Насколько важна роль этих косточек в функции опоры и ходьбы
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:
