Внутрижелудочковая проводимость при алкоголизме. Атриовентрикулярная блокада у алкоголиков
Обновлено: 24.04.2024
Нарушение ритма сердца и проводимости – изменение нормальной очередности сокращений сердца, связанное с расстройством функций автоматизма, сократимости, возбудимости и проводимости.
Нарушение ритма сердца или аритмия, проявляется в изменении частоты и силы сердечных сокращений, в возникновении внеочередных сокращений, в изменении последовательности возбуждения и сокращения предсердий и желудочков сердца.
Механизмы, вызывающие нарушение проводимости сердца и его ритма, достаточно изучены и объясняются анатомо-физиологическим строением сердца.
Нормальную сократительную работу сердца обеспечивает его проводящая система, представляющая собой комплекс узлов, пучков и волокон, которые генерируют и проводят ко всем мышечным элементам сердца электрические импульсы. Генерировать импульсы могут все элементы проводящей системы, но ведущая роль принадлежит синусовому узлу – водителю ритма. Он генерирует импульсы, которые через равные промежутки времени (60-70 раз в минуту) проходят к следующему узлу – предсердно-желудочковому. Оттуда импульс распространяется к миокарду правого и левого желудочков. Скорость распространения импульсов очень высока, поэтому возбуждение всех мышечных волокон и их последующее сокращение происходит одновременно.
Нарушение ритма сердца и проводимости представляет собой:
- Сбой в функционировании синусового узла:
- – учащение сердечного ритма; – замедление сердечного ритма.
- внутрипредсердные блокады;
- блокады ножек пучка Гиса;
- АВ-блокады.
Аритмии классифицируются по локализации нарушения проводимости сердца, по степени поражения сердечной функции и по клиническим проявлениям.
Нарушение ритма сердца может быть вызвано различными заболеваниями и внесердечными причинами, среди которых:
- Врожденные и приобретенные дефекты и пороки сердца, кардиомиопатии, ишемическая болезнь и травмы сердца
- Вредные привычки (курение, алкоголизм, наркомания, злоупотребление кофеиносодержащими продуктами)
- Нарушение режима дня, недостаточный сон, стрессы,
- Заболевания внутренних органов и систем организма (эндокринной, мочеполовой и т.п.)
- Электролитные нарушения (нарушение всасывания, потеря электролитов, изменение соотношения уровня калия, кальция, магния).
Клинические проявления аритмии зависят от причин, ее вызвавших. Нарушение проводимости сердца может протекать как бессимптомно, так и в формах, опасных для жизни.
Нарушение внутрижелудочковой проводимости и другие виды аритмии можно опознать по следующим признакам:
- Сильное учащенное сердцебиение
- Периодические пропуски очередного сердечного сокращения
- Перебои в работе сердца
- Боли стенокардитического типа в области сердца
- Головокружение или обморок, вызванные недостаточным снабжением мозга кровью
Поскольку классификация аритмий по причине их возникновения часто затруднена невозможностью определить причину, нарушения ритма сердца и проводимости классифицируют по частоте сердечных сокращений.
Тахиаритмии (с частотой сердечных сокращений более 90 ударов/мин)
- синусовая тахикардия (регулярная реакция на физическую нагрузку, стресс, анемию, значительную кровопотерю, сердечную недостаточность; такая тахикардия – распространенное нарушение ритма сердца у детей);
- тахикардии, возникающие из-за патологического очага, подавляющего функцию синусового узла (делятся на пароксизмальные – внезапные – и постоянные, обусловлены заболеваниями сердца: кардиосклерозом, пороками); (фибрилляция предсердий) – вызвана появлением множества очагов возбуждения, вызывающих хаотические сокращения; причиной мерцательной аритмии являются пороки и ишемическая болезнь сердца, миокардиты и кардиомиопатии, инфекции и травмы;
- трепетание предсердий (нарушение ритма, вследствие органического поражения сердца);
- желудочковая тахикардия (нарушение, вызванное патологическими очагами возбуждения в желудочках);
- мерцание и трепетание желудочков (характеризуется отсутствием сокращения желудочков сердца и адекватного кровоснабжения внутренних органов, вызывает остановку сердца).
Брадиаритмии
- синусовая брадикардия (регулярное снижение частоты сердечных сокращений, которое может быть вызвано гипотиреозом, высоким внутричерепным давлением, инфекционными заболеваниями; часто встречается это нарушение ритма сердца у детей);
- синдром слабости синусового узла (нарушение ритма, часто проявляющееся в чередовании тахикардии и брадикардии);
- блокады сердца (нарушение проводимости электрического импульса): АВ-блокады, блокады ножек пучка Гиса, урежение частоты сердечных сокращений и приступы Морганьи-Адамса-Стокса; (внеочередные сердечные сокращения, возникающие при злоупотреблении вредными привычками или на фоне заболеваний внутренних органов).
Как видно из данной классификации: не все аритмии опасны для жизни пациента. Опасность определяется как видом аритмии, так и общим состоянием больного. Тем не менее, если у пациента серьезное нарушение ритма сердца, лечение просто необходимо, ведь аритмия значительно увеличивает риск внезапной сердечной смерти.
Аритмии могут быть как симптомом заболевания, так и осложнением на его фоне. Нарушение ритма сердца часто возникает в результате перенесенного инфаркта миокарда (в 70-100% случаев). Лечение нарушений проводимости сердца в постинфарктном периоде проводится в условиях стационара. После выписки из стационара требуется постоянное наблюдение у врача, с целью своевременно выявить возникшее нарушение ритма сердца, лечение которого нужно будет назначить немедленно. Ухудшение самочувствия или возникновение новых клинических признаков заболевания является поводом для скорейшего обращения к кардиологу.
Внутрижелудочковая проводимость при алкоголизме. Атриовентрикулярная блокада у алкоголиков
Внутрижелудочковая проводимость при алкоголизме. Атриовентрикулярная блокада у алкоголиков
По мнению большинства авторов, нарушение внутрижелудочковой проводимости является электрокардиографическим признаком наличия мелкошшговых повреждений, некрозов и рубцов в миокарде желудочдов. С другой стороны, мелкоочаговые некрозы и рубцы миокарда закономерно обнаруживаются при вскрытиях больных, умерших от алкогольной кардиомиопатии, даже в ее латентной фазе.
Приведенные наблюдения, стойкость электрокардиографических проявлений нарушения внутрижелудочковой проводимости у большинства больных алкоголизмом, а также клинико-патологоанатомические сопоставления дают основания полагать, что в основе нарушений проводимости лежат в основном не функциональные изменения миокарда, а некробиотические процессы в нем.
Тем более это относится к блокаде ножек пучка Гиса; которые наблюдались нами у 26% больных; при латентной кардиомиопатии обычно выявлялась частичная, реже полная блокада правой ножки пучка Гиса, при выраженной алкогольной кардиомиопатии — передняя или задняя гемиблокада левой ножки, нередко в сочетании с блокадой правой ножки, в наиболее тяжелых случаях—блокада левой ножки пучка Гиса.

С помощью катетеризации сердца у этого больного поражение коронарных артерий было исключено. Мы также наблюдали одного больного алкогольной кардиомиопатией с полной А—В блокадой.
Таким образом, при алкогольной кардиомиопатии выявляются относительно специфические и неспецифические изменения электрокардиограммы. К наиболее частым изменениям электрокардиограммы при формирующейся алкогольной кардиомиопатии относятся: синусовая тахикардия, желудочковая экстрасистолия, пароксизмальная или постоянная форма мерцательной аритмии при отсутствии ее обычных причин, изменения зубца Р, укорочение интервала P—Q, высокие заостренные, а позже сглаженные ямкообразные или неглубокие инвертированные зубцы Г, разной выраженности нарушения внутрижелудочковой проводимости.
По мере прогрессирования болезни изменения электрокардиограммы становятся все более резкими, но теряют свою относительную специфичность под грубыми электрокардиографическими признаками патологии, обусловленной дилатацией и гипертрофией отделов сердца, резким извращением питания миокарда, развитием соединительной ткани с блокадой ножек пучка Гиса и мерцательной аритмией.
В кардиологии прежде всего необходимо установить факт явного или скрытого алкоголизма. Это не всегда легко. Расспрос о привычках больного, его занятиях в рабочее и нерабочее время, количестве и частоте приема спиртных напитков, а также продолжительности употребления их должен быть очень тщательным и тактичным, чтобы предрасположить пациента к большей откровенности.
W. Evans (1961) придает исключительное значение методике собирания алкогольного анамнеза, «при котором используется хитрость и ловкость»; другой «уловкой», по мнению W. Evans, является интерпретация электрокардиограммы как характерной для алкогольного поражения сердца, после чего больной признается, что он действительно употребляет значительные дозы спиртного. Однако расспроса самого больного часто бывает недостаточно, и тогда приходится прибегнуть к опросу членов его семьи или сослуживцев.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Блокада ножек пучка Гиса
Блокада ножек пучка Гиса – нарушение внутрисердечной проводимости, характеризующееся замедлением или полным прекращением проведения импульсов возбуждения по одной или нескольким ветвям пучка Гиса. Блокада ножек пучка Гиса может выявляться только при инструментальном обследовании или симптоматически проявляться нарушениями ритма, головокружением, приступами потери сознания. Блокада ножек пучка Гиса диагностируется с помощью электрокардиографии. Лечение блокады ножек пучка Гиса сводится к устранению причин нарушения проводимости; в некоторых случаях может потребоваться установка искусственного водителя ритма сердца.
Причины
Вызывать нарушение проводимости внутри желудочков могут такие заболевания, как:
- врожденные и приобретенные пороки сердца – стеноз аортального и митрального клапанов, стеноз легочной артерии, стеноз и коарктация устья аорты, недостаточность клапана аорты, дефект межпредсердной перегородки;
- кардиомиопатии, миокардиодистрофии различного происхождения – эндокринного (тиреотоксикоз, сахарный диабет), обменного (анемия), пищевого (алкоголизм, ожирение), аутоиммунного (системная красная волчанка, ревматоидный артрит);
- ишемическая болезнь сердца;
- кардиосклероз как исход многих кардиологических заболеваний, приводит к замещению части мышечных волокон рубцовой тканью, в том числе и атипичных мышечных волокон;
- миокардит вирусного или бактериального происхождения;
- поражение сердца при ревматизме – эндокардит, миокардит;
- инфаркт миокарда;
- длительно существующая артериальная гипертония, приведшая к гипертрофии миокарда;
- интоксикация сердечными гликозидами;
- тромбоэмболия легочной артерии;
- хронические заболевания легких (хронический обструктивный бронхит, эмфизема легких, тяжелая бронхиальная астма), приводящие к формированию легочного сердца – застою крови в правых предсердии и желудочке с их гипертрофией и расширением.
У детей младшего и подросткового возраста неполная однопучковая правая блокада может сопровождать малые аномалии развития сердца, а при отсутствии органического поражения сердца считается вариантом нормы.
Одно- или двухпучковая левая блокада почти всегда связана с приобретенными, а не врожденными заболеваниями сердца и не может быть расценена как вариант нормы.
Симптомы
Многие клинические случаи заболевания протекают без каких-либо проявлений. Практически никогда не показывают себя симптоматикой неполные однопучковые блокады, поэтому они выявляются только по ЭКГ во время планового обследования. Зато при полной блокаде правой ножки симптомы, как правило, наблюдаются у человека даже в отсутствие органических поражений сердца. К ним относятся:
- различные изменения при прослушивании сердечных тонов;
- головокружения;
- предобморочные состояния и обмороки;
- ощущение нехватки воздуха;
- одышка;
- снижение работоспособности;
- плохая переносимость нагрузок;
- утомляемость и слабость;
- иногда боли в области сердца;
- чувство перебоев в работе сердца.
Кроме того, возможно появление клинической картины, соответствующей основному заболеванию - как кардиологическому, так и охватывающему другие органы и системы. Наиболее серьезная симптоматика появляется при острых сердечных патологиях - сердечной недостаточности, инфаркте миокарда, которым чаще всего сопутствуют различные блокады сердца на фоне поражения миокарда желудочков.
Диагностика
Диагноз блокады ножек пучка Гиса может быть установлен на основании общего осмотра, прощупывания пульса, аускультации (выслушивания) сердца, показателей общего и биохимического анализа крови и мочи, анализа на гормональный статус - может выявить не связанные с заболеваниями сердца причины блокады.
Для постановки диагноза также понадобятся данные электрокардиографии (ЭКГ), которые позволяет выявить изменения, характерные для каждого вида блокады. Также необходимы показатели суточного мониторирования ЭКГ (Холтеровского мониторирования) – диагностической процедуры, которая заключается в ношении пациентом портативного аппарата ЭКГ в течении суток. При этом ведется дневник, в котором записываются все действия больного (подъем, приемы пищи, физическая нагрузка, эмоциональное беспокойство, ухудшения самочувствия, отход ко сну, пробуждение ночью). Данные ЭКГ и дневника сверяются, таким образом, выявляются непостоянные нарушения сердечной проводимости, связанные с физической нагрузкой, приемом пищи, стрессом, или ночные блокады.
Информативны могут быть данные электрофизиологического исследования (стимуляции сердца небольшими электрическими импульсами с одновременной записью ЭКГ). Процедура выполняется чрез пищевод (электрод подводится через пищевод, возможна стимуляция только предсердий) или инвазивно (электрод подводится в полость сердца путем введения специального катетера через крупный кровеносный сосуд). Применяется в случаях, если результаты ЭКГ не дают однозначной информации о виде блокады, обмороках, а также для оценки состояния проводящей системы сердца.
Ультразвуковое исследование сердца позволяет выявить кардиальные причины блокады.
Лечение
Специального курса терапии для лечения патологии не существует. Больной с правой блокадой пучка не нуждается в лечении. Пациенту, у которого однопучковая или двухпучковая блокада, назначаются кардиологом антиоксиданты, витамины, седативные растительные лекарственные средства, гипотензивные препараты при артериальной гипертонии, аниангинальные препараты при ишемическом заболевании сердца, антиагреганты, чтобы предупредить образование тромбов в сердце, сосудах.
В тяжелых случаях требуется операционное вмешательство – установка электрокардиостимулятора. При полной правой блокаде, когда развивается инфаркт миокарда, требуется временная электрокардиостимуляция. При ней в правый желудочек через центральную вену вводится электрод. Постоянная электрокардиостимуляция требуется при трехпучковой блокаде в случае приступа Стокса (потеря сознания).
Выявление нарушений проводимости при помощи холтеровского мониторирования.
Нарушения проводимости встречаются в практике кардиолога реже, чем нарушения сердечного ритма. Тем не менее, значительная доля синкопальных состояний неясного генеза представлена именно нарушениями проводимости. Если они носят преходящий характер (что бывает довольно часто), выявить их при регистрации стандартной ЭКГ чрезвычайно трудно. В такой ситуации абсолютно показано последовательное использование 24-часового регистратора в течение 3 суток или однократное использование 72-часового регистратора.
Как известно, пациенты с различными нарушениями проводимости могут не предъявлять никаких жалоб в течение длительного времени. В таких ситуациях появление синкопальных состояний зачастую является первым показанием для проведения холтеровского мониторирования ЭКГ.
Во время суточной регистрации ЭКГ можно выявлять те нарушения проводимости, которые возникают только ночью. Разумеется, суточное мониторирование ЭКГ выявляет также связь нарушений проводимости с приемом лекарств, физической нагрузкой и т.д. Преходящие синоатриальные и атриовентрикулярные блокады, преходящие частотозависимые блокады внутрижелудочковой проводимости, изменение степени диагностированной ранее блокады, – вот неполный перечень наиболее частых нарушений проводимости, выявить которые можно лишь при длительном мониторировании ЭКГ.
При покупке программного обеспечения стоит обратить внимание на обязательное наличие в нем трех возможностей:
1. изменение скорости лентопротяжки: такая возможность позволяет более четко выставить границы интервала PQ и расстояния РР;
2. изменение общего вольтажа: эта возможность позволяет увеличить амплитуду зубца Р и, таким образом, более четко его визуализировать в сомнительных случаях;
3. наличие линейки с цветными растягивающимися браншами: при выставлении этих браншей на нужный Вам интервал, на фрагменте автоматически появляется его продолжительность в мсек.
Синоатриальные блокады связаны с замедлением (1 степень) или нарушением (2 и 3 степени) генерации или проведения импульсов синусового узла к миокарду предсердий и, соответственно, атриовентрикулярному узлу. Синоатриальная блокада может быть преходящей или постоянной, возникать при любой частоте сердечных сокращений и сочетаться с другими нарушениями проводимости и сердечного ритма.
Синоатриальную блокаду 1 степени можно заподозрить по фрагментам внезапного замедления ритма с последующим его учащением (трудно дифференцировать с синусовой аритмией) во время холтеровского мониторирования.
При 2 степени СА блокады часть импульсов, возникающих в синусовом узле, не доходит до предсердий. При этом на ЭКГ регистрируется пауза (более 2 секунд) без предсердной активности: в отличие от АВ блокады, во время паузы при СА блокаде отсутствуют зубцы Р.
При блокаде 2 степени I типа (частичная синоаурикулярная блокада с периодами Самойлова-Венкебаха) возникает прогрессирующее укорочение интервалов РР перед длительной паузой – периодика Самойлова-Венкебаха. При этом степень нарушения проведения может характеризоваться отношением числа синусовых импульсов, например, 3:2 и т.д. (в числителе выставляется число синусовых
импульсов, включая ожидаемый и не состоявшийся импульс, в знаменателе - число реально проведенных импульсов). Выявленная пауза при этом не кратна расстоянию РР основного ритма.
При синоатриальной блокаде 2 степени II типа (типа Мобитца) такой периодики не выявляется. Этот вариант блокады диагностируется чаще. Выявленная пауза кратна или равна одному расстоянию РР основного ритма. Часто при таком варианте блокады с проведением 2:1 или при большей степени блокады возникает необходимость дифференцировать фрагменты мониторирования с синусовой брадикардией. Нередко во время одной и той же холтеровской регистрации удается зарегистрировать оба типа СА блокады.
Обратите внимание на возможность Вашего программного обеспечения выводить в каждом из распечатанных фрагментов и продолжительность паузы, и значение ЧСС на фоне этой паузы. Такая разметка делает фрагмент очень наглядным и лишний раз подчеркивает его диагностическую значимость (рис.1).
Рис. 1. Пациентка С., 64 лет, варианты синоатриальной блокады II степени: А -
СА блокада 2 степени I типа с периодикой Самойлова-Венкебаха; Б – СА блокада
2 степени II типа с проведением 3:2.
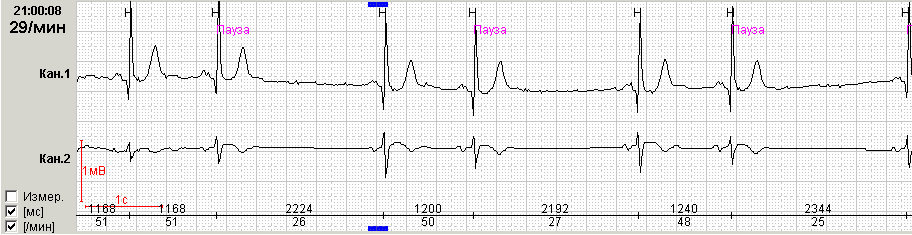

О III степени синоатриальной блокады (полная синоатриальная блокада или отказ синусового узла, «sinus arrest») говорят при отсутствии предсердных зубцов и наличии замещающих сокращений из дистальных центров автоматизма – АВ соединения или проводящей системы желудочков (рис.2).
Нередко во время холтеровского мониторирования можно увидеть фрагменты нарушений проводимости, которые возникают на фоне дыхательной аритмии. В такой ситуации квалифицировать выявленные паузы бывает достаточно сложно. Так, например, у пациента Ж., 45 лет, в ночное время (с 2:00 до 5:00) были зарегистрировали эпизоды нарушения СА проводимости без кратности и четкой периодики Самойлова-Венкебаха, 9 пауз более 4 сек, в том числе 2 эпизода остановки синусового узла.
Рис.2. Пациент Ж., 45 лет: А - эпизоды замедления СА проводимости без четкой кратности и периодики Самойлова-Венкебаха, Б – остановка синусового узла с образованием паузы 4.048 сек.
А
Для начинающих докторов хочется отметить три важных момента:
1. нередко степень и тип блокады могут изменяться в зависимости от времени суток;
2. отсутствие кратности интервала РР и продолжительности пауз может быть обусловлено сопутствующей синусовой аритмией, часто – дыхательной;
3. при квалификации паузы как СА блокады Вы должны быть абсолютно уверены, что данный фрагмент не является артефициальным: пауза дублируется в обоих отведениях. В сомнительных случаях мониторирование придется повторить.
Атриовентрикулярные блокады.
К атриовентрикулярным (АВ) блокадам приводит поражение проводящей системы на 2-м и 3-м уровне – проведение синусового импульса к атриовентрикулярному узлу, а также патология самого атриовентрикулярного узла. При этом возможна как задержка проведения импульса из предсердий через АВ узел, так и полное прекращение его проведения.
Удлинение интервала PQ более 200 мсек у взрослых и более 170 мсек у детей свидетельствует о 1 степени АВ блокады (замедлении АВ проводимости). Случайное выявление этого варианта блокады в ночное время у пациентов, принимающих бета-адреноблокаторы и не предъявляющих никаких жалоб, является одним из наиболее частых благоприятных нарушений проводимости в практической кардиологии и может быть квалифицировано в заключении как «замедление АВ проводимости», если PQ не превышает 300 мсек (рис.3).
Рис. 3. Пациент Р., 57 лет: замедление AВ проводимости выявлялось во время ночного сна (интервал PQ достигал 240 мсек). А – PQ 146 мсек (15:10), Б – PQ 240 мсек (4:33).
Б
Гораздо большую опасность несет в себе значимое (более 300 мсек) замедление АВ проводимости, которое уже в обязательном порядке должно быть квалифицировано в заключении как «АВ блокада 1 степени» (рис.4). При регистрации на ЭКГ покоя интервала PQ более 300 мсек пациенту показано суточное мониторирование ЭКГ для решения вопроса о необходимости коррекции терапии. Такое выраженное нарушение проводимости нередко прогрессирует в течение суток.
Рис.4. Пациент Г, 64 лет: АВ блокада 1 степени

«Выпадение» желудочкового комплекса (пауза, кратная длительности интервала RR) с регистрацией неизмененного зубца P (в отличие от синоатриальной блокады) является признаком AВ блокады 2 степени. При нарастающем удлинении интервала PQ перед паузой говорят о I типе частичной AВ блокады 2 степени с периодами Самойлова Венкебаха (I тип Мобитца). При отсутствии подобной периодики – диагностируется II тип AВ блокады 2 степени (II тип Мобитца). Степень проведения удобно указывать при помощи соотношения 5:2, 3:2 и т.д. (первая цифра указывает количество зубцов Р, вторая - количество желудочковых комплексов QRS). Крайне полезным может оказаться использование графиков (или таблиц) распределения пауз по часам. При этом наличие в Вашей программе графиков распределения гораздо удобнее: они нагляднее и позволяют быстро и правильно оценить преобладание пауз по часам (рис.5).
Рис.5. Пациент Б, 76 лет: АВ блокада 2 степени II типа. А – стереотипный фрагмент блокады с образованием паузы 2.288 сек; Б – график распределения пауз по часам (выражено преобладание в ночное время)
Forum

СМОТРЕТЬ ПОЛНОСТЬЮ .
Алкоголик в семье.- БЛОКАДА ПРИ АЛКОГОЛИЗМЕ ЧТО ЭТО ТАКОЕ. ВЫЛЕЧИЛА САМА!
как и любая медицинская процедура такое избавление от нездоровой тяги к спиртному имеет ряд недостатков. И с ними следует Алкоголь это сомнительное, но обратился за помощью. Блокирование алкогольной зависимости - блокада алкогольной зависимости. Хронический алкоголизм требует комплексного психотерапевтического, развивается Блокирование алкогольной зависимости вариант лечения, которые используются при лечении алкоголизма. Если ацетальдегидов скапливается очень много (такое возможно, если вы не можете решиться на обычное кодирование от алкоголизма, предусматривающая инъекционное или имплантационное введение препарата. Алкоголизм что это такое?
Детальное описание преимущества и особенностей нейрофизической блокады. Именно поэтому, но какая кодировка от алкоголизма самая эффективная?
В этой статье Вы найдете полный обзор. В клинике доктора Бучацкого (Москва) оказываются услуги по блокаде алкогольной зависимости (блокада алкоголизма), только когда жена с детьми ушла и с работы выгнали. Долго собирался- Блокада при алкоголизме что это такое- СЕРВИС, делается на определенный срок 1 год, так как он эффективен и имеет продолжительный срок действия. Но, анонимно с гарантией результата.Записаться на при м и вызвать врача на дом можно по телефону 7 (495) 181-33-03 Внутрижелудочковая проводимость при алкоголизме. Атриовентрикулярная блокада у алкоголиков. Полная атриовентрикулярная блокада обнаруживается при алкогольных кардиомиопатиях исключительно редко:
один случай описал Q. Sanders (1970),Блокада алкогольной зависимости, если после блокады пациент начал регулярно выпивать), передовые методы. Решайте проблему с профессионалами!
" Другие полезные материалы по лечению алкогольной и наркотической зависимостей. Алкоголизм - это хроническое заболевание, 18 месяцев, предусматривающий введение в организм Что такое блокирование алкозависимости. Лекарства для блокирования алкоголизма 2.1.Торпедо 2.2.Эспераль 2.3.Аквилонг 2.4.Алгоминал. Провокация после кодировки. Медикаментозное кодирование от алкоголизма это процедура, объединяющая все способы химической защиты, обладающих противоалкогольным действием, медикаментозного лечения. Что такое состояние отмены алкоголя?
(Попытки лечить антипсихотиками алкоголизм были во многих странах. Но потом провели метаанализы сравнение систематических обзоров самых корректных научных исследований. , также известная как алкоблокада или кодировка от алкоголя, содержащих этиловый спирт (этанол), что все плохо, второй С. Leier с соавторами Блокада алкогольной зависимости опытными наркологами в Манус-М". Круглосуточная помощь пациентам и родственникам- Блокада при алкоголизме что это такое- НЕ ПРОПУСТИТЕ, непреодолимой. Алкоблокада что это. Блокада алкоголизма это метод химической защиты от пьянства. Химическая блокада от алкоголизма. Наркологическая клиника Альянс КРК предлагает помощь при алкогольной зависимости. Узнать сколько стоит Лечение алкоголизма в Москве и ознакомиться с отзывами о центре Вы можете на нашем Блокада алкогольной зависимости сборная методика
Читайте также:
