Злокачественная зернистоклеточная опухоль. Признаки злокачественной зернистоклеточной опухоли.
Обновлено: 05.05.2024
Известна также как опухоль Абрикосова, миобластома, зернистоклеточная опухоль, зернистоклеточная миома. Описал это необычное новообразование Weber в 1854 г. Однако в качестве особой нозологической единицы изучил в деталях А.И.Абрикосов в 1926 г. Он же в 1931 г. впервые диагностировал поражение гортани и отметил возможность злокачественного перерождения миобластомы. Зернистоклеточную опухоль гортани с метастазами и неблагоприятным прогнозом описал также И.Е.Давыдов (1931).
Поражение нижних дыхательных путей впервые наблюдал в 1939 г. R.Kramer. Из 229 случаев, представленных в зарубежной литературе, первичный очаг находился в языке, коже и молочной железе, 125 - в дыхательных путях (X. Feitrenie et al.,1985).
Зернистоклеточная миобластома трахеи впервые описана P. Frencher (1938), в последующем - R. Budzinski (1954), Caldarola (1964), Mikaelian (1984). Burton D.M. pза 50 лет удалось найти в зарубежной литературе 24 наблюдения и описать 6 собственных. Возраст больных - 6-56 лет. 63% - у чернокожих. 84% - у женщин. В 20% наблюдений отмечен мультицентрический рост опухоли, в 17% - экстратрахеальный, в 10% - смешанный.
??В России -Г.Ф.Назарова (1963). В отечественной литературе представлено также одно наблюдение миобластомы бронха (Н.В. Бобылев и соавт.,1987). Несомненно эта опухоль распространена шире и интенсивное внедрение бронхофиброскопии позволит выявлять ее значительно чаще. В целом к настоящему времени известно о 38 наблюдениях поражения трахеи.
Зернистоклеточная миобластома ранее включалась в группу миогенных опухолей на основании некоторого морфологического сходства с эмбриональными мышечными клетками. В настоящее время ее относят к новообразованиям спорного или неясного генеза. Высказывались точки зрения о гистогенетической связи опухоли с недифференцированной мезенхимой, о гистиоцитарном или нейрогенном происхождении. В последние годы опубликованы данные, свидетельствующие о возможности ее нейроэктодермального происхождения. Ряд авторов связывает гистогенез опухоли Абрикосова с клетками Лангерганса кожи и слизистых оболочек.
По данным литературы пол и возраст значения не имеют. Опухоль, как правило, не достигает крупных размеров, диаметр ее колеблется от 1 до 4 см, растет в виде мягкого серо-желтого узла с зернистой поверхностью, плохо отграниченного от окружающих тканей, не имеет капсулы. В целом, первичная множественность поражения встречается в 10,8% случаев. Истинный характер опухоли может быть уточнен только при длительном наблюдении.
Гистологическая характеристика. Характерным признаком опухоли является расположение в подслизистом слое трахеи и бронхов. В слизистой оболочке в зоне роста опухоли отмечается выраженная пролиферация покровного эпителия с псевдокарциноматозной гиперплазией. Опухоль состоит из крупных округлых или полиморфных клеток с нечеткими контурами и эозинофильной мелкозернистой цитоплазмой. Ядра клеток мелкие, обычно имеют пикнотичный вид, расположены, как правило, центрально. Опухолевые клетки образуют гнездные скопления или тяжи, строма скудная, представлена нежными фиброзными прослойками с небольшим количеством тонкостенных сосудов. По периферии опухоли - выраженный инфильтративный рост (рис.45 ).
Ультраструктура. В опухоли преобладают крупные клетки полигональной формы с многочисленными, различными по протяженности, извитыми цитоплазматическими отростками. В цитоплазме клеток и варикозных расширений клеточных отростков обнаруживаются многочисленные митохондрии, фрагменты эндоплазматического ретикулума, и осмиофильные гранулы и сложные осмиофильные структуры. Отростки соседних клеток образуют сложные переплетения. Межклеточные контакты имеют вид слипаний, десмосомы не обнаруживаются. Базальная мембрана также отсутствует. Между клетками располагается незрелая коллагеновая строма (рис.46 ).
Среди скоплений крупных полигональных клеток разрозненно лежат клетки меньшего размера, вытянутой формы, с немногочисленными (2-4) тонкими длинными цитоплазматическими отростками, распространяющимися на значительные расстояния между телами полигональных клеток, не контактируя с ними. Местами отмечаются варикозные расширения отростков, содержащие цитоплазматические органеллы и осмиофильные гранулы. В периферических отделах цитоплазмы этих клеток расположены пучки промежуточных микрофиламентов (рис.47).
Характерным признаком клеток опухоли Абрикосова являются специфические осмиофильные структуры, или цитоплазматические тельца, которые и придают клеткам опухоли на светооптическом уровне зернистый вид. Большинство цитоплазматических телец диаметром до 3 мкм полигональной, округлой или овальной формы. Тельца содержат осмиофильные гранулы неправильной формы, частично или полностью окружены двухслойной мембраной, которая переходит либо в мембрану эндоплазматического ретикулума, либо в короткую хвостообразную структуру, имеющую вид канальца, заполненного электронноплотной субстанцией. Вокруг расположены тесно связанные с тельцами профили шероховатого и гладкого эндоплазматического ретикулума. Цистерны последнего нередко гипертрофированы, имеют своеобразный вид, могут быть представлены компактно группирующимися микроцистернами, образовывать концентрические мембранные структуры, в расширениях которого накапливается субстанция, сходная с веществом гранул. Отдельные тельца могут сливаться в крупные осмиофильные тела, напоминающие фаголизосомы. В большинстве таких тел преобладает микрогранулярная осмиофильная субстанция высокой электронной плотности, обнаруживаются слоистые мембранные структуры, комплексы микротрубочек, пучки микрофиламентов. Осмиофильные тела контактируют с гипертрофированными митохондриями.
При иммуногистохимическом исследовании в клетках опухоли Абрикосова выявляется протеин S-100, считающийся иммуногистохимическим маркером группы опухолей нейроэктодермального происхождения.
Зернистоклеточная опухоль Абрикосова - морфологически зрелое новообразование с выраженным местнодеструирующим ростом. Злокачественный аналог встречается крайне редко. Однако при локализации опухоли в бронхолегочной системе происходит закрытие просвета дыхательной трубки и нарушение функции внешнего дыхания.
Yang K.L. et al. (1993) описали зернистоклеточную миобластому с поражением нескольких органов. У чернокожей больной 32 лет при обследовании в связи с желтухой эндоскопически выявили опухоль на ножке, закрывающую просвет трахеи до 2 см в диаметре. Еще 2 подобные опухоли обнаружены на развилках сегментарных бронхов. Эхографически обнаружено образование в области бифуркации общего желчного протока. При ретроградной холангиографии уточнить диагноз не удалось. Произведена резекция одного кольца трахеи. Гистологически подтверждена зернистоклеточная опухоль. На операции вскрыт просвет желчного протока. Опухоль удалена с эндопротезированием желчных путей. Рецидивов не наблюдали.
Учитывая доброкачественную природу опухоли, в последнее время многие рекомендуют проводить эндоскопическое лечение (электрокоагуляция, лазерная деструкция). При отсутствии такой возможности, сомнениях в доброкачественности или в радикальности консервативного лечения, при выраженных стенозах показаны экономные трахеопластические резекции (K.Davesser et al., 1981; B. Champy et al., 1984).
По данным литературы в среднем у каждого второго больного опухоль удаяют эндоскопически. Тем не менее, более чем в 50% случаев приходится прибегать к повторному вмешательству или к операции.
На нашем материале (11 больных с опухолью Абрикосова разной локализации, оперированных в хирургической клинике МНИИДиХ) преобладали мужчины в возрасте от 40 до 62 лет. У одного больного с опухолью трахеи наблюдалась мультицентричность поражения, у другого - злокачественный рост. Оба наблюдения представляют несомненный интерес со многих точек зрения, поэтому приведем краткие данные.
Больной Б., 32 лет (№ 4696/85) в течение месяца отмечал одышку, кровохарканье. При фиброскопии по месту жительства в Магадане обнаружена опухоль левого главного бронха. С диагнозом “фиброзный полип” направлен в МНИИДиХ. При всестороннем обследовании в институте рентгенологически отмечено уменьшение объема нижней доли левого легкого, при томографии - сужение дистального отдела левого главного бронха за счет бугристой опухоли 1,5 х 0,8 см. Эндоскопически на 1,5 см ниже карины по задней стенке определялась бугристая опухоль в виде грозди, хрящевой плотности, белесовато-желтого цвета. Кроме того, на задней стенке трахеи слева на 6 см выше карины обнаружено шаровидное плотное образование до 1,0 см в диаметре. Слизистая оболочка над ним не изменена. Несколько ниже и справа определялась еще одно такое же образование до 0,8 см в диаметре. Еще одна такая же опухоль обтурировала 6-й сегментарный бронх справа. Биопсия (№ 6789, 7337/85): зернистоклеточная опухоль с мультицентричным ростом и поражением трахеи, левого главного бронха, 6-го сегментарного бронха справа.
4.12.85 г. на первом этапе хирургического лечения произведена торакотомия справа с клиновидной резекцией брахиоцефального сегмента трахеи и удалением 6-го сегмента легкого с клиновидной резекцией нижнедолевого бронха. Послеоперационное течение - без осложнений. 15.01.86 на втором этапе лечения успешно выполнена задняя торакотомия слева с циркулярной резекцией 2 см левого главного бронха (3 хрящевых полукольца).
Гистологическое исследование (№ 8900-07). В стенке трахеи обнаружен один крупный и несколько мелких узлов опухоли, представленой округлыми и полиморфными клетками с эозинофильной мелкозернистой цитоплазмой. Клетки опухоли образуют гнездные скопления и тяжи. В 6 сегментарном бронхе обнаружена опухоль аналогичного строения.
Диагноз: мультифокальная зернистоклеточная миобластома трахеи и бронхов. После хирургического лечения в 2 этапа - выздоровление.
Особый интерес представляет наше наблюдение злокачественной опухоли Абрикосова.
Больной М., 38 лет (№ 5793/86) в течение 4 месяцев отмечал кашель, кровохарканье, быстро нарастающую одышку. Рентгенологически на расстоянии 4 см от перстневидного хряща обнаружена опухоль, оттесняющая пищевод, протяженностью до 6 см с эндотрахеальным и перитрахеальным ростом по правой и задней стенкам. Бифуркация и главные бронхи не изменены. Границы опухоли четкие, в пределах грудного отдела трахеи. При бронхоскопии жестким аппаратом проведена реканализация просвета. Биопсия (№ 5764) - зернистоклеточная миобластома (злокачественный вариант).
2.12.86 г. произведена изолированная циркулярная резекция грудного и бифуркационного отделов трахеи с протезированием дефекта (установлен бифуркационный протез (Джафарова) “Д” - 22 мм, длина -94 мм. На операции обнаружена диссеминация опухоли по плевре. Гистологическое исследование № 6942: опухоль волокнистого карактера без четких границ с инфильтрирующим ростом представлена клетками разнообразной формы с полиморфизмом ядер и грубозернистой цитоплазмой. Диагноз: злокачественная зернистоклеточная миобластома трахеи с диссеминацией по плевре.
Выписан в удовлетворительном состоянии с рекомендацией проведения симптоматического лечения по месту жительства. Через год при фибробронхоскопии выявлен небольшой рецидив опухоли (0,5 х 0,7 см) по линии анастомоза между трахеей и протезом. Через два месяца госпитализирован с множественными метастазами в органах грудной и брюшной полости, в мягких тканях. Диагноз подтвержден на аутопсии.
Злокачественная зернистоклеточная опухоль. Признаки злокачественной зернистоклеточной опухоли.

ЗЕРНИСТО-КЛЕТОЧНАЯ ОПУХОЛЬ
(задача 12558)
П.Г. Мальков 1,2 , М.А. Морозова 1 , В.Н. Гриневич 1 ,
Ю.В. Зорина 1 , Л.В. Москвина 2 , Н.В. Данилова 2
1 Централизованная лаборатория патоморфологии и цитологии (зав. – кандидат мед. наук П.Г. Мальков) ГУЗ Консультативно-диагностический центр №6 УЗ САО г.Москвы;
2 Курс патологической анатомии кафедры физиологии и патологии (зав. – проф. В.Б. Кошелев) факультета фундаментальной медицины МГУ имени М.В. Ломоносова.
Клиническая легенда. Женщина, 55 лет. Подкожный безболезненный узел в правой паховой области размером 10x7 мм, выступающий над поверхностью кожи, плотно спаянный с окружающими тканями. Кожа над образованием гладкая, бледно-розового цвета. Образование иссечено в пределах здоровых тканей. Клинический диагноз – фибролипома.
Макроскопическое описание. Фрагмент кожи с жировой клетчаткой 15x12x9 мм с подкожно расположенным узлом без капсулы размером 10x7x6 мм, плотнооэластичной консистенции. На разрезе – серо-жёлтого цвета, волокнистого строения, без чётких границ.
Микрофотографии. Рис. 1 – окраска гематоксилином и эозином, об.x20; рис. 2 – окраска гематоксилином и эозином, об.x40; рис. 3 – иммуногистохимическое выявление виментина, об.x20; рис. 4 – иммуногистохимическое выявление белка S100, об.x20.
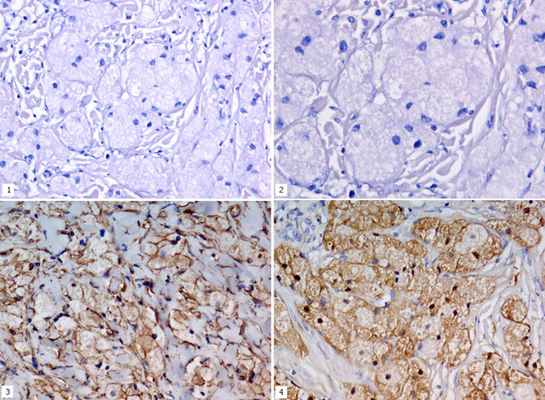
Микроскопическое описание. В дерме – пласты и гнезда из крупных клеток с центрально расположенными мелкими пикнотичными ядрами и с широким ободком эозинофильной зернистой цитоплазмы (рис. 1, 2). Гнезда опухолевых клеток разделены соединительно-тканными прослойками. Эпидермис с явлениями умеренно выраженного акантоза. Иммунофенотип: vimentin (рис. 3), S100 (рис. 4) – реакция положительная в клетках опухоли; NSE, Desmin, Myogenin, α-actin – реакция отрицательная в опухолевых клетках.
Заключение. Зернисто-клеточная опухоль [9580/0].
Комментарии. Зернисто-клеточная опухоль (зернисто-клеточная шваннома, зернисто-клеточная «миобластома», опухоль Абрикосова) развивается преимущественно у женщин в возрасте 30-50 лет. Локализация: в 70% – область головы и шеи (в том числе 30% – язык), реже – грудь и конечности. Как правило, опухоль поражает кожу и подкожный слой, однако может располагаться в дыхательном и желудочно-кишечном трактах. Макроскопически имеет форму узла, чаще единичного, 2-3 см в диаметре, контуры нечеткие, капсулы нет. В редких случаях опухоль бывает мультифокальной, одновременно поражая кожу, слизистые оболочки и внутренние органы. На разрезе опухоль сочная, белесоватого или серо-желтого цвета. В крупных узлах могут быть кровоизлияния и участки некроза. Микроскопически характерны субэпителиальные разрастания из крупных овальных, округлых или полигональных клеток с четкими контурами, с центрально расположенными круглыми, иногда пикнотичными ядрами с сетчатой структурой хроматина, цитоплазма эозинофильная мелкозернистая, богата гликогеном. Клетки располагаются в виде ячеек или компактно. Строма нежная, коллагеновые волокна образуют ячейки, окружают мелкие комплексы опухолевых клеток, сосудов немного. При расположении под кожей опухоль может изъязвляться. Редкие морфологические варианты: детский зернисто-клеточный эпулис (полиповидная опухоль альвеолярного отростка десны, встречается у новорожденных, преимущественно у девочек), злокачественная зернисто-клеточная опухоль (менее 2% всех опухолей этой группы; характеризуется быстрым ростом с развитием метастазов). При неполном удалении опухоли возможны рецидивы.
Литература. Pathology & Genetics of Skin Tumours / WHO Classification of Tumours.- IARC Press.-2006, p.274-275.
Согласен Данный веб-сайт содержит информацию для специалистов в области медицины. В соответствии с действующим законодательством доступ к такой информации может быть предоставлен только медицинским и фармацевтическим работникам. Нажимая «Согласен», вы подтверждаете, что являетесь медицинским или фармацевтическим работником и берете на себя ответственность за последствия, вызванные возможным нарушением указанного ограничения. Информация на данном сайте не должна использоваться пациентами для самостоятельной диагностики и лечения и не может быть заменой очной консультации врача.
Злокачественная зернистоклеточная опухоль. Признаки злокачественной зернистоклеточной опухоли.
Зернистоклеточная опухоль. Признаки и диагностика зернистоклеточной опухоли.
Зернистоклеточная опухоль (син.: зернистоклеточная миобластома, опухоль Абрикосова, зернистоклеточная неврома, зернистоклеточная нейрофиброма, миоэпителиальная опухоль, зернистоклеточная периневральная фибробластома, миобластная миома, зернистоклеточная рабдомиобластома, зернистоклеточная шваннома) — редкая доброкачественная опухоль, впервые выделенная в 1925 г. А.И. Абрикосовым, который на основании случаев развития опухоли в поперечнополосатых мышцах языка и сходства опухолевых клеток с эмбриональными миобластами предположил, что она имеет мышечное происхождение.
Мышечное происхождение зернистых клеток опухоли подтверждали и ранние исследования тканевых культур. В дальнейшем появился ряд работ, в которых на основании результатов ферментных окрашиваний была высказана гипотеза, что зернистые клетки опухоли скорее всего берут свое начало из оболочки нерва, а не из мышц. Так, J.C. Garancis (1970) предположил, что зернистые клетки представляют собой разновидность шванновских клеток с лизосомальным дефектом, в которых остаточные тельца вторичных лизосом накапливают неполностью распавшийся гликоген. Происхождение опухоли из шванновских клеток было подтверждено и другими авторами, обнаружившими в клетках опухолей протеин S-100 и миелин с помощью иммунопероксидазных методик: экспрессию протеина основного миелина и других протеинов миелиновых волокон периферических нервов; мышечные же белки, напротив, при этом выявлялись не всегда. Была описана также положительная реакция цитоплазматических гранул зернистоклеточных опухолей на антитела к лизосомальному гликопротеину CD68, используемому в качестве маркера макрофагов. Поэтому высказывалась точка зрения об их связи с недифференцированной мезенхимой, о гистиоцитарном происхождении опухоли. Однако экспрессия лизосомального гликопротеина CD68 (КР-1) при обеих разновидностях зернистоклеточных опухолей и шванномах подтверждала концепцию их общего гистогенеза.
В последние годы были опубликованы данные ультраструктурных и иммуногистохимических исследований зернистоклеточной опухоли, свидетельствующие о происхождения опухоли Абрикосова из клеток Лангерганса. Эти клетки обнаружены в большинстве эпителиальных тканей и имеют нейроэктодермальное происхождение, которое подтверждается экспрессией протеина S-100. Зернистоклеточная опухоль встречается преимущественно на 4-6-м десятилетиях жизни (средний возраст больных 39 лет). В ряде случаев ее описывают у детей и лиц пожилого возраста. Женщины поражаются в 3 раза чаще, чем мужчины. Семейные случаи редки. От 33 до 44% зернистоклеточных опухолей появляется в коже и подкожной клетчатке. Другой частой локализацией (23-35% случаев) является язык, реже поражаются другие отделы полости рта: губы, слизистая оболочка щек, нёбо, дно ротовой полости изредка опухоль развивается в гортани, трахее, бронхах, пищеводе, желудке, желчевыводящих путях, толстой кишке, прямой кишке, молочной железе, слюнных железах, мышцах передней брюшной стенки, мочевом пузыре. У 42,7% больных с множественными опухолями наблюдается сочетанное поражение кожи и внутренних органов.
Зернистоклеточная опухоль
Клинически зернистоклеточная опухоль не имеет характерных особенностей. Обычно она солитарная, множественные опухоли отмечаются в 4-30% случаев. Представляет собой хорошо отграниченный, плотный дермальный или подкожный узел диаметром от 0,5 до 6,5 см с гладкой поверхностью. Изредка опухоль может быть на ножке, иметь гиперпигментированную, бородавчатую, гиперкератотическую или изъязвленную поверхность. Опухоль, как правило, бессимптомна и лишь иногда сопровождается зудом или парестезиями.
Течение зернистоклеточной опухоли медленное. Озлокачествление наблюдается крайне редко, однако описаны злокачественные зернистоклеточные опухоли с метастазами в лимфатические узлы и внутренние органы.
На срезе большинство зернистоклеточных опухолей имеет серую, белую или желтую окраску, слегка зернистую поверхность с легкой узловатостью и нечеткими сероватыми прослойками. Хотя макроскопически доброкачественные зернистоклеточные опухоли хорошо очерчены, до 50% из них инфильтрируют окружающую жировую клетчатку или мышцы.
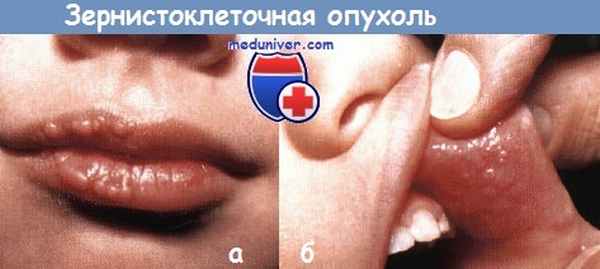
Зернистоклеточная опухоль:
а - у 4-летнего мальчика очаги на губах
б - у него же на слизистой щек были замечены при рождении.
Гистологическое строение зернистоклеточной опухоли.
Гистологически доброкачественные зернистоклеточные опухоли состоят из крупных полигональных или веретенообразных клеток с яркой зернистой цитоплазмой и одинаковыми центрально расположенными круглыми или овальными слегка вакуолизированными ядрами. Клетки группируются в гнезда или тяжи, разделенные тонкими фиброзными перегородками.
Характерным признаком доброкачественных зернистых опухолей кожи и слизистых оболочек, в частности языка, является выраженная псевдоэпителиоматозная гиперплазия покровного многослойного плоского эпителия, которая может вызвать тревогу у неопытного морфолога и привести к неправильному диагнозу плоскоклеточного рака, особенно при поверхностной биопсии.
Цитоплазма полигональных клеток зернистоклеточной опухоли светлая, оксифильная, содержит мелкие, эозинофильные ШИК-положительные гранулы до 5 мм в диаметре. Эти гранулы могут быть окружены зоной просветления. По соседству с сосудами располагаются клетки меньших размеров и вытянутой формы, напоминающие фибробласты, но также содержащие крупные ШИК-положительные частицы (angulated bodies). Эти клетки описываются также как интерстициальные клетки или сателлитные фибробласты. В тесной связи с зернистыми клетками можно видеть и мелкие нервные волокна. В строме опухоли отмечаются скопления лимфоцитов плазмоцитов, небольшое количество тонкостенных сосудов, по периферии — выраженный инфильтратив-ный рост.
Зернистоклеточная опухоль
При ультраструктурном исследовании в опухоли Абрикосова также обнаруживается два типа клеток. Обычно преобладают крупные полигональные клетки с многочисленными, различными по протяженности извитыми цитоплазматическими отростками. Ядра клеток также имеют полигональную форму с глубокими инвагинациями, хроматин мелкозернистый, равномерно распределен в кариоплазме, ядрышки встречаются редко. Межклеточные границы обычно прослеживаются с трудом, что связано со сложным переплетением цитоплазматических отростков лежащих рядом клеток. Соседние клетки контактируют между собой. Межклеточные контакты имеют вид слипаний, десмосомы не обнаруживаются. В телах клеток и варикозных расширениях клеточных отростков определяются многочисленные митохондрии, элементы эндоплазматического ретикулума и осмиефильные гранулы, количество которых может варьировать в зависимости от количества органелл клетки могут быть светлыми и темными. Второй тип клеток меньше по размеру, вытянутой формы, с немногочисленными тонкими, длинными отростками, простирающимися на значительное расстояние между телами полигональных клеток, но не контактирующими с последними. Ядра вытянутой овальной формы, ядерный хроматин мелкозернистый, с тенденцией к маргинальным скоплениям, часто встречаются гипертрофированные ядрышки. В цитоплазме клеток содержится различное количество осмиефильных гранул, расширенные цистерны шероховатого эндоплазматического ретикулума с рыхлой микрогранулярной субстанцией, увеличенное количество полиморфных митохондрий, гранулы гликогена.
Характерным ультраструктурным признаком клеток зернистоклеточной опухоли являются специальные цитоплазматические тельца, которые и придают им на светооптическом уровне зернистый вид. По размеру и организации можно выделить 3 типа телец. Тельца I типа (гранулы Бирбека) длиной 0,6 мкм и шириной 0,04-0,05 мкм имеют своеобразную форму, напоминающую теннисную ракетку. В центре этих телец содержится электронно-плотный стержень, окруженный зоной просветления, окаймленной мембраной. Одни участки стержня представлены сгруппированными микротрубочками, другие более однородны из-за накопления электронно-плотной осмиефильной субстанции. У одного из полюсов тельца определяется колбовидное расширение, содержащее микрогранулярную субстанцию слабой электронной плотности. Тельца I типа обнаруживаются, как правило, в периферической зоне цитоплазмы светлых полигональных клеток с развитым аппаратом Гольджи.
Тельца II типа зернистоклеточной опухоли представляют собой осмиефильные гранулы неправильных очертаний. диаметром до 3 мкм. Гранулы обычно тесно связаны с шероховатым и гладким эндоплаз-матическим ретикулумом, они окружены двухслойной мембраной, которая может переходить в мембрану эндоплазматического ретикулума. Тельца II типа имеют тенденцию к слиянию и вместе с окружающими их цистернами ретикулума и концентрическими мембранными структурами нередко сливаются в крупные осмиефильные тела с неоднородным содержимым, напоминающие фаголизосомы.
Цитоплазматические тельца III типа зернистоклеточной опухоли самые крупные, они имеют округло-овальные очертания, окружены непостоянной двухконтурной мембраной и содержат микротрубочки, структура которых отчетливо видна на поперечных срезах, и небольшие скопления микрогранулярной субстанции. Некрупные тельца III типа сходны по своей структурной организации с премеланосомами 2-го порядка.
Приведенные ультраструктурные данные свидетельствуют, что зернистоклеточная опухоль представлена клетками неэпителиальной природы. Признаки миогенной дифференцировки отсутствуют. Имеется некоторое сходство с клетками оболочек периферических нервов, но в целом опухоль отличается от нейрофибром наличием двух типов клеток и специфических гранул в цитоплазме. Особого вмимания требует обнаружение в опухолевых клетках гранул, по форме напоминающих теннисную ракетку. Подобные гранулы были впервые описаны М. Birbeck и соавт. в 1961 г. в клетках Лангерганса. Клетки Лангерганса бывают двух типов: светлые и темные. И те, и другие содержат гранулы Бирбека, но светлые клетки в значительно большем количестве. Светлые клетки располагаются среди шиповатых в супрабазальных слоях эпидермиса и имеют большое количество цитоплазматических отростков. Темные клетки иногда принимают за меланоциты, их немногочисленные тонкие отростки простираются на значительное расстояние между кератиноцитами. Кроме гранул Бирбека в цитоплазме клеток Лангерганса обнаруживаются многочисленные осмиефильные гранулы с высокой электронной плотностью и своеобразные структуры из компактно расположенных микротрубочек диаметром 120-200 нм.
Диагноз опухоли Абрикосова устанавливается на основании результатов гистологического исследования.
Дифференциальный диагноз доброкачественной зернистоклеточной опухоли проводится со злокачественной зернистоклеточной опухолью, эпидермальной кистой с включениями, волосяной кистой, липомой, пиломатриксомой, гиберномой, нейрофибромой, множественной стеатокистомой и метастазами злокачественных новообразований внутренних органов в кожу. При наличии болезненности и чувствительности следует исключать лейомиому, эккринную спираденому, неврому, дерматофиброму, ангиолипому, неврилеммому, эндометриому и гломусную опухоль.
Лечение зернистоклеточной опухоли заключается в хирургическом удалении опухоли в широких пределах. Рецидивы встречаются с частотой от 9 до 15% и обусловлены сохранением Б операционном крае опухолевых клеток, однако только 21% больных с наличием клеток опухоли в крае резекции имели рецидивы через 4 года. Внутриочаговые инъекции кортикостероидов приводят только к частичному регрессу множественных опухолей. Лучевая терапия также неэффективна. Изредка доброкачественные зернистоклеточные опухоли регрессируют спонтанно (частично или полностью) без рубцевания. При крупных опухолях требуется длительное наблюдение, так как метастазы отмечаются даже при зернистоклеточных опухолях, выглядящих гистологически доброкачественными.
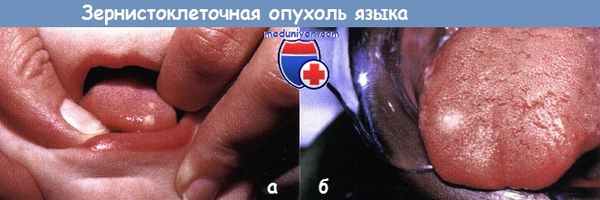
Зернистоклеточная опухоль:
а - бессимптомные папулы и узлы развились на кончике языка у этого малыша
б - на дорсально-латеральной поверхности языка у подростка
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Злокачественная зернистоклеточная опухоль. Признаки злокачественной зернистоклеточной опухоли.
Клинический случай зернистоклеточной опухоли молочной железы
Зотов А.С., Самусева А.А., Дятел М.В.
Кафедра онкологии НМУ им. А.А. Богомольца, КГКОЦ
Журнал «Злокачественные опухоли» • № 4 – 2016 г. (20)
Резюме
В статье описывается случай диагностики редкой стромальной опухоли молочной железы, которая на этапах диагностики трактовалась как подозрение на карциному. Только иммуногистохимическое исследование помогло окончательно установить природу и доброкачественный характер новообразования.
Резюме
У статті описується випадок діагностики рідкісної стромальної пухлини молочної залози, яка на етапах діагностики трактувалась як підозра на карциному. Тільки імуногістохімічне дослідження допомогло остаточно встановити природу і доброякісний характер новоутворення.
ВВЕДЕНИЕ
Зернистоклеточная опухоль (синонимы: опухоль Абрикосова, зернистоклеточная миобластома, зернистоклеточная неврома, зернистоклеточная нейрофиброма, миоэпителиальная опухоль, зернистоклеточная периневральная фибробластома, миобластная миома, зернистоклеточная рабдомиобластома, зернистоклеточная шваннома) – редкая доброкачественная опухоль [1]; о злокачественных случаях сообщается редко, 1–2% всех случаев [2].
Впервые зернистоклеточная опухоль выделена в 1925 г. советским патологоанатомом А. И. Абрикосовым, который на основании случаев развития опухоли в поперечно-полосатых мышцах языка и сходства опухолевых клеток с эмбриональными миобластами предположил, что она имеет мышечное происхождение. Мышечное происхождение зернистых клеток опухоли подтверждали и ранее в исследованиях тканевых структур [3]. В дальнейшем на основании результатов ферментных окрашиваний в ряде работ появилась гипотеза, что зернистые клетки опухоли берут свое начало из оболочки нерва [4]. В 1970 году J. C. Garancis предположил, что зернистые клетки представляют собой разновидность шванновских клеток (леммоцитов) с лизосомальным дефектом, в которых остаточные тельца вторичных лизосом накапливают не полностью распавшийся гликоген [1]. Это предположение подтверждалось и другими учёными, обнаружившими в клетках опухолей протеин S‑100 и миелин [5]. На основе описания положительной реакции цитоплазматических гранул зернистоклеточных опухолей на антитела к лизосомальному гликопротеину CD68, используемому в качестве маркера макрофагов, была выдвинута теория об их связи с недифференцированной мезенхимой, то есть о гистиоцитарном происхождении опухоли [6].
Существуют данные исследований, свидетельствующие о происхождении зернистоклеточной опухоли из клеток Лангерганса, имеющих нейроэктодермальное происхождение [1]. Зернистоклеточная опухоль может образоваться в любой части тела, в 45–65% всех случаев это голова и шея. Встречается преимущественно на 2–6-м десятилетии жизни. В два раза чаще возникает у женщин. Несколько чаще встречается среди людей негроидной расы [7].
Лечение заключается в хирургическом широком удалении опухоли. Лучевая терапия неэффективна. В редких случаях доброкачественные зернистоклеточные опухоли регрессируют спонтанно (частично или полностью) без рубцевания [1]. В ряде случаев клинически и инструментально доброкачественная зернистоклеточная опухоль может быть схожей со злокачественными опухолями.
Приводим описание клинического случая.
Пациентка И., 62 лет, обратилась в районную поликлинику с жалобами на новообразование в левой молочной железе, обнаруженное самостоятельно 2 недели назад. Пациентка была направлена на консультацию к онкологу-маммологу. При осмотре: молочные железы симметричные (D=S); в правой молочной железе инволютивные изменения; в верхнем наружном квадранте левой молочной железы по передней аксиллярной линии грудной клетки определяется овоидное, плотное, ограниченно смещаемое новообразование диаметром 2 см; симптомы площадки, умбиликации и Кёнига – положительные; лимфатические узлы не пальпируются. Из анамнеза: менопауза больше 10 лет. Обследована в Киевском городском консультативно-диагностическом центре.
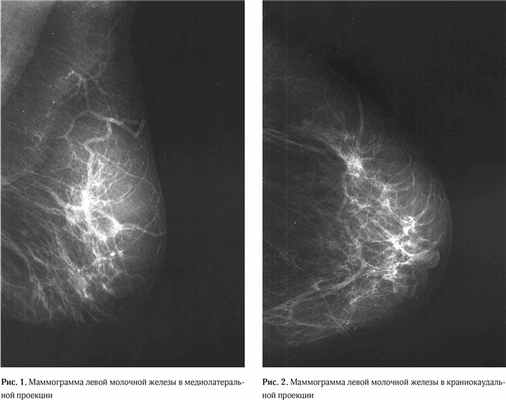
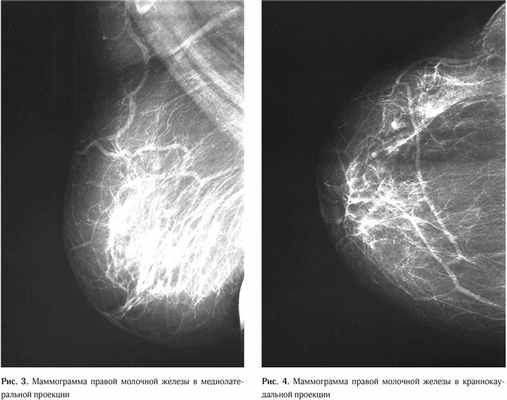
Результаты маммографии (03.04.2015 г.): молочные железы полусферической формы, симметричные. Контуры кожи и соски желез не изменены. Ретромаммарное пространство не затемнено. В обеих железах ткань представлена рассеянными фиброгландулярными уплотнениями. На границе латеральных квадрантов левой молочной железы обнаруживается асимметрия железистой ткани за счёт её увеличения. Заключение: диагностическая категория BI-RADS (Breast Imaging Reporting and Data System): справа – 2; слева – 3. Категория ACR (American College of Radiology): справа – 2; слева – 2 (Рис. 1–4).
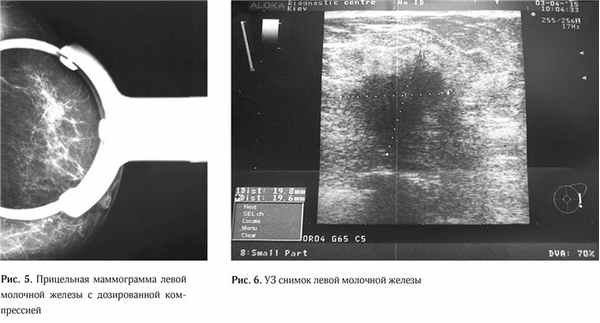
В виду того, что данные маммографии в стандартных проекциях были малоинформативные, была выполнена прицельная маммограмма левой молочной железы с дозированной компрессией, что позволило более чет ко визуализировать участок нарушения архитектоники ткани, оценить его размеры и точную локализацию (Рис. 5).
По данным ультразвукового исследования молочных желез (03.04.15 г.): в левой молочной железе по передней аксиллярной линии в проекции 7 межреберья визуализируется очаговое образование сниженной эхогенности, неоднородной структуры, без четких контуров, с признаками инфильтративного роста, с вертикальной ориентацией максимальной оси размерами 19,8х20,0 мм. Кровоток интранодулярный, визуализируется единичный питающий сосуд (Ri (resistive index) – 0,63). Пре- и ретромаммарное пространства не изменены. Заключение: УЗ-признаки рака левой молочной железы. (Рис. 6).
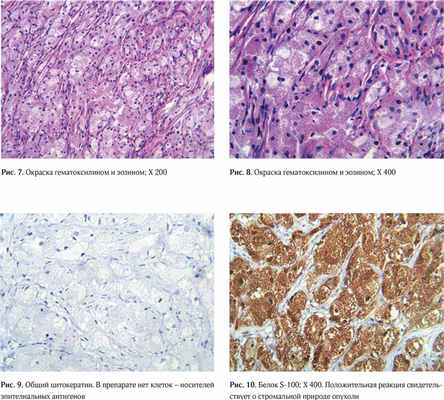
При ультразвуковом исследовании органов брюшной полости и органов малого таза (03.04.15 г.) данные о метастазах не выявлены. Была выполнена тонкоигольная аспирационная биопсия новообразования левой молочной железы (03.04.15 г.); в цитограмме небольшое количество клеток железистого эпителия в состоянии пролиферации, с участками скопления клеток уплощенного эпителия. С диагнозом «подозрение на рак левой молочной железы» пациентка направлена на лечение в Киевский городской клинический онкологический центр. Пациентке была проведена (15.04.15 г.) секторальная резекция левой молочной железы с экспресс-патогистологическим исследованием, данные при котором были в пользу стромальной опухоли. При изучении парафиновых срезов и окраски гематоксилином и эозином – морфологическая картина в пользу зернистоклеточной опухоли (опухоли Абрикосова).
Для уточнения диагноза в патогистологической лаборатории КГКОЦ (заведующая лабораторией – доктор медицинских наук Л. М. Захарцева) выполнено иммуногистохимическое исследование (28.04.15 г.): Cytokeratin pan (AE1 and AE3) – негативная реакция; S‑100 (4C4.9) – позитивная реакция; Myogenin (F5D) – негативная реакция; Ki67 Protein (MIB‑1) – 4%; CD68 (KP1) – позитивная реакция.
Заключение: Доброкачественная стромальная опухоль молочной железы – зернистоклеточная опухоль (Granular cell tumor) (Рис. 7–10).
Опухоль представлена крупными клетками со светлой зернистой эозинофильной цитоплазмой и мелким гиперхромным ядром. Описанные клетки формируют пласты и гнезда, разделенные нежноволокнистыми фиброзными волокнами.
ОБСУЖДЕНИЕ
В описанном случае обнаружение у женщины 62 лет новообразования молочной железы справедливо навело врача на мысль необратимости исключения онкопатологии. Обращает на себя внимание несовпадение пальпаторных (овоидное, плотное, ограниченно смещаемое новообразо-вание диаметром 2 см; симптомы площадки, умбиликации и Кёнига – положительные) и сонографических (очаговое образование сниженной эхогенности, неоднородная структура, без четких контуров, с признаками инфильтративного роста, с вертикальной ориентацией максимальной оси размерами 19,8х20,0 мм) данных с данными маммографического метода исследования, при котором утвердительных данных за очаговую патологию, подозрительную на опухоль, получено не было.
Результаты цитологического исследования биоптата были в пользу эпителиальной опухоли. Врачебная тактика – секторальная резекция с экспресс-патогистологическим исследованием была вполне адекватна клинической ситуации.
По результатам патогистологического исследования замороженных срезов удалось установить стромальный характер опухоли исследованием парафиновых срезов традиционными методами окраски – обнаружить гранулы, характерные для зернистоклеточной опухоли, и только иммуногистохимическое исследование позволило установить окончательный диагноз.
Приведенный клинический случай иллюстрирует многообразие новообразований молочной железы, диагностическую ценность стандартных инструментальных исследований и важность эрудированности клинициста для установки правильного диагноза и выбора дальнейшей врачебной тактики.
КОНТАКТНАЯ ИНФОРМАЦИЯ
ЛИТЕРАТУРА
Украинский журнал хирургии 4(23) 2013
Опухоль Абрикосова передней грудной стенки у ребенка

Авторы: Журило И.П. - Донецкий национальный медицинский университет им. М. Горького, г. Донецк, Украина; Гунькин А.Ю., Литовка В.К., Радченко С.В., Абдуллин Р.Ф. - Областная детская клиническая больница, г. Донецк, Украина
Версия для печати
Приведено описание случая опухоли Абрикосова грудной стенки у ребенка. После оперативного лечения наступило выздоровление.
У статті наведено випадок пухлини Абрикосова грудної стінки в дитини. Після оперативного лікування настало одужання.
The article deal with a clinical case of Abrikosov tumor of the anterio chest wall in a child. Surgical treatment led to the recovery.
опухоль Абрикосова, дети.
пухлина Абрикосова, діти.
Abrikosov tumor, children.
Опухоль Абрикосова (синонимы: зернистоклеточная миобластома, зернистоклеточная неврома, миоэпителиальная опухоль, зернистоклеточная периневральная фибробластома, миобластная миома, зернистоклеточная рабдомиобластома, зернистоклеточная шваннома) — редкая доброкачественная опухоль, состоящая из крупных клеток типа саркобластов (миобластов), имеющих круглую, овальную или полигональную форму, центрально расположенные ядра с сетчатой структурой хроматина и оксифильную зернистую цитоплазму [1, 2, 4, 6]. Впервые описал новообразование Weber в 1854 г. В качестве самостоятельной нозологической единицы опухоль выделена А.И. Абрикосовым в 1925 году в докладе на Всероссийском съезде патологоанатомов в Москве [6]. Он же в 1931 г. впервые диагностировал поражение гортани и отметил возможность злокачественного перерождения миобластомы.
Зернистоклеточная миобластома ранее включалась в группу миогенных опухолей на основании некоторого морфологического сходства ее клеточных элементов с эмбриональными мышечными клетками. Однако морфологические и электронномикроскопические исследования опухоли Абрикосова не привели к окончательному решению вопроса о ее гистогенезе. В настоящее время ее относят к новообразованиям спорного или неясного генеза. Высказывались точки зрения о гистогенетической связи опухоли с недифференцированной мезенхимой, о гистиоцитарном или нейрогенном происхождении. В дальнейшем появился ряд работ, в которых на основании результатов ферментных окрашиваний была высказана гипотеза, что зернистые клетки опухоли, скорее всего, берут свое начало из оболочки нерва, а не из мышц. Так, J.C. Garancis (1970) предположил, что зернистые клетки представляют собой разновидность шванновских клеток с лизосомальным дефектом, в которых остаточные тельца вторичных лизосом накапливают неполностью распавшийся гликоген. Происхождение опухоли из шванновских клеток было подтверждено и другими авторами, обнаружившими в клетках опухолей протеин S100 и миелин с помощью иммунопероксидазных методик: экспрессию протеина основного миелина и других протеинов миелиновых волокон периферических нервов; мышечные же белки, напротив, при этом выявлялись не всегда. Была описана также положительная реакция цитоплазматических гранул зернистоклеточных опухолей на антитела к лизосомальному гликопротеину CD68, используемому в качестве маркера макрофагов. Поэтому высказывалась точка зрения об их связи с недифференцированной мезенхимой и гистиоцитарном происхождении опухоли. Однако экспрессия лизосомального гликопротеина CD68 (КР1) при обеих разновидностях зернистоклеточных опухолей и шванномы подтверждала концепцию их общего гистогенеза [3].
Опухоль является одной из разновидностей доброкачественных мезенхимальных опухолей. Она, как правило, не достигает крупных размеров, диаметр колеблется от 1 до 4 см, растет в виде мягкого серожелтого узла с зернистой поверхностью, плохо отграниченного от окружающих тканей, не имеет капсулы, располагается в языке, дерме и подкожной клетчатке конечностей, туловища, шеи. В целом первичная множественность поражения встречается в 10,8 % случаев. Зернистоклеточная опухоль наблюдается у взрослых, преимущественно на 4–6м десятилетии жизни (средний возраст больных — 39 лет). Женщины поражаются в 3 раза чаще, чем мужчины. Семейные случаи редки. Случаи описания опухоли Абрикосова у детей казуистически редки [5].
В клинике детской хирургии им. проф. Н.Л. Куща за последние 25 лет лечилось двое детей по поводу опухоли Абрикосова. О первом нашем наблюдении мы сообщали ранее [3].
Приводим описание нашего второго наблюдения. Ребенок П., 13 лет, история болезни № 11 505, поступила в клинику 03.09.2012 года с жалобами на наличие опухолевидного образования в области грудной стенки слева. Со слов матери, ребенок болеет с 6летнего возраста, когда впервые обнаружили образование на грудной стенке. За медицинской помощью не обращались. Росла и развивалась удовлетворительно. Отмечалась склонность опухоли к росту. После обращения к хирургу ОДКБ заподозрена фиброма грудной стенки слева (агрессивный фиброматоз?), направлена в отделение для хирургического лечения. При поступлении общее состояние удовлетворительное. Правильного телосложения, удовлетворительного питания. Со стороны легких и сердца без особенностей. Живот мягкий, безболезненный. Место болезни: на передней грудной стенке слева определяется опухолевидное образование до 6 см в диаметре, плотной консистенции, бледнорозового цвета с явлением гиперкератоза, безболезненное при пальпации (рис. 1).
Рентгенография органов грудной клетки — без патологии. Образование мягких тканей левой половины грудной стенки. УЗИ: правая грудная железа — эхографически норма. Левая грудная железа представлена дольчатой тканью. Кверху от верхненаружного квадранта левой грудной железы лоцируется узлоподобное образование 47 × 36 мм, гиперэхогенное, неоднородное, при ЦДК кровоток ослаблен. Сканирование возможно только с боковых поверхностей, передняя поверхность образования ороговевшая и визуализация невозможна. Эхопризнаки объемного образования передней поверхности грудной стенки, морфологическая дифференцировка сложна. Общий анализ крови, мочи без патологии. Выставлен диагноз: фиброма (агрессивный фиброматоз?) передней поверхности грудной стенки слева.

Операция (06.09.2012): после обработки операционного поля спиртйодным раствором окаймляющим разрезом вокруг опухоли грудной стенки слева длиной до 8 см рассечена кожа, жировая клетчатка, поверхностная фасция. Гемостаз. Частично острым, частично тупым способом опухоль выделена и удалена целиком. Связи с грудной железой не отмечалось. Рана ушита послойно наглухо. Ас. повязка. Макропрепарат: опухоль без четкой капсулы, размером 6,0 × 5,0 см, с гиперкератозом, прорастала кожу, подкожную клетчатку. На разрезе серосинюшная, местами сероватожелтого цвета, плотной консистенции (рис. 2).
Послеоперационный период протекал гладко. Рана зажила первичным натяжением, швы сняты. Заключение патогистологического исследования № 90859096: зернистоклеточная опухоль Абрикосова. Препараты консультированы в патоморфологической лаборатории; иммуногистохимическое исследование № 12IH767: гистологическая картина и иммунофенотип опухоли соответствуют доброкачественной зернистой опухоли Абрикосова. Пациентка выписана 11.09.2012 года в удовлетворительном состоянии.
Осмотрена через 1 месяц: данных о рецидиве не отмечено, признаков келоида нет. Здорова.
1. Зернистоклеточная опухоль грудной стенки / Ю.Л. Кокорина, Н.Г. Дорошенко, Н.Г. Крицкая [и др.] // Сибирский онкологический журнал. — 2004. — № 4. — С. 12.
2. Ламоткин И.А. Опухоли и опухолеподобные поражения кожи: Атлас / И.А. Ламоткин. — М.: Бином, 2006. — С. 166.
3. Литовка В.К. Наблюдение опухоли Абрикосова у ребенка / В.К. Литовка, И.П. Журило, К.В. Латышов // Здоровье ребенка. — 2007. — № 4. — С. 112.
4. Пальцев М.А. Патологическая анатомия: в 2 т. / М.А. Пальцев, И.М. Аничков. — М.: Медицина, 2005. — Т. 1. — С. 182187.
5. Опухоль Абрикосова: диссеминированное поражение легких у ребенка 4 лет / В.Н. Сероклинов, В.А. Кожевников, А.А. Чурсин [и др.] // Педиатрия. — 2012. — № 1. — С. 166.
6. Фомин С.Д. Зернистоклеточная опухоль промежности (опухоль Абрикосова) / С.Д. Фомин, Т.П. Почуев // Российский онкологический журнал. — 2001. — № 4. — С. 4750.
Читайте также:
