Бронхоэктазы. Бронхоэктатическая болезнь.
Обновлено: 27.04.2024
Что такое бронхоэктазы?
Бронхоэктазы – это хроническое состояние легких. При наличии бронхоэктазов, диаметр просвета дыхательных путей человека (трубок, соединяющих дыхательное горло с нижними отделами легких) превышает норму. Это приводит к накоплению слизи (мокроты) и повышает риск развития инфекционных заболеваний.
Что приводит к возникновению бронхоэктазов?
К бронхоэктазам могут приводить разные причины. В некоторых случаях они могут быть вызваны тяжелыми инфекционными заболеваниями, такими как пневмония или коклюш у детей. В этом случае их называют постинфекционными бронхоэктазами. К другим состояниям, которые часто вызывают бронхоэктазы или могут стать их причиной, относятся:
- тяжелая астма, осложненная аллергической реакцией на грибок под названием Aspergillus – так называемый аллергический бронхолегочный аспергиллез (АБЛА);
- состояния, при которых иммунная система атакует организм, например, ревматоидный артрит или язвенный колит;
- обструкция или закупорка дыхательных путей после вдыхания чего-либо;
- первичная цилиарная дискинезия (ПЦД) – генетическое, хроническое заболевание, с которым рождаются некоторые люди, при котором происходит нарушение нормального развития легких;
- хроническая обструктивная болезнь легких (ХОБЛ) – хроническое состояние, которое вызывает воспаление в легких, повреждение ткани легких и сужение дыхательных путей, затрудняя тем самым дыхание;
- дефицит альфа-1-антитрипсина – генетически обусловленное состояние, которое может вызвать проблемы, связанные с легкими и печенью;
- туберкулез (ТБ) или нетуберкулезные микобактериальные (НТМ) инфекции – это инфекции, которые часто поражают легкие и вызываются группой бактерий, называемых микобактерии.
Ваш врач задаст вам несколько вопросов и может выполнить некоторые исследования для определения причины наличия бронхоэктазов. Часто она не устанавливается (и такие случаи называются идиопатические бронхоэктазы). Это не значит, что причина отсутствует, она просто не известна. Основное лечение бронхоэктазов обычно одинаково и не зависит от того, чем они были вызваны. И все таки, некоторые причины требуют дополнительного лечения определенного типа.
Как проводится диагностика бронхоэктазов?
К наиболее распространенным симптомам бронхоэктазов относится кашель, от которого очень сложно избавиться, отхождение слизи, одышка и развитие большого количества инфекционных заболеваний легких.
Эти симптомы характерны для других, более распространенных заболеваний легких, таких как ХОБЛ или астма, поэтому большинство людей сначала проверяются на их наличие. Тем не менее, одновременно может присутствовать два или даже все три из таких условий.
Если ваш врач считает, что у вас бронхоэктазы, то будут проводиться дополнительные исследования.
Первые исследования, которые выполняются наиболее часто
- Рентгенография грудной клетки: обычно, бронхоэктазы не видны при рентгенографии, но она может помочь исключить другие состояния.
- Спирометрия: это тест для оценки функции дыхания, который включает в себя сильный и быстрый полный выдох воздуха из легких в аппарат. При нем не проводится диагностика бронхоэктазов, но это один из способов узнать не повреждены ли легкие.
- Образцы мокроты: ваш врач или медсестра могут попросить вас собрать немного мокроты в емкость для лабораторного анализа. При этом могут быть выявлены бактерии в легких, чтобы подобрать лучший антибиотик для лечения инфекционного заболевания легких, если таковое имеется.
- Анализ крови: поможет проверить общее состояние вашего здоровья.
- КТ (компьютерная томография): это исследование необходимо для диагностики бронхоэктазов. При этом ваше тело подвергается рентгеновскому облучению под разными углами с последующим компьютерным составлением изображения с высокой точностью.
- Анализы для оценки иммунной системы: ваш врач может организовать проведение анализов крови для проверки работы вашей иммунной системы и возможных причин бронхоэктазов, таких как недостаточное количество антител, которые борются с инфекцией, или тяжелые формы аллергии.
- Оценка функции дыхания: спирометрия (см. выше) может выполняться наряду с другими, более детализированными исследованиями для оценки функции легких.
Какие симптомы проявляются при наличии бронхоэктазов?
Каждый переносит это состояние по-разному, поэтому не возможно описать типичные симптомы, характерные для бронхоэктазов. Тем не менее, появятся некоторые или все из ниже перечисленных симптомов:
- Кашель, который часто сопровождается отхождением слизи (мокроты). Количество мокроты может очень отличаться, также как и ее цвет (который может быть белым, желтым, зеленым, темно-зеленым или коричневым).
- Одышка, вызванная снижением функции поврежденных дыхательных путей. Во многих случаях одышка не является проблемой, но иногда люди могут отмечать, что они задыхаются при ходьбе в гору или подъеме вверх по лестнице. В тяжелых случаях у людей с бронхоэктазами может появляться одышка во время менее интенсивных физических упражнений.
- Ощущение нехватки сил – организм затрачивает большое количество энергии на борьбу с инфекциями, а также на кашель и дыхание. Это состояние может усугубляться, если люди испытывают трудности со сном из-за других симптомов.
- Дискомфорт в грудной клетке – может проявляться в виде боли, стеснения или ощущения «распирания».
- Инфекционные заболевания легких, также называемые обострениями, – это состояния, когда легко можно заразиться инфекцией, которая скорее поражает легкие. Другие симптомы во время инфекции могут ухудшиться.
При правильном лечении и контроле у большинства людей с бронхоэктазами сохраняется нормальная продолжительность жизни. Смертность среди людей с бронхоэктазами чаще обусловлена другими заболеваниями, которые могут развиться у любого человека (например, заболеваниями сердца или онкологическими заболеваниями), чем непосредственно бронхоэктазами.
Как оценить тяжесть состояния?
Бронхоэктазы относятся к числу сложных состояний, и нет отдельного исследования или признака того, что помогло бы оценить, является ли ваш случай легким, умеренным или тяжелым. Но если ваше состояние находится под контролем, у вас будет мало симптомов, и вы сможете вести нормальный образ жизни. Бронхоэктазы будут считаться более тяжелыми, если симптомы начинают влиять на повседневную активность.
К факторам, связанным с более тяжелыми формами бронхоэктатической болезни, относятся:
- одышка: отсутствие способности проходить пешком 100 метров без остановки;
- инфекционные заболевания легких: три раза или чаще за год;
- регулярное выявление бактериального роста в образцах слизи (мокроты): это говорит о том, что в ваших легких присутствует постоянная инфекция, особенно, если регулярно обнаруживается бактерия под названием Pseudomonas;
- если результаты КТ показали, что поражены оба легких или несколько частей, а не маленький участок легкого;
- случаи госпитализации: если вам приходилось ложиться в больницу с тяжелыми инфекционными заболеваниями легких или из-за необходимости инъекций антибиотиков;
- потеря веса: если у вас присутствует бронхоэктаитческая болезнь, то вы теряете вес;
- исследования функции легких: наличие более низких значений такого показателя как
«жизненная емкость легких»; - возрастные изменения: размер легких уменьшается естественным образом, и работа иммунной системы с возрастом становиться менее эффективной, это может оказать влияние на симптомы и тяжесть состояния при наличии бронхоэктазов.
Эти данные являются ориентировочными – у некоторых людей может присутствовать несколько этих факторов, и они будут продолжать вести обычный образ жизни; в то время как у других может и не быть ни одного из перечисленных факторов, но у них будут проявляться другие важные симптомы, которые будут влиять на их самочувствие. Многие из этих факторов могут измениться в лучшую сторону при эффективном лечении.
Люди с тяжелой формой бронхоэктатической болезни подвержены риску сокращения продолжительности жизни, поэтому они должны делать все возможное, чтобы сохранить здоровье своих легких.
Как проводится лечение бронхоэктазов?
Лечение людей с бронхоэктазами преследует несколько целей:
- предотвращение развития инфекций дыхательных путей (их обострений), во время которых симптомы усугубляются;
- лечение симптомов;
- улучшение качества жизни;
- прекращение ухудшения состояния.
При хорошем лечении люди с бронхоэктазами могут находиться в стабильном состоянии в течение многих лет и держать под контролем свои симптомы.
Ниже приведены некоторые из наиболее часто используемых методов лечения бронхоэктатической болезни, в том числе рекомендованные врачам в рамках Европейского руководства по бронхоэктатической болезни (European bronchiectasis guidelines). Не все из этих методов доступны или используются во всех странах Европы. Если у вас возникли вопросы по поводу этих методов лечения, пожалуйста, обсудите их со своим врачом.
- Ингаляторы: некоторые ингаляторы содержат лекарство, которое открывает дыхательные пути, помогая тем самым дышать и сокращая воспалительный процесс в легких.
- Таблетки: некоторые лекарства в виде таблеток также могут сокращать воспалительный процесс. К ним относятся антибиотики группы макролидов, которые сокращают воспаление, а также лечат инфекцию.
- Прививки: ежегодные прививки против гриппа и пневмококковой инфекции (которая защищает против наиболее распространенных бактерий, вызывающих пневмонию) важны для снижения риска заражения.
- Антибиотики: любые инфекции дыхательных путей следует быстро лечить антибиотиками, принимая их в виде таблеток, через маску (ингалятора) или в виде инъекций.
- Профилактический прием антибиотиков (в некоторых случаях): если вы часто болеете инфекционными заболеваниями дыхательных путей или у вас проявляются очень тяжелые симптомы, вам может быть назначен длительный прием антибиотиков для подавления бактерий в легких.
- Дозы при этом ниже, чем те, которые назначаются для лечения инфекции, часто они принимаются в течение 1 года, а иногда и дольше. Они не будут оказывать действие сразу и для полного эффекта их необходимо принимать регулярно. Эти лекарства могут взаимодействовать с другими таблетками, поэтому важно предупреждать других врачей о том, что вы регулярно принимаете антибиотики перед тем, как они назначат вам другие лекарства.
- Избавление от бактерий, таких как Pseudomonas: Pseudomonas aeruginosa или Pseudomonas представляет собой бактерии, которые могут стать причиной инфекционного заболевания у людей с бронхоэктазами. Если вы заразились инфекцией, вызванной бактерией Pseudomonas, ваш врач может порекомендовать вам курс антибиотикотерапии для лечения или контроля, или прием другого антибиотика, если вы в будущем заболеете инфекционным заболеванием дыхательных путей.
Люди, в организме которых присутствует бактерия Pseudomonas, иногда могут иметь большее количество инфекций дыхательных путей и осложнений из-за ее устойчивости к антибиотикам, что иногда может приводить к повреждению легких. Согласно рекомендациям Руководств для врачей, люди, являющиеся носителями бактерии Pseudomonas, должны обследоваться более регулярно.
Лечение повреждения легких
- Физиотерапия и упражнения для очищения дыхательных путей могут облегчить отхождение мокроты (для ознакомления с рекомендациями и просмотра видеоматериалов посетите веб-сайт «Приоритеты пациентов с бронхоэктазами»)
- Облегчить отхождение мокроты может прием лекарств (муколитические препараты). Для максимальной эффективности они должны сочетаться с регулярными физиотерапевтическими упражнениями.
- Ингаляционные бронхолитики расслабляют мышцы дыхательных путей.
- Регулярное выполнение упражнений способствует выведению мокроты и улучшает работу легких.
Другим важным обстоятельством является отказ от курения и лечение основной причины бронхоэктазов, если она была обнаружена.
Другие виды лечения
Кислородная терапия
Если у вас наблюдается низкий уровень кислорода, то может потребоваться процедура вдыхания кислорода через трубку или маску. Это может быть кратковременно (напри- мер, когда вы находитесь в больнице с инфекционным заболеванием дыхательных путей, до тех пор, пока уровень не нормализуется) или длительно, если легкое повреж- дено и больше не может усваивать достаточное количество кислорода.
Дополнительный кислород также может потребоваться во время полета. Перед путеше- ствием обсудите этот вопрос со своим врачом.
Хирургические вмешательства
В большинстве случаев бронхоэктазы являются хорошо контролируемыми и ведутся без хирургических вмешательств. Иногда хирургическое вмешательство может быть целе- сообразным, если бронхоэктазы поражают только маленькую часть легкого и путем его удаления может наступить выздоровление, или если участок легкого поврежден очень сильно и приводит к возникновению большого числа инфекционных заболеваний.
Легочная реабилитация
Вам может быть предложена легочная реабилитация как способ улучшения вашей фи- зической силы и сокращения влияния симптомов на вашу жизнь.
Легочная реабилитация представляет собой тип лечения, целью которого является сниже- ние физического и эмоционального влияния, которое заболевание легких может оказы- вать на жизнь человека. Это персонализированная программа, которая объединяет в себе упражнения с обучением наиболее эффективным способам поддержки своего здоровья.
Помощь в отказе от курения
Курение не приводит к развитию бронхоэктазов, но может значительно ухудшить состо- яние и симптомы.
Существуют варианты оказания помощи тем, кто решил бросить курить, и альтернати- вы по облегчению отказа от привычки. Обсудите со своим врачом варианты помощи и поддержки.
Оказание самопомощи
Больше советов по самопомощи вы можете найти на веб-сай- те
Приоритеты пациентов с бронхоэктазами.
Бронхоэктатическая болезнь

Бронхоэктатическая болезнь – патология бронхов врожденного или приобретенного характера, в процессе развития которой органы дыхания поражает гнойное воспаление с одновременной деформацией бронхиальной стенки. Свое название патология получила от медицинского термина «бронхоэктазы», что означает расширение внутреннего пространства бронхов под влиянием воспалительного процесса или вследствие врожденной аномалии.
Причины бронхоэктатической болезни
Факторы, обусловившие развитие патологии, могут быть врожденными или приобретенными. В первом случае причина заболевания – нарушение процесса формирования тканей бронхов в период внутриутробного развития плода, когда они располагаются по поверхности бронхиального дерева в хаотичном порядке. Если заболевание носит приобретенный характер, его причинами выступает нарушение защитных функций организма, а также недоразвитие тканевых структур органов дыхания и острый воспалительный процесс на тканях стенки. Его могут вызывать:
- Острая респираторная инфекция.
- Бронхиты и пневмонии, лечению которых не было уделено достаточно внимания.
- Корь, коклюш.
- Вирус гриппа.
- Попадание в дыхательные пути инородных тел, которые не удается извлечь.
Также начало заболевания могут вызвать продолжительное вдыхание токсичных летучих веществ, нахождение в условиях загрязненного воздуха, аспирация содержимого желудка при тошноте. Бронхоэктатическая болезнь может быть вызвана муковисцидозом и цилиарной дискинезией, которые нарушают процесс нормального функционирования эпителиальной ткани дыхательных путей.
Общий механизм развития заболевания выглядит так:
- Воспаленные участки слизистой нарушают процесс своевременного отхождения слизи.
- Застой слизистого содержимого создает благоприятную среду для патогенной микрофлоры.
- Инфицирование слизи приводит к запуску воспалительного процесса, что становится причиной еще большего скопления слизистого секрета и его повторное инфицирование.
- Вследствие неблагоприятных условий структура стенки слизистой претерпевает необратимые изменения и расширяется по всему периметру или на определенном участке.
В зависимости от выраженности симптомов различают:
- Легкую стадию заболевания, для которой характерно не более двух осложнений в течение года.
- Среднюю стадию, для которой характерны сравнительно частые обострения с сохранением кашля между периодами осложнений. Пациент испытывает слабость, снижается его работоспособность и готовность переносить физические нагрузки. Отмечается нарушение дыхательной функции.
- Тяжелую стадию, для которой характерны частые и затяжные обострения с непродолжительным периодом ремиссии, многочисленные осложнения дыхания, сердечная недостаточность и т.д.
Симптомы бронхоэктатической болезни
Безошибочно указать на развитие патологии способны:
- Кашель с обильным отделением мокроты, общий объем которой может достигать 200мл в сутки.
- Появление в легких очага влажных хрипов, особенно заметных при внимательном прослушивании грудной клетки.
- Появление следов крови в мокроте и ее привкуса во время кашля.
- Заметная одышка при физической нагрузке.
- Болевые ощущения в грудной клетке.
- Повышение температуры во время обострения заболевания.
- Снижение массы тела, общее угнетенное состояние организма.
- Асимметрия грудной клетки.
- Изменение внешнего вида ногтевых фаланг.
Осложнения бронхоэктатической болезни
При отсутствии своевременной диагностики и лечения заболевание может стать причиной развития следующих патологических состояний:
- Развитие дыхательной недостаточности.
- Абсцесс легких.
- Бронхопневмония с риском рецидива.
- Легочное кровотечение.
- Амилоидоз почек и т.д.
Отказ пациента от консультирования и медицинской помощи может вызвать тяжелое состояние с прямой угрозой для жизни. Длительное течение заболевания может стать причиной инвалидности.
Диагностика заболевания
Безошибочно указать диагноз и его причину, а также наметить путь лечения патологии позволяют следующие методы исследований:
- Физикальное исследование. Позволяет обнаружить малоподвижность пораженного легкого, ослабление дыхания, появление влажных хрипов или свистящего сухого звука при дыхании пациента.
- Рентгенограмма легких. На снимке больного заметны деформация контура бронхов, ячеистая структура тканей, уменьшение объема пораженной части бронха.
- Бронхоскопия. С ее помощью удается установить наличие скоплений слизистого содержимого, появление гнойного секрета и источника кровотечения в поврежденных и деформированных тканях.
- Лабораторные цитологические исследования и бактериальный анализ мокроты.
- Бронхография с контрастированием. Считается наиболее достоверным методом, направлена на уточнение степени распространенности патологии, локализацию и форму бронхоэктазов. Проводится под местной или общей анестезией, т.к. подразумевает введение в легкие катетера с контрастирующим веществом.
- Исследования дыхательной функции пациента – спирометрия и цикфлоуметрия.
Комплексная картина, полученная в результате проведенных исследований, позволяет безошибочно наметить курс лечения и добиться стабилизации состояния пациента.
Лечение патологии
Основная задача курса лечения – подавление воспалительного процесса и санация бронхов для удаления скопления слизи. С этой целью пациентам рекомендованы:
- Прием антибиотиков внутривенно или внутримышечно согласно указаниям пульмонолога.
- Процедура бронхоскопического дренажа для отхождения мокроты.
- Ингаляции.
- Обильное щелочное питье.
- Массаж грудной клетки, дыхательная гимнастика.
- Сеансы электрофореза для прогревания области грудной клетки.
Эффективным считается бронхоальвеолярный массаж, который заключается в промывании бронхов с одновременным удалением из них слизисто-гнойного содержимого. В ходе процедуры можно ввести в ткани лекарственные препараты антибиотического или муколитического действия, а также использовать ультразвуковое оборудование для очищения внутреннего пространства бронхов. В случае обширного кровотечения пациент может быть направлен на лобэктомию – удаление пораженной части легкого.
Прогноз и профилактика
При условии раннего обнаружения патологии и своевременного удаления бронхоэктазов можно гарантировать пациенту полное выздоровление. Закрепить достигнутый результат позволяют курсы противовоспалительной терапии. Они приобретают особое значение в холодное время года, когда возрастает риск простуд и инфекционных заболеваний.
В перечне эффективных мер профилактики:
- Регулярное наблюдение у пульмонолога с прохождением рекомендованных исследований.
- Отказ от вредных привычек, смена места работы при наличии опасных факторов, негативно влияющих на здоровье.
- Закаливающие процедуры.
Также принципиальное значение для пациента имеет своевременное лечение заболеваний челюстного аппарата и ротовой полости, а также – вирусных и бактериальных респираторных инфекций.
Вопросы-ответы
Какой врач лечит бронхоэктатическую болезнь?
Консультирование, осмотр и назначение курса лечения при данном заболевании – в компетенции врача-пульмонолога.
Современная медицина готова гарантировать избавление от симптомов воспалительного процесса в легких при условии своевременной диагностики и удаления пораженных тканей вместе с очагом воспалительного процесса.
Может ли бронхоэктатическая болезнь носить врожденный характер?
Такие случаи достаточно многочисленны – около 5-7% от общего числа пациентов. Для них причиной патологии стал сбой в процессе формирования тканей бронхов на начальном этапе внутриутробного развития из-за генетических нарушений, вредных привычек родителей, тяжелого заболевания матери и прочих причин.
Бронхоэктатическая болезнь
Бронхоэктазы — необратимое расширение ветвей бронхиального дерева, обусловленное деструкцией (разрушением) стенок бронхов и/или нарушением тонуса мышечного слоя стенки бронха вследствие воспаления, склероза, дистрофии, гипоплазии.
Бронхоэктатическая болезнь (бронхоэктазии) — гнойно-воспалительный процесс в резко расширенных деформированных бронхах с инфильтративными и склеротическими изменениями в околобронхиальном пространстве, ведущий к дальнейшему необратимому расширению бронхов с нарушением их дренажной функции, развитию ателектазов, эмфиземы, цирроза паренхимы (ткани) лёгкого.
Причины возникновения бронхоэктазии:
- Постинфекционные (инфекции нижних дыхательных путей у детей, абсцедирующие пневмонии у взрослых, туберкулёз; аденовирусная инфекция, коклюш, корь и др.).
- Обструктивные (инородное тело, опухоли, внешняя компрессия дыхательных путей).
- Ингаляционные повреждения (вдыхание токсинов, раздражающих газов, паров, дыма, включая термические повреждения).
- Аспирационные (гастроэзофагеальный рефлюкс, аспирационные пневмонии, санационные процедуры).
- Генетически детерминированные (муковисцидоз, синдром цилиарной дискинезии, синдром Юинга).
- Врождённые аномалии — дисплазии.
- Первичные иммунные расстройства (гуморальные дефекты, клеточные или смешанные расстройства, дисфункция нейтрофилов).
- Дефицит или аномалии о-антитрипсина.
- Хронические диффузные заболевания лёгких (идиопатический лёгочный фиброз, коллагенозы, саркоидоз).
- Идиопатические воспалительные расстройства (анкилозирующий спондилоартрит, воспалительные заболевания кишечника, рецидивирующий полихондрит).
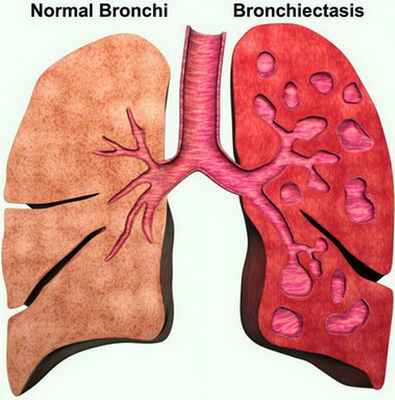
Бронхоэктазы бывают первичными и вторичными. Повреждение бронхов возникает у лиц с генетическими дефектами или предрасположенностью к патологии. К первичным относят бронхоэктазы при врождённых аномалиях и генетических заболеваниях лёгких. Вторичные могут быть обусловлены любыми причинами, вызывающими повреждения лёгких. Подразделяются по клиническому течению (ремиссия или фаза обострения), по распространённости (поражение сегментов легкого, доли, целого лёгкого, двусторонний процесс), по форме - цилиндрические, веретенообразные, мешотчатые, кистоподобные, смешанные. Среди других заболеваний лёгких бронхоэктазы составляют от 10 до 30%. При флюорографии органов грудной клетки их выявляют у 1-2 из 1000 человек. Бронхоэктазии у 2/3 больных выявляются в возрасте до 20 лет.
Клиническая картина
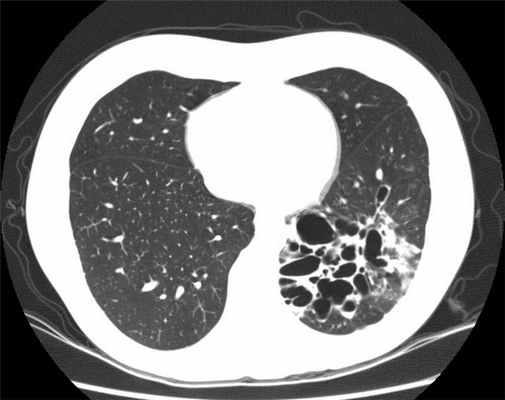
Болезнь носит хронический характер с периодическими обострениями и возможным развитием осложнений. У 82,6% больных бронхоэктазы локализуются в одном лёгком (в правом в 23,7%, в левом — в 58,9% случаев). Наиболее часто поражается нижняя доля (в 45,9% справа и в 58% слева). При двусторонней локализации чаще всего поражаются нижние доли (41,8%). Проявления болезни зависят от фазы заболевания — ремиссии или обострения. Главный симптом — кашель с отделением мокроты. В период ремиссии кашель с мокротой имеет постоянный или периодический характер, обычно по утрам с выделением слизисто-гнойной мокроты. В период обострения количество мокроты увеличивается. Частота кровохарканья колеблется от 10 до 30%. Лёгочные кровотечения отмечают у 10% больных. В период обострения появляются жалобы на боль. Болевой синдром встречается в двух вариантах. При первом боль носит «плевральный» характер (в конкретном месте с усилением во время глубокого вдоха), при втором — не имеет чёткой локализации, а ощущается в виде чувства сдавления, распирания, затруднённого дыхания. Нередко повышается температура тела. В период ремиссии – субфебрильная эпизодического характера. В период обострения - длительная лихорадка в сочетании со слабостью, потливостью, иногда ознобами. Беспокоит одышка.
Осложнения:
- кровохарканье и лёгочное кровотечение (у 19,3% больных),
- спонтанный пневмоторакс (0,7%),
- абсцедирование (1,8%),
- эмпиема плевры и пиопневмоторакс (0,4%),
- сепсис,
- аспирация, эрозивный гастродуоденит, язва желудка и двенадцатиперстной кишки, желудочно-кишечные кровотечения и др.
Диагностика
В окончательной постановке диагноза важнейшее значение имеют лучевые методы диагностики. При рентгенографии выявляются тяжистость, ячеистость, кистовидные изменения лёгочного рисунка, уменьшение объёмов отдельных зон лёгкого, эмфизематозность (воздушность) в смежных участках лёгкого. В настоящее время основным диагностическим исследованием является компьютерная томография (КТ, МСКТ). Это связано с большой информативностью метода при неинвазивном и безопасном характере его применения.
Лечение
Основными факторами, влияющими на выбор лечения, являются распространённость процесса, его активность и осложнения.
Лечение бронхоэктатической болезни
Бронхоэктазии — необратимые морфологические изменения (расширение, деформация) и функциональная неполноценность бронхов, приводящие к хроническому нагноительному заболеванию легких. Весь комплекс легочных и внелегочных изменений при наличии бронхоэктазов называют бронхоэктатической болезнью.
Бронхоэктазы врожденные и приобретенные
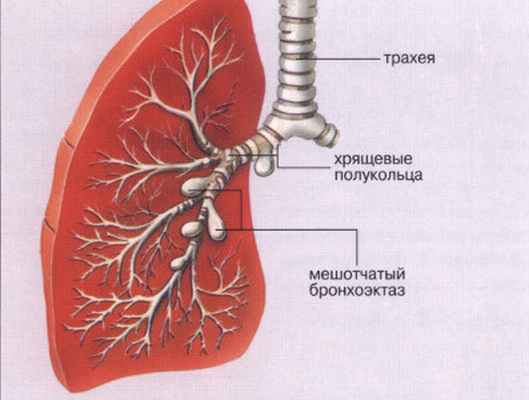
Врожденные бронхоэктазы встречаются сравнительно редко и развиваются в связи с нарушениями формирования бронхиального дерева. Гистологический признак врожденных бронхоэктазов — беспорядочное расположение в их стенке структурных элементов бронха.
Основной этиологический фактор приобретенных бронхоэктазов — генетически определенная неполноценность бронхиального дерева (недоразвитие элементов бронхиальной стенки), которая в сочетании с нарушением бронхиальной проходимости и появлением воспаления приводит к стойкой деформации бронхов.
Формированию бронхоэктазов в значительной степени способствует коклюш, ОРЗ, корь, бронхиты, пневмонии, абсцессы легких, туберкулез, инородные тела в трахеобронхиальном дереве.
Основные жалобы: кашель с большим количеством гнойной мокроты, кровохарканье, боли в груди, одышка, лихорадка, потливость, снижение массы тела и работоспособности. Количество и характер мокроты зависят от степени поражения бронхов. В ней могут быть примеси крови и гноя, неприятный запах.
Заболевание характеризуется обострениями и ремиссиями. Во время обострений повышается температура, появляется одышка, хрипы в груди, посинение губ. На фоне долгого течения пальцы больного приобретают характерную форму барабанных палочек, а ногти — часового стекла. Постепенно общее состояние пациента ухудшается.
Бронхоэктатическая болезнь часто осложняется легочным кровотечением, абсцедированием, развитием пневмофиброза и эмфиземы легких, «легочным сердцем», амилоидозом.
Современная тактика лечения
При бронхоэктазе назначают современные антибиотики класса макролидов, чтобы подавить патогенную микрофлору, и β2-агонисты для устранения рефлекторных спазмов мелких бронхов. Также эффективны муколитики, разжижающие слизь и облегчающие ее откашливание. Чтобы купировать воспаление, при лечении бронхоэктаза показаны гормональные средства. Для активизации собственных защитных сил организма в терапевтическую схему включают иммуностимуляторы.
Ключевая процедура консервативного лечения бронхоэктаза — санация бронхиального древа (очистка просвета бронхов от гнойной мокроты с последующим введением антибиотиков). При признаках кислородной недостаточности назначают кислородотерапию. Больному также назначают комплекс упражнений, способствующих эвакуации бронхиальной мокроты, и вибрационный массаж грудной клетки. Для общего укрепления организма показаны:
- высококалорийный рацион — 3000 ккал в сутки;
- диетотерапия — функциональное питание, богатое нутриентами;
- витаминотерапия.
Учитывая необратимость процесса, а, следовательно, бесперспективность консервативной терапии, единственным радикальным методом лечения бронхоэктатической болезни следует считать хирургический, объем которого зависит от распространения бронхоэктазов.
Реабилитация, профилактика, возможные риски
Важная составляющая комплексной реабилитации при бронхоэктатической болезни — коррекция образа жизни. Пациенту необходимо гулять на свежем воздухе, бросить курить и избегать пассивного курения, придерживаться сбалансированного рациона, заниматься физкультурой, регулярно делать дыхательные упражнения.
Важно находиться на диспансерном учете у пульмонолога, с назначенной врачом частотой посещать профилактические приемы, при необходимости проходить курсы физиотерапии. Комплексная профилактика предусматривает своевременную терапию респираторных заболеваний и закаливание.
Без адекватного лечения бронхоэктатической болезни развиваются хронические бронхиты, легочная и сердечная недостаточность, легочное сердце, бронхиальная астма. У пациентов снижается работоспособность и ухудшается качество жизни. Крайне важно своевременно обратиться к врачу, чтобы добиться длительной устойчивой ремиссии.
Бронхоэктатическая болезнь
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бронхоэктатическая болезнь: причины появления, симптомы, диагностика и способы лечения.
Определение
Бронхоэктатическая болезнь (БЭ) – хроническое приобретенное или врожденное заболевание, для которого характерны необратимые изменения (расширение, деформация) бронхов. Эти изменения сопровождаются функциональной неполноценностью бронхов, нарушением их дренажной функции и хроническим гнойно-воспалительным процессом в бронхиальном дереве, перибронхиальном пространстве с развитием ателектазов (закупорки), эмфиземы (патологического изменения легочной ткани) и разрастанием грубой соединительной ткани в паренхиме легкого.
Причины появления бронхоэктатической болезни
Основной причиной развития БЭ считаются перенесенные ранее респираторные инфекционные заболевания: пневмония, коклюш, корь. Возбудителями инфекционного процесса являются S. aureus, Klebsiella, H. influenzae, а также аденовирусы, вирус гриппа и ВИЧ, которые осложняются развитием БЭ.
Бронхоэктатическая болезнь может возникнуть на фоне закупорки дыхательных путей инородным телом, неопластических процессов, поражения лимфатических узлов корней легких при туберкулезе, саркоидозе и гистоплазмозе.
Случаи БЭ регистрируются при аномальном развитии трахеобронхиального дерева. В литературе описаны БЭ при бронхомаляции (слабой хрящевой ткани бронхов), синдроме Мунье-Куна (трахеоброхомегалии), бронхогенных кистах, а также при эктопическом бронхе, тератоме бронха, трахеобронхиальной фистуле. К этой группе относят и аневризму легочной артерии, и легочную (интерлобарную) секвестрацию, и синдром Вильямса–Кэмпбелла, для которого характерно нарушение образования хрящевой ткани трахеи и бронхов, а также синдром «желтых ногтей».
Развитию хронического воспалительного процесса в бронхах могут способствовать врожденные иммунные нарушения, а также некоторые заболевания соединительной ткани (например, ревматоидный артрит, синдром Шегрена).
Аллергический бронхопульмональный аспергиллез – достаточно редкая причина БЭ. Заболевание носит грибковую природу и провоцирует аллергический воспалительный процесс в легких.
Классификация заболевания
По происхождению:
- первичные (врожденные) бронхоэктазы, связанные с наследственно обусловленными изменениями структуры и функции воздухоносных путей;
- вторичные (приобретенные) бронхоэктазы, возникающие на фоне воспалительных процессов в легких и бронхах.
- односторонний процесс (поражение сегмента, доли легкого);
- двусторонний процесс.
- центральный (изменения крупных дыхательных путей);
- периферический (поражение мелких бронхов с 5-го по 16-е ответвления трахеобронхиального дерева).
- мешотчатые;
- цилиндрические;
- кистоподобные;
- веретенообразные;
- смешанные.
- легкая форма — не более двух обострений в год, длительные ремиссии, во время которых работоспособность пациентов не нарушена;
- средняя — обострения наблюдаются более двух раз в год, выделение мокроты 50-100 мл в сутки, в фазе ремиссии отмечаются влажный кашель, умеренные нарушения дыхательной функции и снижение работоспособности;
- тяжелая — обострения частые и длительные, выделение мокроты более 200 мл в сутки, сопровождается нетрудоспособностью, а фаза ремиссии кратковременная.
- инфекции нижних дыхательных путей в детском возрасте;
- пневмонии, сопровождающиеся разрушением ткани легкого у взрослых;
- туберкулез и нетуберкулезные микобактериозы;
- корь, коклюш, аденовирусная инфекция.
- закупорка бронхов инородным телом;
- сдавление воздухоносных путей, вызванное внешним воздействием.
- вдыхание токсинов и раздражающих газов, дыма;
- температурные повреждения (ожог дыхательных путей).
- проникновение в дыхательные пути бактериального раздражителя при гастроэзофагеальном рефлюксе, аспирации секрета верхних дыхательных путей и желудочного содержимого с развитием пневмонии, при проведении процедуры санации (очистки от слизи) дыхательных путей.
- идиопатический легочный фиброз;
- саркоидоз;
- заболевания соединительной ткани с поражением легких.
- воспалительные заболевания кишечника;
- рецидивирующее множественное поражение хрящевой ткани;
- анкилозирующий спондилоартрит с развитием воспаления и нарушением подвижности межпозвонковых сочленений.
Основным симптомом бронхоэктатической болезни является кашель, наиболее выраженный в утренние часы, с выделением мокроты. При цилиндрических бронхоэктазах мокрота обычно отходит без затруднений, тогда как при мешотчатых и веретенообразных — с трудом.
При сухих бронхоэктазах кашель и мокрота отсутствуют (эти бронхоэктазы проявляются кровотечением, иногда жизнеугрожающим).
Кровохарканье встречается у 25-35% больных. Чаще всего можно заметить прожилки крови в мокроте, но иногда возникает профузное легочное кровотечение. Обильные кровотечения могут наблюдаться после тяжелой физической нагрузки или перегрева.
Одышка и синдром бронхиальной обструкции отмечаются у 40% больных. Эти симптомы обусловлены сопутствующим хроническим обструктивным бронхитом, предшествующим образованию бронхоэктазов или возникающим вследствие нагноения первичных бронхоэктазов. Боль в грудной клетке на стороне поражения отмечают обычно при обострении заболевания, развитии перифокальной пневмонии (пневмонии, локализующейся в окружности очагового поражения легких и имеющей невоспалительную природу) и парапневмонического плеврита.
В период ремиссии количество слизисто-гнойной мокроты не превышает в среднем 30 мл/сут. При обострении заболевания в связи с острыми респираторными инфекциями или после переохлаждения кашель усиливается, количество мокроты увеличивается. В этот период состояние больных значительно ухудшается, появляются признаки интоксикации: продолжительное повышение температуры тела (до 38°С), потливость, слабость, недомогание.
При длительном течении бронхоэктатической болезни нередко наблюдаются изменения концевых фаланг пальцев рук (они принимают форму «барабанных палочек») и ногтей (форма «часовых стекол»). Грудная клетка может быть деформирована вследствие пневмофиброза и эмфиземы легких.
Диагностика бронхоэктатической болезни
В диагностическом процессе БЭ большая роль отводится сбору анамнеза, особое внимание уделяется детским инфекционным заболеваниям: кори, коклюшу и др. В истории заболевания больных с БЭ нередко упоминаются эпизоды обострения бронхита или повторных пневмоний. Некоторые пациенты с БЭ наблюдаются у специалистов по поводу бронхиальной астмы.
Лабораторные и инструментальные обследования
- Общий анализ мокроты: нейтрофильный лейкоцитоз.
Успех цитологической диагностики зависит от правильного собирания мокроты и её обработки. Для анализа следует брать утреннюю порцию мокроты, откашливаемую боль.
Определение ДНК возбудителей туберкулеза: комплекса микобактерий: M. tuberculosis, M. bovis, M. bovis BCG, M. microti, M. africanum в мокроте, смывах с бронхов, лаважной жидкости методом полим.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивн�.
Бактериологическое исследование биоматериала с целью выделения и идентификации этиологически значимых микроорганизмов – возбудителей бактериальных инфекци�.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Спирометрия - это неинвазивный метод исследования функции внешнего дыхания, который позволяет оценить состояние легких и бронхов.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
- Бронхоскопия – для выявления врожденных структурных аномалий дыхательных путей.
- Электрокардиография для определения признаков хронического легочного сердца.
Электрокардиография (ЭКГ) - повсеместно распространенный метод изучения работы сердца, в основе которого лежит графическое изображение электрических импульсов с�.
При обнаружении симптомов заболевания необходимо обратиться к терапевту , врачу общей практики или пульмонологу , а с ребенком – к педиатру .
Лечение бронхоэктатической болезни
При повышении температуры тела, появлении гнойной мокроты и\или увеличении ее количества, усилении одышки, свидетельствующих о наличии признаков гнойного бактериального воспаления в бронхиальном дереве, назначают антибактериальную терапию.
Одной из самых безопасных и эффективных признана ингаляционная форма доставки лекарственных растворов в органы дыхания.
С этой целью применяются небулайзеры — устройства, позволяющие распылять растворы препаратов на всем протяжении трахеобронхиального дерева. С их помощью, как в домашних условиях, так и в условиях лечебных учреждений, проводят ингаляции муколитиков — препаратов, разжижающих мокроту и стимулирующих работу реснитчатого эпителия, который выстилает просветы бронхов.
Хирургические методы лечения показаны в следующих случаях:
- локальный процесс сопровождается легочными кровотечениями, остановить которые не удается с помощью лекарственных средств;
- в течение двух-трех лет не удается добиться стойкой ремиссии.
При хронической дыхательной недостаточности со снижением сатурации крови (насыщенности крови кислородом) до 89% и менее рекомендована длительная кислородная терапия в домашних условиях с использованием концентраторов кислорода. Кислородотерапия проводится и в условиях стационара на этапе лечения обострений заболевания, сопровождающихся снижением сатурации до 95% и ниже.
В период обострения БЭ применяется электрофорез и УВЧ-терапия на грудную клетку. В период ремиссии проводят общее УФ-облучение и ингаляции муколитических средств. С целью улучшения функционального состояния легких и дренажной функции бронхов назначают перкуссионный массаж грудной клетки. Заметим, что любой массаж лучше проводить после ингаляционной процедуры, чтобы увеличить скорость распада мокроты и ее удаления из воздухоносных путей.
Такая физкультура включает упражнения для увеличения движения диафрагмы, межреберных мышц в сочетании с постуральным дренажем бронхов (положение тела для лучшего отхождения мокроты зависит от локализации бронхоэктазов). Дыхательная гимнастика повышает давление, создаваемое в просвете бронхов, способствует их очищению и более равномерному наполнению воздухом на вдохе. Гимнастику можно делать самостоятельно либо с подключением портативных тренажеров.
Некоторые осложнения, которые могут возникать на фоне бронхоэктатической болезни, серьезные и даже жизнеугрожающие. Среди них гнойные процессы с распространением на легочную ткань и плевру: абсцесс легких (1,8% случаев), эмпиема (0,4% случаев), а также спонтанный пневмоторакс – внезапный разрыв легочной ткани с наполнением воздухом плевральной полости (0,7% случаев).
Среди осложнений, которые наблюдаются чаще других, врачи выделяют легочные кровотечения, пневмосклероз, хроническую дыхательную недостаточность, легочное сердце, эмфизему.
Указанные выше осложнения при отсутствии своевременной помощи и правильной терапии могут стать причиной развития сепсиса и полиорганной недостаточности.
К внелегочным осложнениям длительно существующей бронхоэктатической болезни относится амилоидоз – патологический процесс продукции и накопления в тканях внутренних органов белка амилоида. Его высокая концентрация приводит к нарушению функции и повреждению структуры этих органов.
Профилактика бронхоэктатической болезни
Профилактика вторичных бронхоэктазов заключается в предотвращении инфекционных воспалительных заболеваний легких. С этой целью рациональной представляется вакцинация от пневмококковой инфекции, кори, коклюша.
Для профилактики пневмококковых инфекций используется конъюгированная пневмококковая вакцина Превенар 13, которая содержит 13 антигенов Streptococcus pneumoniae.
Читайте также:
