Морфология и цитология пузырного заноса
Обновлено: 26.04.2024
В статье представлены данные о частоте воспалительных, гиперпластических и опухолевых процессов в шейке и полости матки, выявляемых цитологическими и гистологическими методами исследования. Морфологическая верификация этих процессов играет решающую роль в установлении причины возрастных, гормональных и других нарушений в организме женщин.
The role of cytological and histological diagnosis in monitoring the health of the female population
The article presents data on the incidence of inflammatory, hyperplastic and neoplastic processes in the cervix and uterus, revealed cytological and histological methods of investigation. Morphological verification of these processes plays a crucial role in establishing the causes of age, hormonal and other disorders in women.
Проблема изучения патологических состояний репродуктивной системы, их диагностика и лечение сохраняют свою актуальность в охране здоровья женщин. Прижизненная диагностика наиболее распространенных заболеваний шейки и тела матки в значительной степени предопределяется морфологическими методами исследования — цитологическими и гистологическими. От заключения цитолога и патологоанатома зависят правильный выбор лечения и возможность реабилитации нарушенной детородной функции женщины [10]. В связи с этим, цитологическая и гистологическая диагностика при заболеваниях шейки и тела матки имеют приоритетное значение в гинекологии. Наибольший успех в морфологической диагностике приходит, когда оба метода исследования (цитологический и гистологический) используются одним специалистом. Прав О.К. Хмельницкий [10], указывая, что плох тот патологоанатом, который не владеет цитологическим методом исследования. Клиническая цитология за последние десятилетия получила права «гражданства» среди других параклинических методов исследования и достигла значительных успехов в ранней диагностике патологических процессов шейки и тела матки [11].
Цель нашей работы — показать эффективность и возможность цитологического метода исследования в выявлении онкопатологии и воспалительных процессов в экто- и эндоцервиксе, а также обозначить роль диагностических биопсий эндометрия в оценке ациклических маточных кровотечений (АМК), которые являются ведущей причиной обращаемости женщин к врачу-гинекологу.
Нами проведено исследование цитологического материала у женщин-сотрудниц республиканских медицинских учреждений (1-я группа), пришедших на профосмотр (1090 человек) и у женщин (2-я группа), обратившихся в гинекологические кабинеты женских консультаций или находившихся на стационарном лечении (962 человека). Все женщины были обследованы с взятием материала из влагалищной части шейки матки (эктоцервикс) и цервикального канала (эндоцервикс). Полученный клеточный материал наносили тонким слоем на предметные стекла. Мазки-препараты фиксировали и красили по Романовскому азур-эозином. Всего изучено более 4000 мазков. При описании воспалительного процесса в каждом конкретном случае учитывалась степень экссудативных, дегенеративных и регенераторных процессов, а также оценивался бактериальный состав мазков.
Обследование женщин 1-й группы (профилактической) показало, что абсолютная норма в половых путях женщин выявлена в 39,9% случаев. Заболевания шейки матки воспалительного характера (истинные эрозии и эндоцервициты) обнаружены у 42,2% женщин; кольпиты и бактериальный вагиноз выявлены, соответственно, в 9,5 и 5,9% случаев. Гиперплазии (эндоцервикоз и лейкоплакия) и дисплазии встречались гораздо реже — соответственно, в 1,2 и 1,3% случаев (табл. 1).
Частота патологических процессов в области шейки матки и во влагалище у обследованного контингента женщин (абс. к-во/ %)
Наиболее частым проявлением воспаления в шейке матки различной этиологии являются эндоцервициты, причем преобладали острые формы (серозные и гнойные) эндоцервицитов (402 случая) в сравнении с хроническими (15 случаев). У каждой пятой женщины с острым эндоцервицитом заболевание протекало в гнойной форме, у каждой четвертой эндоцервицит сочетался с кольпитом или бактериальным вагинозом. В этой группе изолированные кольпиты и бактериальные вагинозы (без патологии шейки матки) наблюдались, соответственно, в 9,5 и 5,9% случаев.
Во 2-й группе женщин цитограмма «в норме» была зафиксирована в 19% случаев. В этой группе пациенток преобладали воспалительные изменения в шейке матки различной этиологии (у 43,4%). Часто встречались острые формы эндоцервицитов, реже наблюдались истинные эрозии шейки матки и хронические эндоцервициты, среди острых эндоцервицитов в 20,9% случаев диагностирован гнойный вариант воспаления. У каждой третьей больной эндоцервициты сочетались с кольпитом или бактериальным вагинозом. Изолированные кольпиты и бактериальные вагинозы (без патологии шейки матки) обнаружены в 6,7 и 7,8% соответственно. Морфологическая картина воспаления слизистой шейки матки и влагалища зависит от возраста женщины, стадии воспалительного процесса и этиологического фактора. Среди этиологических факторов заболеваний шейки матки воспалительного характера, вагинитов и бактериального вагиноза следует прежде всего назвать смешанную и коккобациллярную микрофлору.
Вторыми по частоте были гиперпластические процессы (18,4%), среди них выявлено 157 случаев эндоцервикоза и 20 — лейкоплакий. Доля дисплазий (4%) и плоскоклеточного рака (0,8%) сравнительно невелика. В подгруппу дисплазий вошли случаи с морфологической картиной умеренной и тяжелой дисплазии.
Таким образом, наше исследование показало, что в структуре заболеваний шейки матки и влагалища воспалительные процессы различной этиологии занимают ведущее место. Необходимо обратить внимание врачей-гинекологов на необходимость взятия материала для цитологического исследования не только с влагалищной порции шейки матки, но и из цервикального канала. Полное цитологическое исследование материала из цервикального канала и влагалищной части шейки матки позволяет изучить наряду с характером воспалительных изменений и бактериальный состав [4]. Это позволяет своевременно выявить патологические процессы воспалительной природы в половых путях женщин и назначить адекватное лечение.
Ациклические маточные кровотечения (АМК) являются ведущей причиной обращаемости женщин к врачу-гинекологу. Несмотря на широкое внедрение в клиническую практику гистероскопии и ультразвукового исследования, решающую роль в диагностике внутриматочной патологии играет биопсия эндометрия с последующим гистологическим его изучением [1, 7, 9]. Клинико-морфологический подход в диагностике патологии эндометрия имеет ведущее значение в оценке причин АМК. Такой клинико-морфологический подход продемонстрировали авторы монографии «Биопсии эндометрия» [8]. Однако за редким исключением [2, 5] в отечественной научной литературе мы не нашли публикаций, касающихся оценки валового текущего материала (соскобов эндометрия), поступающего из гинекологических стационаров в патологоанатомические отделения. В связи с чем нами проведен ретроспективный анализ гистологических препаратов диагностических соскобов из полости матки, полученных из гинекологических отделений РКБ № 3 и городского онкодиспансера за последние годы.
Исследовано 4937 соскобов эндометрия, из которых в 324 случаях (6,5%) патоморфологический диагноз не был выставлен ввиду недостаточного количества материала в соскобе (или в соскобе была только кровь). В 13 случаях диагностирована сравнительно редкая патология матки (пузырный занос — 8, пленчатая дисменорея — 2, хорионэпителиома — 1, эндометриальная саркома — 2). Остальные 4600 случаев проанализированы и распределены по вариантам патологии эндометрия в возрастном аспекте.
Частота патологических состояний эндометрия в возрастном аспекте
Анализ представленного в таблице 2 материала показывает, что наиболее частой патологией эндометрия, ведущей к АМК в любой возрастной группе, являются полипы эндометрия, которые составили 42,3% от общего количества исследованных соскобов, причем наибольшее количество полипов эндометрия выявлено в возрастной группе 40-49 лет (619 случаев). Морфологическая структура полипов эндометрия меняется в зависимости от возраста женщин. У женщин моложе 40 лет преобладают полипы функционального типа. При этой форме ткань полипа отвечает на нормальную и патологическую гормональную стимуляцию со стороны яичников и показывает изменения, соответствующие пролиферативной или секреторной фазам цикла. У женщин в возрасте 40-49 лет превалируют пролиферирующие железистые полипы, представляющие собой железистые образования с явными признаками очаговой или диффузной пролиферации эпителия, появлением в железах псевдососочковых эпителиальных пролифератов. Железы в таких полипах увеличены в количестве, разнообразной формы, иногда с кистозной трансформацией. Строма этих полипов компактная, состоит из однотипных веретенообразных клеток с темными ядрами, но в отдельных участках богата коллагеновыми волокнами. В строме можно обнаружить цепочку крупных толстостенных сосудов (они выявляются в ножке любого полипа), окруженных узким слоем вытянутых параллельно «сосудистой дорожке» соединительнотканных элементов, что может служить ценным дифференциально-диагностическим признаком, отличающим полип от железистой гиперплазии эндометрия. А у пациенток старше 50 лет наиболее часто развиваются железисто-фиброзные полипы на фоне атрофичного эндометрия. Такие полипы характеризуются растянутыми железами с уплощенным эпителием, а строма их богата коллагеновыми волокнами
Основной и наиболее частый клинический симптом полипа эндометрия, независимо от его гистологического варианта, это маточные кровотечения. Согласно данным литературы, кровотечения выявляются у 81-87% больных женщин, они имеют характер меноррагий (преимущественно при железистых полипах функционального типа), но чаще проявляются ациклическими кровотечениями или метроррагиями в менопаузальном периоде.
Второе место по частоте (15,5%) в изученном материале заняли железистые гиперплазии эндометрия (ЖГЭ). Гиперпластические процессы преимущественно развиваются в эндометрии перед вступлением женщин в менопаузу, поэтому неслучайно на группу женщин в возрасте 40-49 лет пришлось наибольшее количество случаев (315). Эндометрий при дисгормональной гиперплазии обычно утолщен до1 сми более. Отсутствует разделение слизистой оболочки на компактный и спонгиозный слои, нарушается правильность распределения желез в строме, характерно появление кистозно-расширенных желез. Целесообразно подразделять ЖГЭ в зависимости от выраженности пролиферативных процессов в железах и строме на активную и покоящуюся формы, которые соответствуют состояниям острой и хронической эстрогении. Для активной формы ЖГЭ характерны следующие признаки: многорядное расположение ядер эпителия в железах, большое число митозов, высокая клеточность в строме эндометрия. Покоящаяся форма ЖГЭ возникает в условиях длительного воздействия на эндометрий низкого уровня эстрогенных гормонов. При этом ткань эндометрия приобретает черты сходства с нефункционирующим эндометрием: ядра эпителия расположены в один ряд, они интенсивно окрашены, цитоплазма базофильна, митозы практически не встречаются. Покоящаяся форма ЖГЭ наиболее часто наблюдалась в климактерическом периоде при угасании овариальной функции.
У женщин детородного возраста ановуляторные циклы — явление патологическое, поскольку приводит к бесплодию. Менструация при ановуляторном цикле обусловлена функциональной активностью лишь фолликула. Последний достигает зрелости или же развивается несколько дольше, а затем вместо овуляции подвергается дегенерации с прекращением или резким снижением выработки эстрогенов, что заканчивается спазмом сосудов, ишемией эндометрия и кровотечением. Диагностика ановуляторного цикла не вызывает особых трудностей, но следует помнить, что соскоб для гистологического исследования должен производиться во второй половине менструального цикла, лучше перед менструацией. Морфологическая картина соскоба в таких случаях соответствует эндометрию пролиферативной фазы или железистой гиперплазии пролиферативного типа.
Группа женщин с эндометрием секреторной фазы (6,2% случаев) была весьма разнородной по своим клиническим проявлениям, так как дисгормональные нарушения могут проявляться у них в виде меноррагии, дисменореи, патологической аменореи. Главным морфологическим признаком для больных этой группы является обратное развитие эндометрия фазы секреции. Обратное развитие ткани функционального слоя эндометрия или большей его части во время менструальной фазы наблюдается, по мнению О.И. Топчиевой [7], при следующих нарушениях овариально-менструального цикла: 1) при той форме гипоменореи, когда происходит отторжение лишь самых поверхностных участков ткани функционального слоя; 2) при аменорее, обусловленной так называемыми скрытыми циклами; 3) при регулярно, циклически наступающих менструациях, но продолжающихся длительное время — меноррагиях; 4) при ациклических дисфункциолнальных маточных кровотечениях, которым нередко предшествует аменорея. Обратное развитие эндометрия фазы секреции следует отличать от обратного развития эндометрия при нарушенной беременности в ранние сроки (в последнем случае характерно наличие светлых желез Овербека, феномена Ариас-Стеллы, сильно развитых клубков спиральных артерий).
Сравнительно в большом проценте случаев (12,6%) АМК связаны с прерванной маточной беременностью у женщин репродуктивного возраста. Диагноз неполного аборта выставляется при наличии в гистологических препаратах хориальных ворсин.
В группе женщин с воспалительными изменениями в эндометрии (6,0%) хронический неспецифический эндометрит выявлялся в три раза чаще, чем острая форма эндометрита. Для хронического неспецифического эндометрита характерно наличие лимфоплазмоцитарных инфильтратов, лимфоидных фолликулов преимущественно в базальном слое, очагового фиброза в строме эндометрия. Атипическая гиперплазия эндометрия обнаружена в 0,6% случаев, а рак эндометрия был в 4,7% случаев, причем рак эндометрия в 90% наблюдений выявляется у женщин в возрасте старше 50 лет.
Таким образом, наше исследование подтвердило высокую значимость диагностических биопсий эндометрия для определения причин АМК и оценки гормонального статуса женщин. Показано, что ведущей патологией эндометрия в любом возрасте являются полипы, а наибольшее количество диагностических соскобов слизистой матки приходится на возрастную группу от 40 до 49 лет. Мы согласны с точкой зрения ряда авторов [3, 6, 10], что комплексная клинико-морфологическая оценка патологии эндометрия позволяет уточнить причины АМК и судить о характере гормональных нарушений в организме женщин. Следовательно, морфологическая диагностика является определяющей базой для проведения постоянного мониторинга заболеваний женской половой системы.
В.П. Нефедов, О.В. Нефедов, А.Р. Абашев, И.М. Боголюбова
Республиканская клиническая больница №3, г. Казань
Республиканский клинический онкологический диспансер, г. Казань
Нефедов Валерий Петрович — кандидат медицинских наук, доцент, заведующий патологоанатомическим отделением РКБ № 3
Морфология и цитология пузырного заноса
Морфология и цитология пузырного заноса
Полный пузырный занос (ППЗ) целиком возникает из отцовского генома. Чаще всего имеется диплоидный геном 46, XX с исключительно андрогенетическими маркерами хромосом, что указывает на удвоение гаплоидного набора хромосом сперматозоида в оплодотворенной яйцеклетке.
Примерно 5 % случаев полного пузырного заноса (ППЗ) в результате оплодотворения двумя сперматозоидами имеют андрогенетический геном 46, XY. Механизм исчезновения материнского полярного тельца из ядра оплодотворенной яйцеклетки неизвестен. Заболевание с набором хромосом 46,YY не описано, но анеуплоидные кариотипы (тетраплоидия) встречались при ППЗ.
Плод рассасывается до развития кровеносной системы при полном пузырном заносе (ППЗ), в препаратах срезов ворсин нет фетальных эритроцитов.
В отличие от этого, частичный пузырный занос (ЧПЗ) содержит отцовский и материнский материал. Обычно два отцовских гаплоидных набора хромосом комбинируются с одним материнским с образованием полной триплоидии; чаще всего возникает кариотип 69,XXX, но некоторые частичные пузырные заносы (ЧПЗ) имеют кариотип 69,XXY, указывающий на оплодотворение двумя сперматозоидами.

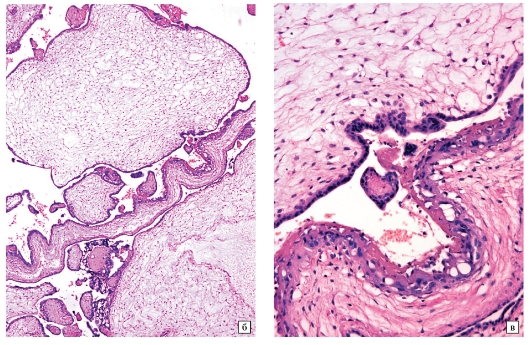
а - Микропрепарат частичного пузырного заноса при небольшом увеличении: увеличенные ворсины плаценты с отеком стромы, неровность краев ворсин и трофобластические включения в их строме.
Пролиферация трофобласта минимальная
б - Микропрепарат ворсин частичного пузырного заноса при большом увеличении:
в строме мелкие сосуды, содержащие эритроциты плода с ядрами
Иногда при частичном пузырном заносе (ЧПЗ) бывают и другие анеуплоидные кариотипы, но всегда без удвоения Y-хромосомы. Все кариотипы, встречающиеся при частичном пузырном заносе (ЧПЗ), содержат гаплоидный материнский и многократный отцовский набор хромосом. Для него характерны макроскопические или гистологические признаки развития плода в виде фетальных эритроцитов.
Патоморфологические признаки ЧПЗ могут быть едва заметны и поэтому плохо диагностироваться. Отмечают локальную или различную степень гид-ропической дистрофии ворсин с неровностью краев и трофобластическими включениями. В отличие от ППЗ локальная пролиферация трофобласта выражена слабо. При ЧПЗ в сосудах ворсин имеются фетальные эритроциты или обнаруживается нежизнеспособный плод, возраст которого редко превышает 20 нед. беременности.
Полный пузырный занос (макропрепарат):
диффузные гидропические (отечные) изменения ворсин плаценты, составляющие почти весь препарат. а - Микропрепарат полного пузырного заноса при малом увеличении:
диффузные гидропические изменения ворсин с выраженным недостатком стромы в центральной зоне каждой из них (образование цистерн). К ворсинам прилежат пластины клеток трофобласта.
б - Микропрепарат полного пузырного заноса при большом увеличении:
к ворсине (вверху слева) прилежит трофобласт, состоящий из многоядерного синцитиотрофобласта и мелких многоугольных клеток цитотрофобласта.
Напротив, для полного пузырного заноса (ППЗ) характерен диффузный отек ворсин, часто с формированием центральной цистерны. Пролиферация трофобласта обычно диффузная и различается по протяженности. Гистологические признаки плодного яйца отсутствуют.
Пролиферация трофобласта преобладает при ППЗ по сравнению с ЧПЗ, что и определяет различные клинические проявления. У пациенток с ППЗ исходный уровень ХГ в сыворотке выше. Растет число случаев, когда при отсутствии каких-либо клинических симптомов (благодаря раннему проведению УЗИ) ППЗ ошибочно диагностируют как несостоявшийся аборт. Однако у большей части женщин это заболевание определяют на основании клинических или сонографических признаков.
В 50 % случаев полного пузырного заноса (ППЗ) размер матки превышает ожидаемый срок беременности. Осложнения в виде артериальной гипертензии, индуцированной беременностью, гипертиреоза, анемии и рвоты беременных чаще возникают при ППЗ. Приблизительно у 15—25 % таких пациенток определяют текалютеиновые кисты с увеличением яичников более 6 см.
Трофобластическая малигнизация встречается у 2,5—7,5 % пациенток после частичного пузырного заноса (ЧПЗ) и примерно у 6,8—20 % — после эвакуации полного пузырного заноса (ППЗ).

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Трофобластическая болезнь
Более чем в 80% случаев трофобластическая болезнь проявляется в доброкачественной форме (частичный и полный пузырный занос), но 20% приходится на злокачественные неоплазии (инвазивный пузырный занос, хорионкарциному,трофобластическую опухоль плацентарного ложа, эпителиоидно клеточную трофобластическую опухоль).
Трофобластическая болезнь является довольно редкой патологией и составляют 1-2,5% случаев от всех новообразований женских половых органов, поражая женщин преимущественно репродуктивного возраста; ее развитие ассоциировано с беременностью; первичной локализацией практически всегда служит матка. Возникновение трофобластической болезни возможно, как во время беременности, так и после ее завершения. Трофобластическая болезнь может иметь доброкачественное или злокачественное течение. Более чем в 80% случаев трофобластическая болезнь проявляется в доброкачественной форме (частичный и полный пузырный занос), но 20% приходится на злокачественные неоплазии (инвазивный пузырный занос, хорионкарциному,трофобластическую опухоль плацентарного ложа, эпителиоидно клеточную трофобластическую опухоль). Злокачественные неоплазии могут иметь неметастазирующее течение (только местное распространение) и метастазирующее течение (распространяться за пределы гениталий (легкие, печень, мозг).
Причины развития трофобластической болезни
Среди этиологических предпосылок для развития не исключаются:
- индивидуальные, особые свойства яйцеклетки,
- влияние вирусов (в частности, вируса гриппа) на трофобласт,
- иммунологические факторы, хромосомные нарушения,
- наличие в анамнезе эпизодов самопроизвольного прерывания беременности, абортов, внематочной беременности;
- шансы на развитие хориокарциномы значительно возрастают после перенесенного пузырного заноса по сравнению с нормально протекающей беременностью.
Симптомы трофобластической болезни
Клиника пузырного заноса характеризуется возникновением маточного кровотечения; превышением размеров матки, не соответствующей сроку беременности, появлением как правило двусторонних кист яичников. Течение пузырного заноса может также осложняется токсикозом беременных (тошнотой, рвотой), артериальной гипертензией, преэклампсией, признаками гипертиреоза (гипертермией, тахикардией и др.),
Трофобластическая хорионкарцинома способна глубоко инфильтрировать и разрушать стенку матки, поэтому обычно первым проявлением данной формы трофобластической болезни служит массивное кровотечение. Хорионкарцинома обладает высокой частотой метастазирования в легкие, органы малого таза, печень, селезенку, головной мозг, почки, желудок, обуславливая соответствующую клиническую симптоматику.
При различных формах трофобластической болезни могут возникать боли в животе обусловленные перфорацией матки, разрывом кисты или перекрутом ножки кисты.
Диагностика трофобластической болезни
В анамнезе у всех пациенток отмечается беременность, завершившаяся абортами (искусственными или самопроизвольными), родами или тубэктомией по поводу внематочной беременности. Большинство пациенток жалуется на аменорею, ациклические маточные кровотечения, олигоменорею, меноррагии, а также на боли в животе или груди, головную боль, при наличии метастазов в легких беспокоит кашель.
Во время гинекологического осмотра отмечаются увеличенные размеры матки, не соответствующие должному сроку беременности или послеродового периода. По данным УЗИ могут быть выявлены узловые образования на матке, наличие гроздевидных образований в эндометрии, тека лютеиновые кисты яичников. Концентрация ХГЧ в плазме крови при трофобластической болезни всегда повышена. Важнейшим критерием диагностики трофобластической болезни служит морфологическое исследование тканей, полученных в ходе диагностического выскабливания полости матки, или лапароскопии, обязательно в стандарте обследования проводится рентгенография грудной клетки, УЗИ брюшной полости.
Лечение трофобластической болезни
Лечебная тактика при трофобластической болезни определяется ее формой и стадией. Пузырный занос должен быть полностью удален. Обычно его удаление производится с помощью вакуум-аспирации с контрольным выскабливанием полости матки. Только в редких случаях требуется удаление (экстирпация) матки. Дальнейшая тактика в отношении назначения химиотерапии оценивается после морфологического исследования тканей и показателей ХГЧ после эвакуации пузырного заноса. Во всех случаях трофобластической болезни со злокачественным течением показано проведение химиотерапии. Хирургическая тактика обоснована при угрожающем кровотечении из первичной опухоли, перфорации стенки матки, резистентности к химиотерапии.
Правильность и своевременность лечения трофобластической болезни гарантирует в абсолютном большинстве случаев хороший прогноз. Химиотерапия позволяет вылечить 100% пациенток с не метастазирующим течением трофобластической болезни и около 70% с метастазирующими формами. У молодых женщин обычно удается сохранить генеративную функцию. Беременность женщинам, перенесшим трофобластическую болезнь, разрешается, не ранее, чем через 12-18 мес. после излечения.
Самый верный способ ранней диагностики рака - это профилактические осмотры и лечение имеющихся сопутствующих заболеваний.
Специалисты «ЭВИМЕД» рекомендуют: Профилактический осмотру женщины, которая не предъявляет жалоб к состоянию своего женского здоровья, должен осуществляться 1 раз в 10-12 месяцев. Такой осмотр включает в себя беседу с гинекологом, осмотр на гинекологическом кресле с проведением осмотра шейки матки, кольпоскопии, цитологии и урогенитального мазка, взятие анализа на ВПЧ высокоонкогенного типа. После этого следует пройти осмотр молочных желез и УЗИ.
Генетическое исследование клеток ворсин хориона неразвивающейся беременности
Запишитесь на генетическое исследование клеток ворсин хориона неразвивающейся беременности
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Специалисты Клинического госпиталя на Яузе проводят генетическое исследование клеток ворсин хориона неразвивающейся (замершей) беременности, которое необходимо для установления/исключения генетической патологии, как причины выкидыша. Данная диагностика позволяет акцентировать внимание на одной из самых частых причин нарушения развития беременности и дает возможность составить тактику дальнейшего обследования и лечения.
- 12–15% всех клинически установленных беременностей прерываются самопроизвольным выкидышем
- 65–70% частота выявляемых хромосомных аномалий при самопроизвольных абортах до недели, а до недели —
- 99% и выше эффективность определения численных хромосомных нарушений молекулярно-генетическими методами
Что такое неразвивающаяся беременность

О неразвивающейся беременности говорят, когда эмбрион/плод прекращает свое развитие и погибает в сроке до 28 недель. Частая причина гибели плода — нарушения в кариотипе. В большинстве случаев (93,6%) гибель эмбриона происходит из-за спонтанных мутаций в кариотипе, а 6,4% — по вине структурных перестроек хромосом.
Кариотип — это хромосомный набор, в норме содержащий 46 хромосом, в котором заложены не только информация о внешнем виде человека, но и о том, как человеческий эмбрион должен развиваться с момента зачатия. За некоторым исключением, при наличии хромосомных нарушений эмбрион останавливается в развитии и погибает внутриутробно. Срок, на котором происходит гибель плода, зависит от типа хромосомной патологии.
Хорион представляет собой ворсинчатую оболочку плодного яйца, которая к неделе беременности трансформируется в плаценту, осуществляющую питание плода. Хромосомный набор хориона соответствует кариотипу плода, поэтому генетическое исследование ворсин хориона может выявить хромосомные нарушения, ставшие причиной неразвивающейся беременности.
Кому проводится исследование
Генетическая диагностика клеток ворсин хориона замершей беременности показана:
- при привычном невынашивании беременности в первом триместре;
- при выкидышах неустановленного генеза.
Цены на генетическое исследование клеток ворсин хориона неразвивающейся беременности
- Генетика
- Эндоскопия
- Капсульная эндоскопия 50 000 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:
ОБРАТНЫЙ ЗВОНОК
Для чего нужно генетическое исследование ворсин хориона
С какой целью проводится исследование кариотипа при неразвивающейся беременности:
- подтверждение/исключение генетической причины прекращения развития плода;
- разработка тактики по планированию и ведению будущих беременностей у данных супругов;
- назначение супругам (в зависимости от результов анализа) тех или иных исследований, позволяющих избежать в будущем повторения замершей беременности.
Генетическая диагностика ворсин хориона позволяет выявить различные хромосомные аномалии, которые несовместимы с жизнью уже на этапе внутриутробного развития плода. Среди них:
- трисомии по аутосомам и половым хромосомам;
- моносомии по аутосомам и половым хромосомам;
- случаи полисомии по половым хромосомам;
- полиплоидии;
- структурные хромосомные аномалии (транслокации);
- наличие маркерных хромосом;
- сочетанные варианты хромосомной патологии
Как проводится исследование
Генетическая диагностика ворсин хориона при неразвивающейся беременности может выполняться 2 методами. Специальной подготовки к исследованию не требуется. Материал для исследования (ткани плодного яйца) получают путем выскабливания матки после подтверждения по УЗИ диагноза замершей (самопроизвольно прервавшейся) беременности.
- Цитогенетическое исследование ворсин хориона (классическое кариотипирование)
Суть метода заключается в анализе хромосомного набора клеток ворсин хориона с помощью стандартного цитогенетического анализа. Важным условием выполнения исследования является наличие в ворсинах хориона живых клеток, способных к митотическому делению. При замершей беременности в материале может не оказаться таких клеток (особенно при нарушении условий хранения и транспортировки образца), что делает проведение анализа невозможным. Кроме того, низкое качество выделенных хромосом не всегда позволяет генетику точно идентифицировать вариант хромосомной патологии и получить достоверный результат. - Молекулярно-генетические методы анализа (array-CGH,QF-PCR)
Могут быть использованы на всех сроках неразвивающейся беременности и не требуют наличия живых клеток в исследуемом образце (возможна работа с замороженным или высушенным материалом. Метод сравнительной геномной гибридизации (array-CGH) позволяет определять не только цельнохромосомные патологии в кариотипе, но и микроскопические изменения копийности отдельных участков хромосом (делеции, дупликации). Использование молекулярно-генетических методов позволяет диагностировать пузырный занос (аномальный продукт зачатия, при котором эмбрион погибает, а ворсины хориона перерождаются в пузыри, заполненные жидкостью).
Так как для проведения данного метода исследования возможно использование высушенного или замороженного материала, воспользоваться им может любая женщина, проживающая за пределами Москвы (образец для исследования и результат анализа высылаются почтой).
Наши преимущества
- Специалисты. Опытные специалисты высокой квалификации, с учёными степенями помогают докторам решать сложнейшие репродуктивные проблемы пациентов.
- Индивидуальный подход, комплексные решения. Индивидуальные эффективные комплексные программы для решения проблем деторождения семейной пары с использованием всех ресурсов нашего ЦМРТ и многопрофильного госпиталя.
- Генетическая лаборатория. Современная лаборатория молекулярной генетики создана по лучшим мировым стандартам качества — от специального покрытия стен и системы вентиляции, предупреждающей контаминацию (смешение биопрепаратов на молекулярном уровне), до новейшего оборудования и технологий инновационных генетических исследований.
- Международные связи. Генетическая лаборатория нашего госпиталя активно сотрудничает с лабораторией Лондонского университета, генетическими лабораториями BGI Europe и Ingenomix (Испания), международной сетью клиник IVIIVF.
Стоимость
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена молекулярным биологом, лабораторным генетиком, к.б.н. Кибановым М.В., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
O.A. Мелкозерова, Н.В. Башмакова, Н.С. Демченко, Т.Б. Третьякова, Н.Р. Шабунина-Бассок, Морфологический и молекулярный субстрат нарушения формирования маточно-плацентарной зоны эндометрия при неразвивающейся беременности // ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Министерства здравоохранения Российской Федерации, Проблемы репродукции, 4. 2016.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Пузырный занос
Пузырный занос - своеобразное изменение ворсинчатой оболочки, в основе которого лежит перерождение ворсин хориона.
При пузырном заносе происходит резкий отек ворсин, они разрастаются и, превращаются в пузырьки, наполненные светлой жидкостью, которые напоминают гроздья винограда.

Пузырный занос бывает полным и частичным. При полном пузырном заносе перерождаются все ворсины хориона, при частичном пузырном заносе - только часть их. Может возникнуть деструктивный (разрушающий) пузырный занос, при котором пузырьки прорастают в стенку матки на разную глубину и разрушают ее ткани. Группой риска по развитию пузырного заноса являются женщины, перенесшие ранее пузырный занос, с воспалительными заболевания гениталий и с нарушениями гормональной функции яичников. Обычно наблюдается у женщин в возрасте 20-30 лет.
Симптомы и течение:
- При пузырном заносе отмечается задержка менструаций на 2-3 мес. и более, на фоне которой появляются кровянистые выделения, вызванные отторжением пузырьков заноса.
- Характерно несоответствие размеров матки сроку предполагаемой беременности.
- При увеличении размеров матки, соответствующих сроку беременности более 20 нед., наличие плода в матке установить не удается даже с помощью специальных диагностических методов.
- В отличие от нормально протекающей беременности симптомы раннего токсикоза выражены значительно сильнее.
- Важнейшим критерием диагностики пузырного заноса является титр хорионического гонадотропина, который по сравнению с нормально протекающей беременностью, увеличивается более чем в тысячу раз.
- При УЗИ органов малого таза определяется картина "снеговой бури" в матке.
- Нередко развиваются двусторонние кисты яичников.
Лечение пузырного заноса
После установления диагноза пузырного заноса производят удаление пузырного заноса из полости матки, для этого используют выскабливание полости матки кюреткой, вакуум-аспирацию. При появлении кровотечения, угрожающего жизни женщины, производят операцию удаления матки. Все удаленные ткани обязательно направляются на гистологическое исследование.
После получение результатов гистологического исследования, женщина направляется на консультацию к онкологу, для решения вопроса о необходимости химиотерапии. Необходимо тщательное наблюдение в женской консультации в течение 2 лет с систематическим исследованием реакции на наличие хорионического гонадотропина (каждые 3-4 мес.).
Если отрицательная реакция становится положительной, то показана срочная госпитализация для исключения хорионэпителиомы - злокачественной опухоли, нередко развивающейся после пузырного заноса (в начальных стадиях растёт медленно и поддаётся лечению). Эта опухоль быстро растет и дает массивное метастазирование (в первую очередь в легкие). Поэтому всем больным пузырным заносом производят рентген исследование органов грудной клетки для диагностики возможных осложнений.
Беременность противопоказана на протяжении 2 лет.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:
