Рентгенограмма, МРТ при спондилолистезе
Обновлено: 26.04.2024
Спондилолистез определяется как соскальзывание или смещение позвонка относительно нижележащего. Термин "спондилолистез" был введён Kilian в 1854 от spondylos (греч. «позвонок») и olysthesis (греч. "соскальзывание")
Этиология и патогенез спондилолистеза
Возникновение спондилолистеза обусловлено рядом этиологических факторов. Среди них наиболее значимы:
- врождённое аномальное развитие пояснично-крестцовой области;
- ослабление связочного аппарата позвоночника и околопозвоночных мышц, которое является следствием аномального строения задних элементов позвоночника или дегенеративных процессов в инволютивном периоде развития человека;
- патология межпозвонковых дисков;
- патология межсуставного отдела дуги;
- статико-динамические особенности позвоночника на уровне пояснично-крестцовой области и их патологические изменения;
- травма и микротравма;
- нарушения обменно-гормональных процессов в различные периоды постнатального развития человека;
- трудовая деятельность, связанная с постоянными физическими нагрузками;
- наследственная предрасположенность.
Классификация спондилолистеза
Общепринятая классификация спондилолистезов по этиологическому фактору и спондилолизов разработана Wiltse, Newman, и Macnab и приведена в Campbell’s Operative Orthopaedics (рис. 1)
- Диспластический. Возникает, когда врожденная патология верхней части крестца или дуги L5 приводит к смещению позвонка.
- Спондилолизный. Характеризуется дефектом межсуставной части дуги и может быть трёх видов:
- медленно возникающий дефект по типу «усталостного перелома»;
- удлинение дуги, при сохранении ее целостности;
- острый перелом дуги в межсуставной области.
- Дегенеративный. Происходит в результате длительно существующей межсегментарной нестабильности.
- Травматический. Возникает в результате перелома суставных отростков или межсуставной части дуги.
- Патологический. Формируется при генерализованном или ограниченном поражении

Определяя степень смещения позвонка, в нашей стране обычно пользуются классификацией И.М. Митбрейта (1978). Она основана не на абсолютной величине сползания позвонка, а на величине угла смещения сползающего позвонка (угла между вертикалью и линией, соединяющей центры L5 и S1 позвонков) (Рис. 2).

Также были выделены понятия стабильного и нестабильного спондилолистеза. При нестабильном спондилолистезе взаимоотношения между сместившимся и нижерасположенным позвонком меняются с изменением позы больного, а при стабильном спондилолистезе этого не происходит.
Клиническая картина спондилолистеза.
Первоначальными клиническими признаками заболевания у больных со спондилолистезом являются: ощущение дискомфорта в области поясницы, боли в пояснице и в нижних конечностях после физической работы. По поводу данных симптомов больные, как правило, обращаются к врачу.
В некоторых случаях можно считать увеличение степени спондилолистеза за причину развития корешкового синдрома. Характерной жалобой, указывающей на корешковый синдром, является боль по типу ишиалгии или люмбоишиалгии. Возникновение корешкового синдрома у больных со спондилолистезом можно связать с быстрым развитием дегенеративного процесса в дисках и связочном аппарате. Спондилолистез является как бы пусковым механизмом дегенеративного процесса, который вызывает различные патогенетические факторы компрессии корешков спинного мозга.
При дегенеративном спондилолистезе одним из достоверных признаков является наличие умеренного смещения позвонков.
Истмический и диспластический спондилолистез в виду более выраженного смещения позвонков, сопровождается более грубым люмбалгическим синдромом. Больных при этом оперируют до появления корешкового синдрома и в более раннем возрасте.
Помимо боли, значительное количество больных отмечает слабость в ногах. Преобладают данные жалобы у больных с постоянными корешковыми болями.
Кроме двигательных нарушений у больных нередко присутствуют чувствительные и рефлекторные нарушения (снижение болевой и тактильной чувствительности).
Нарушение рефлексов и вегетативные нарушения как ведущий неврологический симптом, встречаются реже, чем изменения в двигательной и чувствительной сферах. Вегетативные нарушения проявляются гипо- или гипергидрозом кожи, нарушениями чувствительности по вегетативному типу, чаще в дистальных сегментах конечностей.
Объективные неврологические нарушения у больных с периодическим болевым синдромом указывают на преходящую компрессию корешков, но не исключен и элемент ирритации корешков.
Выраженные боли и другие клинические проявления корешкового синдрома существенно отражаются на трудоспособности больных.
Вторичный корешковый синдром при спондилолистезе отчасти можно объяснить степенью смещения позвонка и величины смещения диска. Вместе с тем клиника корешкового синдрома многообразна и требует применения современных средств диагностики, исходя из требований патогенетического лечения.
Клинические признаки появляются при перегрузке позвоночного сегмента или сдавлении содержимого позвоночного канала.
При сравнении рентгенограмм в динамике может быть выявлено увеличение степени спондилолистеза (Рис. №3).


Рис. №3. Рентгенограммы больного Н. А – 2009 год, Б - 2013 год.
Выраженный болевой синдром и другие клинические проявления корешкового синдрома существенно отражаются на трудоспособности больных (Табл. №1). Данные таблицы убедительно свидетельствуют не только о тяжести спондилолистеза, но и подчёркивают социальную значимость и актуальность активного лечения этой категории вертебрологических больных. Во всех случаях зафиксировано снижение трудоспособности больных до и более 4-х лет.
Таблица №4. Сроки нетрудоспособности больных с осложненным спондилолистезом.
От 2-х до 3-х лет
Клиническое ортопедо-неврологическое обследование позволяет достаточно точно установить наличие корешкового синдрома. Однако для проведения оперативного лечения, помимо констатации корешкового синдрома, необходима точная топическая диагностика с определением фактора, вызвавшего корешковый синдром. Наиболее распространены следующие дополнительные методы исследования:
1.Обзорная рентгенография.

Рис. №4. Рентгенологическая картина спондилолистеза.
2.Рентгенография с функциональными пробами
Данный метод исследования применяется с целью определения функционального состояния позвоночных сегментов, определения формы спондилолистеза (стабильная, нестабильная). Функциональные рентгенограммы выполняют в боковой проекции в положении максимально возможного сгибания и разгибания (Рис. № 5).
Рис. №5. Определение нестабильности позвоночного сегмента. функциональные рентгенограммы (нестабильность в сегменте L4-5): А – сгибание; Б – разгибание.
1.Магнитно-резонансная томография
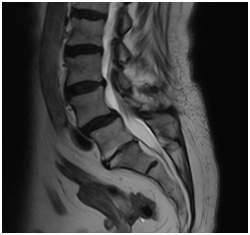

Рис. №6. МРТ поясничного отдела. Спондилолистез L4 позвонка. (А - сагиттальная проекция; Б - аксиальная проекция).
Компьютерно-томографическое исследование с 3-х мерным изображением позвоночно-двигательного сегмента
Методы хирургического лечения спондилолистеза.
Абсолютные показания к оперативному лечению спондилолистеза:
- Спондилолистез любой степени смещения с выраженной нестабильностью позвоночника, не поддающийся консервативному лечению и значительно снижающий трудоспособность больного;
- Парез мышц нижних конечностей; нарушение функции мочеполовой сферы;
- Частые проявления корешкового синдрома;
- Наличие вторичной грубой патологии со стороны оболочек спинного мозга, нарушение ликворообращения, арахноидальные кисты со сдавлением конского хвоста на уровне смещения позвонка;
- Спондилолистез, сопровождающийся анталгическим сколиозом, не поддающимся консервативным методам лечения
- Травматический спондилолистез с выраженной нестабильностью позвоночника.
- Стеноз позвоночного канала.
- Спондилолистез у больного среднего возраста, не занимающихся физическим трудом, со значительными ремиссиями болевого синдрома.
- Спондилолистез у пожилых людей, снижающий их активность и мешающий самообслуживанию.
При оперативном лечении спондилолистеза (особенно осложненного) хирург-вертебролог должен решать следующие задачи:
- Декомпрессия - ликвидация всех компрессирующих факторов в позвоночном канале.
- Редукция сместившегося позвонка.
- Спондилодез.
- Фиксация позвоночного сегмента.
Эти задачи решаются комбинацией современных хирургических технологий:
- Микрохирургическая дискэктомия или ламинэктомия.
- Спондилодез межпозвонковыми кейджами.
- Транспедикулярная фиксация с редукцией (или без) позвонка.
По нашему мнению, все задачи хирургического лечения должны решаться из одного доступа. Это снижает время операции и общего обезболивания, уменьшает кровопотерю, а, следовательно, травматичность операции.
Первым этапом проводится классическая микродискэктомия по Caspar с использованием микрохирургического инструментария и оптического увеличения.
Далее заготовляется ложе для последующего размещения в нём кейджа. Если возникает необходимость в редукции позвонка, тогда вторым этапом производят установку транспедикулярных винтов с последующим размещением в межпозвонковом промежутке кейджа. Для спондилодеза, после декомпрессии, в межпозвонковый промежуток вводится кейдж, заполненный остеоиндуктивным материалом. Мы чаще всего используем кейджи из материала PEEK.
Методика установки кейджей следующая. После дискэктомии корешок и дуральный мешок отводится медиально и удерживается ретрактором. В межпозвонковый промежуток вводится специальная кюретка с прямоугольным окном для скелетирования замыкательных пластинок позвонков. Скелетирование производится до появления капелек крови из замыкательных пластинок. После этого в межпозвонковый промежуток вводится шаблон кейджа для определения размера имплантата. Имплант устанавливается на ручку-фиксатор и заполняется костной крошкой или керамическими гранулами специальным прессом. Затем кейдж вводится в межпозвонковый промежуток.



Транспедикулярная фиксация.
Для фиксации кейджа и позвоночного сегмента устанавливается система транспедикулярной фиксации. Одним из вариантов уменьшения интраоперационной травмы является установка с контрлатеральной стороны транспедикулярных винтов чрескожно, что позволяет избежать повреждения позвоночной фасции и ретракции паравертебральных мышц. Данная система так же, как и система для открытой транспедикулярной фиксации, позволяет проводить редукцию позвонка
Рис. 15. Редукция смещенного позвонка
Рана ушивается с установкой активных дренажей. В послеоперационном периоде пациентам назначается обезболивающая и антибактериальная терапия. Дренажи, как правило, удаляются на следующий после операции день. Больной активизируется через 2 часа после этого, обучается передвигаться без дополнительной опоры. Швы снимаются на 12-14 день после операции. Больным рекомендуются занятия лечебной гимнастикой, ограничение длительного сидения до 6 недель с момента операции. Производится контрольная рентгенография пояснично-крестцового отдела позвоночника через 6 недель и 6 месяцев после операции
Рис. 16. Внешний вид кожи больного после снятия кожных швов
Рис. 17. Послеоперационные рентгенограммы у больного со спондилолизным спондилолистезом 2 ст. Выполнена операция: Микродискэктомия L4-L5, редукция L4 позвонка, установка межтелового кейджа, чрескожная транспедикулярная фиксация L4-L5.
Операционные осложнения.
- Кровотечение из вен эпидуральной клетчатки при микрохирургической дискэктомии и при редукции позвонка возможны довольно часто. При неторопливых действиях хирурга коагулятором с малой силой тока, исключающих «прожигание» стенок сосуда вероятность обильного кровотечения уменьшается. С кровотечением из вен эпидуральной клетчатки при редукции позвонков справляются тампонадой салфетками с перекисью водорода.
- Повреждение корешков возможно при отведении корешка во время микродискэктомии и при неправильном введении транспедикулярных винтов.
- Неврологические расстройства после редукции. Система репозиции позвонков, осуществляемая различными транспедикулярными винтами, очень мощная и редукцию следует проводить очень осторожно под визуальным контролем натяжения корешков.
Ошибки и осложнения.
Самая частая ошибка диагностики – это неадекватная оценка данных компьютерной и магнитно-резонансной томографии. При малом увеличении, нечетком отпечатке, особенно на термобумаге, большом промежутке между «срезами» возможна неправильная трактовка результатов КТ или МРТ, а это приведет или к недостаточной декомпрессии корешков или к невыполнению дискэктомии там, где она необходима.
Оценка результатов хирургического лечения
Использование транспедикулярной системы при оперативном лечении спондилолистеза позволяет отказаться от применения различных вариантов внешней фиксации, и активизировать больных в наиболее ранние сроки послеоперационного периода.
Средний срок образования костного блока при описанной методике оперативного лечения составляет 12 месяцев.
Реабилитационный период заключается в проведении курсов ЛФК, массажа.
В отдалённом периоде, после активизации у ряда больных отмечается сохранение болевого синдрома, но характер боли не соответствует дооперационному. Если до операции преобладает боль по типу ишиалгии и люмбоишиалгии, то в отдалённом периоде боль соответствует люмбалгии.
Обострение люмбалгии в раннем послеоперационном периоде можно связать с наличием у больных спондилоартроза до операции. Стабилизация одного или двух позвоночных сегментов сопровождается перестройкой двигательной функции позвоночника с возрастанием нагрузки на нестабилизированные позвоночные сегменты. При наличии в них спондилоартроза возрастание нагрузки приводит к обострению локальной боли в пояснице.
Суммарная оценка результатов хирургического лечения спондилолистеза, осложнённого корешковым синдромом, проводится с учётом клинического эффекта (регресс неврологических симптомов, динамика болевого синдрома, спондилодез) и восстановления трудоспособности больных. Используется трехбалльная система оценки результатов: хорошо, удовлетворительно, неудовлетворительно.
Хорошим результатом считается у больных с полным регрессом неврологических осложнений и прекращением боли, спондилодезом оперированного сегмента, восстановлением профессиональной трудоспособности.
Удовлетворительным считается результат у больных с частичным восстановлением неврологических нарушений, сохранением болевого синдрома, сказывающихся на профессиональной трудоспособности больных, что явилось причиной смены специальности.
Неудовлетворительным результатом считается сохранение болевого синдрома, нарушение функций корешков спинного мозга со стойкой утратой трудоспособности.
В отдаленном послеоперационном периоде боли, если возникают, носят периодический характер, проходят после курса амбулаторного лечения и не приводят к стойкому снижению трудоспособности. Причиной возникновения боли является, как правило, спондилоартроз, на вероятность обострения которого после стабилизирующих операций было указано в предыдущем разделе работы.
Устранение корешкового синдрома и стабилизация поражённого сегмента позвоночника описываемым в методических рекомендациях методом позволяет улучшить результаты хирургического лечения больных с указанной патологией, избежать большой кровопотери и травматичности при оперативном вмешательстве, сократить сроки реабилитации.
Рентгенограмма, МРТ при спондилолистезе
Рентгенограмма, МРТ при спондилолистезе
а) Терминология:
• Антеролистез: переднее смещение тела позвонка относительно нижележащего позвонка
• Ретролистез: заднее смещение тела позвонка относительно нижележащего позвонка
б) Визуализация спондилолистеза:
• Рентгенография в боковой проекции в положении сгибания и разгибания для оценки нестабильности позвоночника:
о Симптом «шляпы Наполеона» на рентгенограмме в прямой проекции
о При дегенеративных листезах нестабильность встречается нечасто:
- Смещение позвонков в пределах 1-3 мм на рентгенограммах в положении сгибания и разгибания отмечено у 90% здоровых добровольцев
• Спондилолиз бывает сложно увидеть на МР-томограммах:
о Обязательны сагиттальные Т1-ВИ
о КТ используется как подтверждающий метод диагностики мелких переломов
(Слева) Рентгенограмма в прямой проекции: симптом «шляпы Наполеона». «Шляпа» перевернута верхней частью, представляющей собой переднюю покровную пластинку тела позвонка, вниз, «поля шляпы» образованы поперечными отростками.
(Справа) Т1-ВИ, сагиттальная проекция: признаки послеоперационного спондилолистеза после проведенной ляминэктомии поясничного отдела позвоночника. Межпозвонковый диск L4-L5 с признаками выраженных дегенеративных изменений, имеет место передний подвывих L4 относительно L5. Обратите внимание на свежий компрессионный перелом верхней замыкательной пластинки L1 позвонка. (Слева) Т2-ВИ, сагиттальная проекция: спондилолистез L4 I степени с признаками дегенерации межпозвонкового диска и сочетанной жировой перестройкой замыкательных пластинок. Также видны признаки дегенерации межостистой связки.
(Справа) Т2-ВИ, сагиттальная проекция: спондилолистез L4 I степени, ставший причиной выраженного фораминального стеноза.
в) Патология:
• Дегенеративный спондилолистез (ДС):
о Дегенеративный ретролистез, связанный с дегенерацией межпозвонкового диска
о При сагиттальной ориентации суставных отростков вероятность развития ДС выше
• Спондилолиз (истмический):
о В 80% случаев-двусторонний
• Послеоперационный: утрата стабильности задних элементов позвонков
• Диспластический: небольшие размеры тела L5, приводящие к лизису межсуставной части дуги
• Травма: достаточно тяжелое повреждение, приводящее к смещению тела позвонка
• Патологический: опухолевое поражение с развитием нестабильности
г) Клинические особенности спондилолистеза:
• Уровень осложнений при лечении спондилолистеза составляет 9,2%
о Осложнения связаны с лечением в первую очередь спондилолистеза высокой степени, ДС > истмический спондилолистез, пожилой возраст (>65 лет)
• ДС + стеноз в случаях хирургического лечения характеризуется более благоприятными в отношении болевого синдрома и функциональной активности результатами через четыре года наблюдения в сравнении с лечением консервативным
Спондилолистез

Спондилолистез - это соскальзывание или смещение позвонка относительно нижележащего. Термин спондилолистез дословно так и переводится: от spondylos (греч. «позвонок») и olysthesis (греч. "соскальзывание").
Спондилолистезом могут болеть как дети, так и взрослые. Женщины болеют чаще мужчин. Болезнь может быть врожденной или приобретенной. Основная причина заболевания - наследственный фактор, врожденные аномалии, слабость мышечного корсета и связочного аппарата позвоночника, микротравмы позвоночника, перегрузка (особенно среди спортсменов), пожилой возраст (дегенеративно-дистрофические изменения).
В большинстве случаев соскальзывание позвонка происходит кпереди в поясничном отделе. Другие отделы позвоночника смещаются намного реже.
Данное заболевание может никак себя не проявлять на протяжении многих лет и случайно обнаружиться на рентгеновском снимке. С другой стороны, одно неловкое движение может спровоцировать болевые ощущения и болезнь ярко заявит о себе, например, у женщин в период беременности и родов.
Основной симптом заболевания, с которым и приходят больные к врачу - это дискомфорт, боли в поясничной области, отдающие в нижние конечности. Боли возникают в основном после физической нагрузки. Помимо болей могут отмечаться жжение, онемение нижних конечностей. У многих отмечается повышенная чувствительность стоп к холоду.
Боли могут иметь разную интенсивность - от тянущих, до очень сильных. Больному становиться сложно работать. Для снятия болевых ощущений он вынужден постоянно менять позу, т.к. нахождение в одном положении вызывает нестерпимую боль и дискомфорт. С прогрессированием спондилолистеза боли становятся такими, что пациент лишается возможности самостоятельно передвигаться.
Некоторые физические факторы способны вызывать прогрессирование спондилолистеза - определенный стиль жизни, производственная деятельность, которая сопровождается постоянной вертикальной нагрузкой.
Если позвонок смещается значительно, то происходит сдавление или спазм артерии, в результате чего нарушается кровоснабжение спинного мозга. Если спазм произойдет во время бега или ходьбы, то человек может упасть, почувствовав резкую слабость в ногах. Если произойдет сдавление спинного мозга, то может произойти нарушение функций тазовых органов (произвольное мочеиспускание, потеря контроля над работой кишечника).
Диагностика спондилолистеза
Диагностика заболевания начинается с посещения врача-невролога, врача-травматолога-ортопеда, вертебролога. Врач-специалист соберет анамнез, направит на дополнительную диагностику. Распознать и оценить степень смещения позвонков, деформации и сужения межпозвоночных отверстий, позволяет рентген. Кроме обычного рентгенологического исследования, в диагностике спондилолистеза, актуальными являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Как лечить спондилолистез?
Лечение зависит от стадии заболевания. Оно может быть консервативным или хирургическим.
К консервативными методам относят: лечебно-охранительный режим, ношение корсета, физиотерапия, противовоспалительные лекарственные средства, эпидуральные инъекции кортикостероидов. Основной задачей при консервативном лечении пациентов со спондилолистезом является избавление от избыточного веса и укрепление мышечного корсета с помощью специальных упражнений. Без укрепления мышц консервативные методы не будут эффективны.
Хирургическое лечение показано при неэффективности консервативного лечения.
Основной задачей хирургического лечения является стабилизация пораженного сегмента позвоночника, с целью предотвращения дальнейшего смещения позвонка.
В Медицинском центре «Да Винчи» ведется ежедневный (включая субботу) приём нейрохирурга, в Сыктывкаре и Ухте (выезд нейрохирурга один раз в неделю). Оказывается консультативная помощь и ведется отбор пациентов на оперативное лечение в Федеральный Центр (ТОО № 15 ФГУ «РНЦ «ВТО» им. акад. Г.А. Илизарова», г. Курган).
На сегодняшний день обследованы и направлены на оперативное лечение в Федеральный Центр более 20-ти пациентов, всем больным оказана высокотехнологичная помощь за счёт средств ОМС, проведено более 20 оперативных вмешательств.
Спондилолистез

Спондилолистез это состояние, при котором происходит сползание (соскальзывание) одного позвонка по отношению к другому, вперед или назад. Сползание вперед называется антеролистезом, а соскальзывание назад называется ретролистезом. Спондилолистез может привести к деформации позвоночника, а также к сужению позвоночного канала (стеноз позвоночного канала) или к компрессии корешков в области выхода нервных корешков (фораминальной стеноз).
Спондилолистез является наиболее распространенной причиной болей в спине у подростков. Симптомы спондилолистеза часто начинаются в подростковом возрасте, когда происходит интенсивный рост организма. Дегенеративный спондилолистез возникает чаще всего после 40 лет.
Приблизительно у 5% -6% мужчин и 2% -3% женщин имеется спондилолистез.
Как правило, спондилолистез чаще возникает у людей, деятельность которых связана с физическими нагрузками, например при занятиях тяжелой атлетикой, гимнастикой или футболом.
Мужчины чаще, чем женщины предрасположены к спондилолистезу, в первую очередь, из-за большей физической активности.
В детском возрасте (до пяти лет) спондилолистез встречается достаточно редко и нередко протекает бессимптомно и поэтому диагностируется не сразу. Спондилолистез становится все более распространенным среди 7-10 летних. Увеличение физической деятельности в подростковом и взрослом возрасте, вследствие дегенеративных изменений приводит к тому, что спондилолистез наиболее распространен у подростков и взрослых.
Причины и типы
Есть пять основных типов поясничного спондилолистеза.
- Диспластический спондилолистез: диспластический спондилолистез вызван дефектом в формировании части позвонка (фасеточных суставов), что позволяет позвонку скользить вперед. Этот вид спондилолистеза врожденный.
- Истмический спондилолистез: при истмическом спондилолистезе существует дефект в межсуставной части позвонка. Если есть дефект без скольжения, у пациента имеется спондилолиз. Истмический спондилолистез может быть вызван повторяющимися травмами и чаще встречается у спортсменов с движениями на гиперэкстензию, например, у гимнастов и футболистов, а также при таких профессиях, как электромонтажник.
- Дегенеративный спондилолистез: дегенеративный спондилолистез возникает из-за дегенеративных изменений в суставах позвонков и дегенерации хрящевой ткани. Дегенеративный спондилолистез чаще встречается у пожилых пациентов (старше 50 лет, и гораздо чаще встречается у лиц старше 65 лет). Кроме того, чаще встречается у женщин, чем мужчин в 3:1. Дегенеративный спондилолистез обычно возникает в одном из двух уровней поясничного отдела позвоночника: на уровне L4-L5 поясничного отдела позвоночника (это наиболее распространенная локализация листеза) и на уровне L3-L4 уровне. Дегенеративный спондилолистез относительно редко развивается в других отделах позвоночника. Но, тем не менее, спондилолистез может быть одновременно и в поясничном и шейном отделах позвоночника.
- Травматический спондилолистез: Травматический спондилолистез связан с прямой травмой или повреждением позвонков. Повреждение дужки, фасеточных суставов или пластинки может приводить к развитию спондилолистеза и, в результате, к скольжению позвонка по отношению к нижележащему.
- Патологический спондилолистез: Патологический спондилолистез вызван дефектом кости, например при опухолях.
Факторами риска развития листеза является генетическая предрасположенность или наличие проблем в позвоночнике. Другие факторы риска включают наличие в анамнезе повторяющихся травм или частой гиперэкстензии в нижней части спины и поясничного отдела позвоночника. Спортсмены, такие как гимнасты, тяжелоатлеты, и футболисты имеют достаточно высокий риск появления листеза из-за избыточных нагрузок на позвоночник.
Симптомы
Основные симптомы дегенеративного спондилолистеза включают в себя:
- . Боли усиливаются при нагрузках. Отмечается также снижение объема движений
- Пациенты часто жалуются на боли по ходу седалищного нерва, боль в одной или обеих ногах или чувство усталости в ногах, после длительного периода времени стоя или длительной ходьбе. Как правило, пациенты не отмечают болей сидя, так как в положении сидя позвоночный канал более открытый. В вертикальном положении позвоночный канал становится меньше, усиливается стеноз и происходит компрессия нервных корешков в спинальном канале.
- Пациенты обычно отмечают также напряжение мышц задней поверхности бедра, потерю гибкости в нижней части спины, а также дискомфорт или боль при разгибании.
- У некоторых пациентов может развиться боль, онемение, покалывание и слабость в ногах из-за компрессии корешка. Тяжелая компрессия нервных корешков может привести к нарушению функции кишечника или мочевого пузыря или развитию синдрома «конского хвоста».
Диагностика

В большинстве случаев не возможно визуально определить наличие спондилолистеза на основе физикального обследования. Кроме того, жалобы при спондилолистезе не специфичны и аналогичны таковым при других заболеваниях позвоночника.
Поэтому, диагностировать спондилолистез можно только с помощью инструментальных методов исследования. Спондилолистез хорошо диагностируется с помощью обычных рентгенограмм. Боковые рентгеновские снимки хорошо показывают, насколько произошло смещение позвонка по отношению к другому. Степень спондилолистеза определяется в зависимости от процента смещения по отношению к нижележащему позвонку.
- I степень скольжения до 25%,
- II степень от 26% -50%
- III степень от 51% -75%
- IV степень от 76% и 100%
- V степень, или спондилооптоз происходит, когда позвонок полностью выходит за пределы другого позвонка.
При наличии у пациента жалоб на боли, онемение, покалывание или слабость в ногах, могут быть назначены дополнительные исследования. Эти симптомы могут быть вызваны стенозом спинального канала или фораминальных отверстий.
В таких случаях назначается КТ или МРТ, которые позволяют визуализировать не только наличие листеза, но и другие морфологических изменения в позвоночнике.
Кроме того, если есть подозрения на опухоль или необходимо определить причину дефекта в кости, может быть назначено ПЭТ, которое основано на разности поглощения радиоактивного вещества в зависимости от скорости метаболических процессов в участках костной ткани.
Лечение
Как правило, в большинстве случаев лечение листеза консервативное и включает:
- Разгрузку позвоночника (покой на короткий промежуток времени, исключение сгибаний и разгибаний).
- ЛФК может помочь увеличить диапазон движений в позвоночнике, укрепить мышечный корсет и, таким образом, несколько компенсировать нарушенную биомеханику позвоночника.
- Медикаментозное лечение может включать прием НПВС, которые позволяют снять воспалительный процесс и уменьшить болевой синдром. Также возможно эпидуральное введение стероида.
- Возможно, также применение корсета, особенно когда речь идет о истмическом спондилолистезе.
- Физиотерапия позволяет уменьшить болевой синдром снять отек и воспаление, связанное с компрессионным воздействием на корешки.
Хирургическое лечение необходимо при листезах 3-5 степени и при наличии выраженной неврологической симптоматики. Хирургические методы лечения, как правило, направлены на фиксацию позвонков и декомпрессию нервных структур.
Профилактика спондилолистеза.
Предотвратить спондилолистез полностью не возможно. Некоторые виды деятельности, такие как гимнастика, тяжелая атлетика и футбол, увеличивают нагрузку на позвонки и увеличивают риск развития спондилолистеза.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Листез позвонков: виды, причины, симптомы, диагностика и лечение
Спондилолистез позвоночника – это заболевание, при котором наблюдается смещение (листез) позвонка: кпереди (антелистез), в боковую сторону (латероспондилолистез) или кзади (ретролистез). Листез позвонков может привести к деформации позвоночника, сужению позвоночного канала (по которому проходит столб спинного мозга). А также при этом заболевании могут наблюдаться сдавливания нервных окончаний и кровеносных сосудов, перегруженность суставного комплекса, что приводит к развитию деформирующего спондилоартроза и спондилёза.
Наша клиника специализируется на проблемах позвоночника и опорно-двигательного аппарата. Врачи неврологи и ортопеды проведут всеобъемлющую диагностику и назначат максимально эффективное лечение.

Виды спондилолистеза
Спондилолистез позвоночника бывает двух видов:
- Стабильный – при этом виде патологии позвонок смещён, но зафиксирован на одном месте. При этом, пациент может и не знать об этом смещении, так как болевых симптомов может и не быть.
- Нестабильный – позвонок может смещаться в зависимости от положения тела и позы пациента. В данном случае смещение вызывает боль или усиливает её, если есть постоянный болевой синдром.
Также, в зависимости от причины, можно выделить такие типы листеза позвонков:
- Дегенеративный – может развиться на фоне остеохондроза или спондилоартрита. В основном, поражается поясничный отдел позвоночника.
- Травматический (крайне редкий) – в результате травмы позвоночника.
- Истимический – появляется в результате врождённой или приобретённой недостаточности межсуставной части позвонка.
- Диспластический – врождённая патология суставов позвонков.
- Патологический – может развиться в результате дефекта и деформации кости (в частности, на фоне опухолей).
Стадии заболевания
Классифицируют 4 стадии спондилолистеза (по степени смещения тела позвонка):
Причины спондилолистеза
Причиной возникновения спондилолистеза чаще всего является врождённая патология позвоночника (дисплазия). Она обусловлена отсутствием окостенения участка дужки позвоночника, в результате чего она удлиняется, и позвонок постепенно смещается кпереди. Анатомические соотношения суставов позвоночного сегмента, при этом, сохраняются. Дисплазия может касаться как непосредственно суставного комплекса, что вызывает аномалии ориентации суставных поверхностей. Также при этой патологии суставной отросток может вовсе отсутствовать (аплазия).
Также спондилолистез позвоночника может быть вызван целым комплексом диспластических явлений в позвоночнике:
- Незаращение дужек позвонков
- Увеличение люмбо-сакрального угла (горизонтальный крестец)
- Нарушение ориентации межпозвонковых суставов
- Увеличение количества поясничных позвонков (в норме, их 5)
- Появление переходных позвонков с особенностями развития (либо недоразвития)
Симптомы
Спондилолистез позвоночника проявляется умеренными или выраженными болевыми ощущениями. Локализация болей может быть в шейном отделе позвоночника, грудном, поясничном, крестце, области копчика или в нижних конечностях. Также он может сопровождаться не только болями, но и неврологическими расстройствами. В зависимости от локализации, они могут быть:
- Шейный отдел позвоночника: нервные расстройства, расстройства сна, головокружения, обмороки. Также шейный листез может вызывать различные ЛОР-заболевания и быть причиной проблем с затылочными мышцами. : болезни органов дыхания, а также органов желудочно-кишечного тракта, нарушения кровообращения и работы сердца
- Поясничный отдел позвоночника: болезни кишечника, нарушения работы органов малого таза, защемление седалищного нерва и пр.
Диагностика листеза
Основным методом в диагностике спондилолистеза, является рентгенография позвоночника в прямой и боковой проекциях. Для решения вопроса состояния дужки смещённого позвонка, рентгенография делается в косой проекции с разными углами ориентации луча, для выявления незаращения дужки позвонка. Для выявления скрытого спондилолистеза (если позвонок смещается только при изменении положения тела или позы) часто применяется рентгенография позвоночника с функциональными пробами. При этом исследовании можно увидеть, в каком положении тела наличествует листез позвонков.
Также, для уточнения диагноза, часто применяется МРТ или КТ того отдела позвоночника, где локализуется боль. С помощью этих исследований можно определить состояние близлежащих тканей и суставов. Достаточно часто спондилолистез не является 100%-ной причиной появления болей. В этом случае нужен клинический анализ для поиска основного заболевания.
Читайте также:
