Лучевая диагностика уретероцеле
Обновлено: 26.04.2024
Актуальность проблемы. Одной из актуальных проблем педиатрии, детской урологии и хирургии являются вопросы комплексной лучевой диагностики различных форм пороков развития пузырно-мочеточникового сегмента у детей [2, 4-6, 12, 13-15].
Аномалия развития этой области может иметь как механический, так и динамический характер. Обструкция околопузырного отдела мочеточника, а также пузырно-мочеточниковой рефлюкс является причиной развития уретерогидронефроза, мегауретера, обструктивного пиелонефрита, сморщивания почки, нефрогенной гипертонии и т.д. 12.
Хотя УЗИ и экскреторная урография являются первичными и удобными методами диагностики пороков пузырно-мочеточникового сегмента, при обнаружении пороков развития этой области их чувствительность не превышает 70%. Поэтому при подозрении на пороки развития этой области требуется дообследование пациентов с применением многосрезовой спиральной компьютерной томографии (МСКТ) с режимом - урография [1, 3, 7, 13].
МСКТ – это новая методика компьютерной томографии, за счет использования нескольких рядов детекторов, непрерывного спирального сканирования, а также использования специальных режимов сканирования, что сокращает дозу облучения и значительно увеличивает скорость исследования, пространственное разрешение томографа возрастает [4, 5, 13].
Специальная программа позволяет реконструировать полученные данные в любой иной плоскости или воспроизвести трехмерное изображение органа или группы органов. Проведение МСКТ позволяет получить трехмерное изображение сосудов почки, чашечно-лоханочной системы, мочеточника и мочевого пузыря. Разработка и внедрение метода МСКТ значительно повысили диагностические возможности в выявлении пороков развития уретеровезикального сегмента.
МСКТ обладает высокой чувствительностью и специфичностью при выявлении пороков мочевыводящих путей. Шаговая МСКТ обладает определенными преимуществами перед УЗИ еще и потому, что ее результат не зависит от состояния кишечника (метеоризма), резко ограничивающего возможности эхографии. К недостаткам шаговой МСКТ следует отнести высокую стоимость исследования и необходимость медикаментозного обездвиживания детей [5, 6].
Целью исследования было изучение роли МСКТ при диагностике пороков развития уретеровезикального сегмента у детей.
Материал и методы исследования. За период с 2008 по 2010 г. было обследовано 37 детей с пороками развития уретеровезикального сегмента, находившихся в отделении детской хирургии Республиканского научного центра экстренной медицинской помощи, которым была проведена МСКТ.
Возраст пациентов колебался от 2 месяцев до 13 лет и в среднем составил 7,3±2,67 лет, мальчики - 22 (59,5%), девочки - 15 (40,5%).
Исследование проводилось в отделении компьютерной томографии, оснащенной МСКТ (32 спиралей) BRLLIACE 190 P фирмы «PHILIPS». Для повышения информативности проведена МСКТ - урография с болюсным введением контрастного вещества – ультрависта. Переформатирование во фронтальной плоскости должно стать стандартом для оптимальной демонстрации протяженности и локализации поражений. Сканирование при пороках развития требует оптимального качества изображений для планирования операций, в этом случае используется многофазное исследование (артериальная, венозная и поздняя экскреторная фаза).
Результаты исследования и их обсуждение. Показаниями к выполнению МСКТ были расширение мочеточника. В 29 (78,4%) наблюдениях выявлен уретерогидронефроз различной степени, в 5 (13,5%) – эктопия устья мочеточников и в 3 (8,1%) - уретероцеле (рис. 1).

Рис 1. Распределение больных по характеру порока развития уретеровезикального сегмента
Дополнительные диагностические возможности открываются при реконструкции полученного изображения с применением тонких реконструируемых срезов (1,25 мм), а также построения мультипланарных реконструкций. При этом изменение со стороны мочеточника характеризовалось расширением (62,2%) и деформированием (29,7%) органа (рис 2.).
Болюсное введение контрастного вещества и последующее динамическое исследование различных фаз контрастирования способствует четкому выявлению уретероцеле (рис. 3б).
Уретероцеле обнаружено у 3 (8,1%) пациентов из 37. Этот порок уретеровезикального сегмента на МСКТ характеризовался с кистовидным расширением внутрипузырного сегмента мочеточника. При этом отчетливо определяется округлая полость, вдающаяся в просвет мочевого пузыря (рис. 3).
Хотя по литературным данным эктопия устьев мочеточника наблюдается чаще, чем другие варианты пороков данной области, но нами были диагностированы у 5 (13,5%) пациентов. Эктопия устьев мочеточника на МСКТ характеризовался удвоением мочеточника у 3 пациентов и эктопическим расположением устьев мочеточника у всех больных.


Рис 2. Уретерогидронефроз (a, б) у больных с пороками развития уретеровезикального сегмента


Рис 3. МСКТ картина уретероцеле. Трехмерная реконструкция. Удвоение почек и мочеточника справа (a) и уретероцеле слева (б)
Во всех наблюдениях устья мочеточников открывались в мочевой пузырь. В отличие от экскреторной урографии на МСКТ четко определяются изменения со стороны почек и мочеточника, особенно при трехмерной реконструкции.
У 2 пациентов с эктопией устья мочеточника также диагностирована гипоплазия устья мочеточника со стенозированием (рис 3.).
Стеноз устья мочеточника на МСКТ выявлен в 29 (78,4%) наблюдениях (рис 4). Данная патология у 17 детей была с обеих сторон, а 3 наблюдениях этот порок сочетался с уретероцеле и эктопией устьев мочеточника.

Рис 4. Стеноз устья мочеточника. Трехмерная реконструкция. Больной К., 6 лет. Деформирование мочеточников и сужение устья мочеточников
Результаты МСКТ подтверждены после оперативного вмешательства у всех пациентов.
Таким образом, при пороках развития уретеровезикального сегмента МСКТ является незаменимым методом исследования. Имея множество преимуществ перед традиционными методами исследования (УЗИ, урография), метод имеет чувствительность до 100% при диагностике пороков развития данной области.
Выводы
1. Ультразвуковое исследование и экскреторная урография, являясь первичными методами обследования больных с пороками развития пузырно-мочеточникового сегмента, позволяет получить ценную информацию о пороке данного органа. При диагностике пороков данной области чувствительность метода доходит до 70%.
2. При выявлении расширений коллекторной системы, имеющих нетипичное строение и сомнениях в отношении их доброкачественности, также при расширении и деформации мочеточника, особенно при двустороннем поражении, необходимо обязательное выполнение МСКТ с контрастированием.
3. Чувствительность МСКТ при пороках развития уретеровезикального сегмента доходит до 100%, данный метод является самым информативным.
Список использованных источников:
1. Аляев Ю.Г., Амосов А.В. Ультразвуковые методы функциональных исследований в урологии// Урология.- 2000.- № 4.- С. 13-16.
2. Деревянко Т.И. Аномалии уретеровезикального сегмента: Автореф. дис. … д-ра мед. наук. – М., 1998. – 53 с.
3. Дыбунов А.Г., Дворяковский И.В, Зоркин С.Н., Оценка мочеточниково-пузырного выброса у здоровых детей// Ультразвуковая диагностика.- 2000.- №1.- С. 73-77.
4. Лопаткин И.А., Пугачев А.Г. Пузырно-мочеточниковый рефлюкс. – М.: Медицина, 1990. – 208 с.
5. Лопаткин Н.А. Руководство по урологии.- М., 1998.- Т.2.- С. 189-197.
6. Нуров Р. М. Хирургическое лечение мегауретера у новорожденных и детей раннего возраста: Автореф. дис. … канд. мед. наук. – СПб., 1999. – 21с.
7. Папаян А.В, Аничкова И.В., Цветкова И.Г. Актуальные проблемы пузырно-мочеточникового рефлюкса в детском возрасте// Российский вестник перинатологии и педиатрии.- 1996.- №3.- С. 12-17.
8. Савченко Н.Е., Юшко Е.И., Скобеюс И.А. и соавт. Лечение обструктивного мегауретера удвоенной почки у детей// Рецепт. –2005. – №2. – С.39-41.
9. Юшко Е.И. Диагностика обструктивных уропатий верхних мочевых путей у детей и выбор метода временного отведения мочи// Здравоохранение. – 2006. – № 6.– С. 61-64.
10. Burst M., Schott G., Rosch W., Schrott K.M. Extravesical correction of the uretero-vesicle junction// Urol. A. – 1999. – Vol. 38, №3. – Р. 246-251.
11. Chung S.D., Sun H.D., Yang D.K., Liao C.H. Primary obstructive megaureter with ruptured kidney// Am J Emerg Med. 2009 Jan;27(1):133.
13. Halachmi S, Farhat WA. Interactions of constipation, dysfunctional elimination syndrome, and vesicoureteral reflux. Adv Urol. 2008:828275.
14. Schwentner C., Oswald J., Lunacek A., Pelzer A.E., Fritsch H., Schlenck B., Karatzas A., Bartsch G., Radmayr C. Extracellular microenvironment and cytokine profile of the ureterovesical junction in children with vesicoureteral reflux// J Urol. 2008 Aug;180(2):694-700.
15. Stehr M., Metzger R., Schuster T. et al. Management of the primary obstructed megaureter and indication for operative treatment// Eur. J. Pediatr. Surg. - 2002. – Vol. 12, №1. – Р. 32-37.
Подписано в печать: 12.01.2012
Лучевая диагностика уретероцеле
Лучевая диагностика уретероцеле
а) Определение:
• Кистозное расширение терминального отдела мочеточника
• Существуют несколько схем классификации, большинство из принятых схем (предложенные Американской Академией Педиатров [ААП]) разделяет уретероцеле на внутрипузырное и эктопическое:
о Внутрипузырное: уретероцеле находится полностью в мочевом пузыре
о Эктопическое: устье мочеточника находится в шейке мочевого пузыря или на задней стенке уретры:
- Наиболее часто возникает совместно с удвоением собирательной системы
о Другие классификации (предложенные в 1954 году) делят уретероцеле на простое (ортотопическое) и эктопическое; тем не менее, эта классификация повсеместно отклонена, вследствие путаницы с определением «простого» уретероцеле:
- «Простое» уретероцеле может наблюдаться как в случае простой, так и при удвоенной собирательной системе
• в 80% случаев уретероцеле (у детей) ассоциировано с удвоением собирательной системы:
о в 60% случаев таких уретероцеле имеется эктопия устья мочеточника
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Деформация дистального отдела мочеточника по типу «голова кобры» или «луковица» с окружающим рентгенонегативным ореолом
о Округлые дефекты наполнения внутри мочевого пузыря с гладкой поверхностью
• Локализация:
о Внутрипузырное: уретероцеле целиком находится в мочевом пузыре
о Эктопическое: устье мочеточника находится в шейке мочевого пузыря или на задней стенке уретры:
- У мужчин устье мочеточника располагается всегда выше наружного сфинктера, поэтому недержание мочи не наблюдается
о Схожая частота возникновения слева и справа о в 10% случаев носит двусторонний характер
• Размер:
о До нескольких сантиметров в диаметре
2. Рентгенологические признаки уретероцеле:
• Экскреторная урография:
о Деформация терминального отдела мочеточника по типу «головы кобры» или «луковицы»:
- Расширенный дистальный отдел мочеточника выпячивает в просвет мочевого пузыря с окружающим рентгенонегативным ореолом:
Стенка уретероцеле тонкая
- Данные характеристики не патогномоничны в отношении уретероцеле и могут встречаться при других обструктивных поражениях:
«Псевдоуретероцеле»: расширение терминального отдела мочеточника, ввиду обструкции объемным образованием, конкрементом или вследствие отека устья мочеточника (после недавнего прохождения камня)
Ореол «псевдоуретероцеле» толще и более расплывчатый
о Гладкое рентгенонегативное образование в мочевом пузыре
• Микционная цистоуретрография(МЦУГ):
о Гладкое рентгенонегативное образование в мочевом пузыре
о Уретероцеле может временно выворачиваться при мочеиспускании и имитировать дивертикул («выворот уретероцеле»)
3. КТ при уретероцеле:
• КТ с контрастированием:
о Объемное образование внутри мочевого пузыря в области мочеточниково-пузырного соустья (МПС) или в шейке мочевого пузыря/проксимальном отделе уретры
о «Образование» накапливает контраст на отсроченных изображениях
о Изредка в дивертикуле могут наблюдаться камни, преимущественно вследствие стеноза устья и застоя мочи
о Следует искать удвоение собирательной системы и его осложнения
4. МРТ при уретероцеле:
• МР-урография (МРУ):
о ТяжелыеТ2-взвешенные последовательности и постконтрастные последовательности в отсроченную урографическую фазу обладают высоким пространственным и контрастирующим разрешением для исследования мочевыделительных путей
о «Образование» внутри мочевого пузыря в месте МПС или в шейке мочевого пузыря/проксимальном отделе уретры
о «Образование» заметно гиперинтенсивно на Т2 и накаливает контраст в отсроченную урографическую фазу
о Следует искать удвоение собирательной системы и ее осложнения
5. УЗИ при уретероцеле:
• В-режим:
о Тонкостенное кистозное образование внутри мочевого пузыря рядом с устьем мочеточника
6. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ- или МР-урография
• Совет по протоколу исследования:
о Необходимость получения изображения в отсроченную фазу для визуализации контрастирования просвета уретероцеле

(Слева) МЦУГ в прямой косой проекции: у младенца мужского пола с анамнезом инфекции мочевыделительных путей определяется округлый дефект наполнения мочевого пузыря с гладкой поверхностью. Эти признаки характерны для уретероцеле.
(Справа) После дальнейшего растяжения мочевого пузыря уретероцеле вывернулось наружу из просвета мочевого пузыря. Выворот уретероцеле можно ошибочно принять за дивертикул мочевого пузыря.
в) Дифференциальная диагностика уретероцеле:
1. Псевдоуретероцеле:
• Приобретенное расширение терминального отдела мочеточника, вследствие обструкции объемным образованием или камнем
• Приводит к появлению «головы кобры» на экскреторной урографии или МЦУГ; ореол вокруг«головы кобры» толще и более расплывчатый
2. Дефект наполнения в треугольнике мочевого пузыря:
• Рак мочевого пузыря или шейки матки
• Цистит
• Камень или отек дистального мочеточниково-пузырного соустья:
о Вследствие недавнего прохождения камня
• Камень или сгусток в просвете мочевого пузыря

(Слева) КТ мочевого пузыря без контрастирования, аксиальный срез: два плотных кальцинированных конкремента в области левого МПС.
(Справа) Аксиальная проекция того же среза, полученная в отсроченную урографическую фазу: конкременты находятся внутри уретероцеле. Иногда дифференциальная диагностика между врожденным уретероцеле, содержащим камни и приобретенным расширением терминального отдела мочеточника при обструкции конкрементом (так называемое «певдоуретероцеле») может представлять трудность.
г) Патология:
1. Общая характеристика:
• Этиология:
о Врожденная аномалия
о Точный патогенез неизвестен
о В качестве патогенетического звена наиболее принята теория, предполагающая стеноз устья мочеточника
2. Стадирование, степени и классификация уретероцеле:
• Первоначальная классификация (1954 года) разделяла уретероцеле на простой и эктопический:
о Термин «простое» вызвал путаницу ввиду того, что «простое» уретероцеле может возникнуть как при одиночной собирательной системе, так и при удвоенной
• Повсеместно используется классификация (предложенная ААП), которая делит уретероцеле на внутрипузырное и эктопическое
• Несколько других классификаций основываются на размере устья и наличии ассоциированного рефлюкса
• Классификация, основанная на размере и локализации устья:
о Стенотическое
о Сфинктерное
о Сфинктерно-стенотическое
о Цекоуретероцеле
3. Макроскопические и хирургические особенности:
• Внутрипузырные уретероцеле: точечные устья, но с отсутствием существенной обструкции
• Эктопические уретероцеле: зачастую закупорены, с дисплазией верхнего полюса почки
4. Микроскопия:
• Стенка: покрыта слизистой мочевого пузыря и выстлана слизистой мочеточника

(Слева) Экскреторная урография: полное удвоение левых мочеточников с эктопией уретероцеле в области шейки мочевого пузыря. Дефекты наполнения в расширенной части мочеточника представляет из себя кистозный уретерит.
(Справа) КТ с контрастированием, корональный срез: внутрипузырное уретероцеле с cony ствующим расширением мочеточника и чашечек. Гидронефроз встречается относительно редко и обычно не выражен у пациентов с внутрипузырными уретероцеле.
д) Клинические особенности:
1. Клиническая картина уретероцеле:
• Наиболее частые признаки/симптомы:
о Внутрипузырные: обычно без клинической картины, у взрослых выявляются случайно
о Эктопические уретероцеле: инфекция мочевыделительных путей (ИМП), недержание мочи
• Клинический профиль:
о Эктопическое: новорожденный или ребенок с ИМТ или сепсисом
2. Демография:
• Возраст:
о Эктопическое:
- Медиана возраста: три месяца на момент постановки диагноза:
Зачастую диагностируется во время пренатального УЗИ
• Пол:
о В 4-6 раз чаще возникает у женщин
• Расовая принадлежность:
о Наиболее часто возникает у европейцев
• Эпидемиология:
о Клиническая встречаемость составляет 1:12000-1:5000
о Встречаемость на аутопсии составляет по данным более 1:500
3. Течение и прогноз:
• Обструкция уретероцеле может привести к задержке мочи и образованию камня
• Тяжелая обструкция: первичная при эктопических уретероцеле
4. Лечение уретероцеле:
• Варианты, риски, осложнения:
о Ведение пациента зависит от типа уретероцеле, наличия или отсутствия удвоения собирательной системы, функционирования части верхнего полюса (в случае удвоения) и наличия или отсутствия рефлюкса
о В случаях с выраженной клинической картиной требуется оперативное вмешательство:
- Эндоскопическая декомпрессия: наиболее эффективный метод в отношении внутрипузырного типа
- Открытое хирургическое вмешательство с реимплантацией мочеточника
- Частичная нефрэктомия (при эктопическом уретероцеле, ассоциированном с нефункционирующей частью верхнего полюса)
о В случае сопутствующего пузырно-мочеточникового рефлюкса (ПМР) необходима профилактика антибиотиками
е) Диагностическая памятка. Следует учесть:
• Обратите внимание на то, что новая схема классификации, разделяющая уретероцеле на внутрипузырное и эктопическое подтипы, используется урологами и педиатрами
• Следует поискать удвоение собирательной системы и его осложнения
• Следует проверить наличие атипичной слизистой для исключения опухоли
Уретероцеле
Уретероцеле — это специфическое заболевание мочевыводящих путей, которое проявляется в патологическом расширении дистального (внутрипузырного) отдела мочеточника. В пораженной области формируется киста, которая выдается в мочевой пузырь. Со временем развиваются и начинают усиливаться неприятные симптомы: расстройства мочеиспускания, боли в спине.
Особенность заболевания: киста деформирует мочевой пузырь и со временем может увеличиваться. Болезнь чаще поражает женщин, чем мужчин.
Для диагностики следует обратиться к урологу, потребуется пройти ряд инструментальных обследований. Лечение преимущественно хирургическое. Существует несколько современных и безопасных способов избавления от уретероцеле. Во время операции не только удаляют патологический участок, но и восстанавливают нормальную структуру мочеточника.
Классификация
Киста дистального отдела мочеточника может быть одна. А иногда наблюдается двусторонняя патология, когда новообразования присутствуют сразу в обоих мочеточниках.
Выделяют три формы заболевания:
- Простая. Киста располагается в одном мочеточнике, других патологий мочевыводящих путей не наблюдается.
- Пролабирующая. Встречается только у женщин. Это выпадающая киста, проходящая через уретру и визуально заметная снаружи. В таком случае патологию можно обнаружить визуально как багровую слизистую.
- Эктопическая. Расположена в патологическом мочеточнике, который открывается не в мочевой пузырь, а в другие органы или заканчивается слепо.
Кроме того, различают первичное заболевание (врожденное), а также вторичное (его еще называют приобретенным).
Причины
Врожденная форма заболевания чаще всего развивается у женщин. Причиной становится сужение устья мочеточника.
Причины приобретенного заболевания более разнообразны:
- образование конкремента (мочевого камня) и его ущемление
- нарушение роста тканей стенок мочевого пузыря
- нарушение оттока жидкости из выделительной системы
- застой жидкости в почечной лоханке
Врожденная и приобретенная формы всегда сопровождаются нарушенным оттоком жидкости, повышенным давлением в мочеточнике. Это проводит к еще большему растяжению его стенок, что способствует выпадению кисты в мочевой пузырь. Как правило, внутри самой кисты находится жидкость, иногда - гнойное содержимое. Реже встречаются конкременты или кровь.
Несмотря на то, что первые симптомы кажутся безобидными, уретероцеле может привести к развитию опасных осложнений. Нарушенный отток мочи из почек повышает риск инфицирования. Изменение давления жидкости приводит к попаданию инфицированной мочи в почки. Возможно развитие хронических инфекций, пиелонефрита. При отсутствии своевременного лечения инфекционные и воспалительные осложнения могут привести к потере почки.
Симптомы
Основные характерные симптомы включают в себя болезненность в поясничном отделе, а также нарушение мочеиспускания и изменение цвета мочи. Если развивается большая киста, то пациент страдает от учащенных позывов к мочеиспусканию. При этом жидкость выделяется небольшими порциями. Так происходит из-за того, что вдающаяся в мочевой пузырь киста, занимает много места, а также может давить на стенки. Если уретероцеле перекрывает устье второго мочеточника, то симптомы гораздо более явные: полностью нарушается отток жидкости из почек, развивается состояние, которое называется гидронефроз. Возникают боли, похожие на почечные колики – они приступообразные, острые и сильные.
Обычно на самых первых этапах заболевание практически никак себя не проявляет. Симптомы появляются не сразу, и их интенсивность нарастает постепенно. В этом состоит коварство заболевания, которое прогрессирует при отсутствии четкой клинической картины.
Типичные симптомы уретероцеле:
- боли в области поясницы
- болезненность в области мочевого пузыря
- при закупорке мочевыводящих путей боль резкая, приступообразная
- наблюдаются нарушения мочеиспускания: позывы в туалет учащаются, но жидкости выделяется мало
- при хроническом течении (часто встречается при врожденном уретероцеле) пациенты страдают от частых инфекционных заболеваний: циститов, пиелонефритов
- изменяются цвет и запах мочи, в ней могут быть заметны кровь и гной
У женщин среди симптомов выделяют выпадение кисты. Выпадающая киста требует своевременного лечения. Если отложить операцию надолго, то уретероцеле может ущемиться, начнется некротизация тканей.
Чаще всего заболевание проявляется неспецифическим симптомами, не позволяющими сразу поставить диагноз: ноющие боли в спине и нарушение мочеиспускания характерны для разных заболеваний выделительной и половой систем. При симптомах уретероцеле следует незамедлительно обратиться к урологу.
Уретероцеле - симптомы и лечение
Что такое уретероцеле? Причины возникновения, диагностику и методы лечения разберем в статье доктора Преображенского Владимира Юрьевича, уролога со стажем в 8 лет.
Над статьей доктора Преображенского Владимира Юрьевича работали литературный редактор Вера Васина , научный редактор Вячеслав Подольский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Уретероцеле (Ureterocele) — это чаще врождённое заболевание, при котором часть мочеточника выпячивается в мочевой пузырь. Может протекать без симптомов или проявляться болью в пояснице и/или животе, выделением мочи с неприятным запахом и примесью крови, лихорадкой, болезненным и частым мочеиспусканием или задержкой мочи.
Уретероцеле — это одна из самых распространённых аномалий развития, с которой встречаются урологи. Заболевание возникает примерно у одного из 5000–12000 человек, у девочек оно развивается в 4–7 раз чаще, чем у мальчиков [1] .
Причины развития уретероцеле
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уретероцеле
Заболевание может протекать как с выраженными клиническими признаками, так и бессимптомно. Уретероцеле, расположенное внутри мочевого пузыря, часто никак не проявляется и его обнаруживают случайно при ультразвуковом исследовании мочевыделительной системы.
Симптомы уретероцеле многообразны и связаны с частичным или полным нарушением оттока мочи из почки или мочевого пузыря.
К таким симптомам относятся:
- Постоянная боль в поясничной области и/или животе на стороне поражения.
- Периодическая тупая боль на стороне поражения после мочеиспускания. Боль возникает в результате заброса мочи из мочевого пузыря обратно в мочеточники и далее в почки.
- Неприятный запах мочи и/или лихорадка из-за рецидивирующей инфекции мочевыводящих путей.
- Примесь крови в моче.
- Ощущение неполного опорожнения мочевого пузыря и частое болезненное мочеиспускание.
- Недержание мочи — наблюдается, когда внепузырное уретероцеле выходит за пределы мочевого пузыря и выпячивается в мочеиспускательный канал. В результате перестаёт смыкаться наружный сфинктер уретры, удерживающий мочу.
- Острая задержка мочи — уретероцеле выходит в просвет мочеиспускательного канала и полностью закупоривает его. Переполненный мочевой пузырь при этом можно легко прощупать над лоном через переднюю брюшную стенку. У пациентов болит низ живота, мочеиспускание отсутствует в течение нескольких часов. У детей такое состояние проявляется беспокойством и плачем [7][8] .
Перечисленные симптомы неспецифичны и встречаются при других врождённых заболеваниях мочеполовой системы: клапанах уретры, мегауретере, пузырно-мочеточниковом рефлюксе и эктопии мочеточника. Также они могут возникать при мочекаменной болезни, гломерулонефрите, остром и хроническом пиелонефрите.
Патогенез уретероцеле
Уретероцеле — это врождённое заболевание, связанное с нарушением эмбрионального развития мочевых путей.
Точная причина и механизм его возникновения до сих пор неизвестны. Предполагается, что к нему могут приводить следующие факторы:
- закупорка мочеточникового устья из-за неполного исчезновения эмбриональной мембраны Хвалла — тонкой перегородки, которая разделяет зачаток мочеточника и формирующийся урогенитальный синус;
- неполное развитие мышечного слоя в нижнем отделе мочеточника;
- избыточное расширение нижнего отдела мочеточника при развитии мочевого пузыря и треугольника Льето — участка в области дна мочевого пузыря.
Наиболее распространённая теория развития уретероцеле — это неполное исчезновение мембраны Хвалла в эмбриогенезе [12] .
Примерно в 80 % случаев уретероцеле сопровождается ещё одной патологией — полным удвоением мочевыводящих путей [7] [8] .
![Удвоение мочевыводящих путей [16]](/pimg1/luchevaya-diagnostika-ureterotsele-0D63A0.jpeg)
Классификация и стадии развития уретероцеле
Выделяют две формы уретероцеле: внутрипузырное (ортотопическое) и внепузырное (эктопическое).
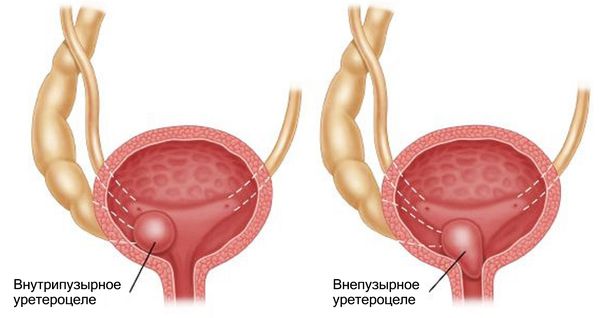
Внутрипузырное уретероцеле не выходит за пределы мочевого пузыря. Такая форма встречается примерно в 15 % случаев и, как правило, не сопровождается удвоением верхних мочевыводящих путей. Чаще внутрипузырное уретероцеле выявляют у детей старше 11 лет и взрослых.
Внепузырное уретероцеле выходит за пределы мочевого пузыря или даже уретры. Эта форма встречается более чем в 80 % случаев [14] . Обычно такое уретероцеле крупного размера (от 5 см), может изменять анатомию мочевого пузыря, мочеиспускательного канала и выпадать наружу. Отверстие уретероцеле плотное, расположено в самом мочевом пузыре или уретре ниже уровня шейки мочевого пузыря. Оно приподнимает мочеточник и сдавливает его, что может нарушить отток мочи из нижней половины удвоенного мочеточника. В результате может развиться мегауретер (аномальное расширение мочеточника с нарушением его опорожнения) или пузырно-мочеточниковый рефлюкс (ПМР). У части пациентов внепузырное уретероцеле сопровождается удвоением мочевых путей, ПМР или нарушением оттока мочи с другой стороны [1] .
Внепузырное уретероцеле сопровождается множеством симптомов и осложнений, что связано с его крупными размерами и изменением анатомии мочевыводящих путей. По этой причине обычно уже в раннем детстве требуется операция.
Иногда внепузырное уретероцеле имеет небольшой размер и незначительно выпячивается в шейку мочевого пузыря. В таких случаях отличить его от внутрипузырной формы можно только инструментальными методами диагностики [13] .
Осложнения уретероцеле
Уретероцеле может привести к острой или хронической инфекции мочевыводящих путей, их расширению, повреждению почек, развитию мочекаменной болезни и хронической почечной недостаточности.
Острая или хроническая инфекция мочевыводящих путей возникает в результате заброса мочи из мочевого пузыря в мочеточники (пузырно-мочеточникового рефлюкса, ПМР) и застоя мочи в верхних мочевых путях. ПМР зачастую проявляется болью и ощущением распирания в поясничной области на стороне поражения. В отдельных случаях может развиться уросепсис — генерализованный воспалительный процесс, возникающий в результате попадания в кровь токсинов и микроорганизмов из мочевыводящих путей. Проявляется высокой температурой, ознобом, снижением артериального давления, судорогами, учащённым сердцебиением и нарушением сознания вплоть до оглушения и комы.
Гидронефротическая трансформация почки или части удвоенной почки — это расширение мочевыводящих путей на стороне поражения, которое вызвано полным или частичным нарушением оттока мочи. Проявляется постоянной тянущей и ноющей болью в поясничной области. При длительной непроходимости мочевыводящих путей могут развиться необратимые повреждения почки.
Мочекаменная болезнь возникает из-за длительной непроходимости мочевыводящих путей и застоя мочи. Образованию камней также способствует хроническая инфекция мочевыводящих путей. Конкременты могут формироваться как в верхних отделах мочевыводящих путей — почках и мочеточнике, так и в самом уретероцеле. При мочекаменной болезни постоянно или периодически болит поясница на стороне поражения, появляется кровь в моче, мочеиспускание становится учащённым и болезненным.
Хроническая почечная недостаточность развивается при длительном нарушении оттока мочи из одной или обеих почек [1] [2] [8] . Основные симптомы: апатия, постоянная слабость, утомляемость, ощущение жажды, тошнота и снижение количества мочи.
Диагностика уретероцеле
Уретероцеле сложно диагностировать из-за разнообразия симптомов. Кроме того, заболевание может долго никак не проявляться — первые признаки возникают с появлением осложнений. Часто уретероцеле выявляют при проведении рутинного ультразвукового исследования [15] .
Сбор анамнеза и осмотр
Диагностика уретероцеле начинается со сбора анамнеза и физикального осмотра. Жалобы пациента и результаты осмотра помогают заподозрить уретероцеле, но подтвердить его можно только с помощью инструментальной диагностики.
Инструментальная диагностика
Уретероцеле чаще всего диагностируют с помощью ультразвукового исследования, экскреторной урографии и мультиспиральной компьютерной томографии с контрастом. К дополнительным методам относятся нефросцинтиграфия, магнитно-резонансная урография, микционная цистоуретрография и цистоскопия.
Основные методы диагностики:
- Ультразвуковое исследование — позволяет выявить крупные уретероцеле, нарушающие отток мочи (т. е. приводящие к обструкции). Диагностика может быть затруднена при уретероцеле размером меньше 1 см и невыраженной обструкции.
- Экскреторная урография — это метод рентгеновской диагностики заболеваний мочевыделительной системы, который основан на способности почек быстро выводить рентгеноконтрастные вещества. На рентгеновском снимке уретероцеле с мочеточником имеют характерную форму в виде «головы кобры». Урография позволяет выявить обструкцию мочевыводящих путей, диагностировать небольшие уретероцеле, определить их точные размеры и исключить камни в мочевыводящих путях. Исследование может быть неинформативно при камнях небольшой плотности [2] .
- Компьютерная томография с контрастом — метод лучевой диагностики, основанный на послойном рентгеновском сканировании. Исследование более информативно, чем обычная экскреторная урография. Позволяет выявить уретероцеле, которое протекает без выраженной непроходимости мочевыводящих путей, а также обнаружить камни любой плотности (кроме конкрементов, образованных Индинавиром).
![Уретероцеле на УЗИ, экскреторной урографии и КТ с контрастом [17]](/pimg1/luchevaya-diagnostika-ureterotsele-E46EC1.jpeg)
Дополнительные методы диагностики:
- Магнитно-резонансная урография — позволяет оценить работу каждой почки по отдельности, в том числе верхней и нижней половины удвоенной почки. Применяется, когда другие методы исследования противопоказаны или неинформативны, например при обследовании беременных женщин, детей и непереносимости йодсодержащего контраста.
- Нефросцинтиграфия — обследование, при котором в организм вводят специальную радиоактивную метку и помещают пациента в гамма-камеру. С помощью этого метода можно оценить работу почек и определиться с тактикой лечения.
- Микционная цистоуретрография — это малоинвазивное рентгеновское исследование мочевого пузыря и мочевых путей, которое позволяет диагностировать пузырно-мочеточниковый рефлюкс. При процедуре через мочеиспускательный канал вводится катетер. Затем с помощью него мочевой пузырь заполняют рентгеноконтрастным веществом и просят пациента помочиться. Во время акта мочеиспускания лаборант проводит рентгеновское исследование. Рекомендуется сделать снимок и до мочеиспускания — сразу после заполнения мочевого пузыря рентгеноконтрастным веществом [2] . Если уретероцеле выявлено на УЗИ, то перед цистоуретрографией проводится антибактериальная профилактика [1] . Она необходима, что предотвратить проникновение инфекции в мочевыводящие пути: его риск повышается при введении катетера через уретру.
- Цистокопия — дополнительное малоинвазивное исследование, которое проводится при неоднозначных результатах основных методов исследования. Во время процедуры можно тщательно осмотреть уретру, полость мочевого пузыря и устья мочеточников. При проведении цистоскопии в области устья мочеточника заметно шаровидное выпячивание, покрытое неизменённой слизистой оболочкой, местами пронизанной мелкими сосудами. На вершине этого образования можно увидеть точечное, порой едва заметное отверстие. При наблюдении за уретероцеле видно, как оно постепенно увеличивается в размере, наполняясь мочой, а затем сокращается у основания. В этот момент точечное отверстие устья раскрывается, из него выделяется моча, и уретероцеле опадает, собираясь в продольные складки. При последующем извержении мочи из мочеточника повторяется та же картина. Нередко в мешке уретероцеле задерживаются конкременты, которые спустились из почки или образовывались в самом уретероцеле. В таком случае уретероцеле не спадается полностью, а уменьшается в размерах соответственно величине камня. При конкрементах можно увидеть примеси крови в выбросах мочи из устья мочеточника [11] .

Дифференциальная диагностика
Уретероцеле в отдельных случаях необходимо отличать от псевдоуретероцеле — непроходимости мочевыводящих путей, вызванной рубцовым сужением или длительным нахождением камня в нижнем отделе мочеточника. Уретероцеле отличают по характерной форме, которую хорошо видно при рентгеновском и цистоскопическом исследовании.
Лечение уретероцеле
Лечением уретероцеле занимается взрослый или детский врач-уролог.
На выбор метода лечения влияет множество факторов:
- возраст и состояние пациента, например наличие уросепсиса;
- состояния почки;
- наличие или отсутствие пузырно-мочеточникового рефлюкса;
- степень нарушения уродинамики в мочеточнике (т. е. нарушения о ттока мочи);
- наличие непроходимости шейки мочевого пузыря;
- расположение уретероцеле (внутри- или внепузырное);
- предпочтения пациента и врача.
В зависимости от симптомов и степени нарушения уродинамики есть два варианта ведения пациентов:
- Динамическое наблюдение — регулярное обследование (раз в полгода-год). Показано, если нет симптомов и не нарушена уродинамика.
- Сочетание хирургического и консервативного лечения.
Консервативное лечение уретероцеле
Медикаментозную терапию при уретероцеле назначают только в сочетании с хирургическими методами лечения. Её применяют, чтобы предотвратить или вылечить инфекционно-воспалительный процесс.
Хирургическое лечение уретероцеле
Эндоскопическое рассечение стенки уретероцеле. У большинства пациентов с уретероцеле, осложнённым уролитиазом (мочевыми камнями), основной метод оперативного лечения — это эндоскопическое рассечение стенки уретероцеле [6] . Основные цели операции: восстановить нормальный отток мочи из верхних мочевых путей, сохранить полноценную работу почки, удалить мочевые камни, а также предотвратить возможные осложнения, основное из которых — пузырно-мочеточниковый рефлюкс.
Необходимые условия для выполнения эндоскопического рассечения:
- размер уретероцеле не превышает 30 мм;
- сохранена сократительная способность нижнего отдела мочеточника;
- почка работает нормально, нет обострения пиелонефрита.
Наиболее предпочтительно проводить рассечение уретероцеле электрохирургическим инструментом — петлёй типа «Hook», а также тулиевым или гольмиевым лазером. Эти техники позволяют делать разрез более контролируемо, воспалительный отёк тканей при этом, как правило, менее выражен. Если уретероцеле сочетается с камнями в мочевыводящих путях, то использование лазеров позволяет легче раздробить камни и извлечь его фрагменты [3] [4] [5] [9] [10] .
В большинстве случаев эндоскопическая операция эффективна и безопасна, позволяет устранить симптомы уретероцеле и восстановить нормальный отток мочи, но в отдельных случаях может развиться пузырно-мочеточниковый рефлюкс [10] .
Резекция стенки мочевого пузыря. При крупных уретероцеле (больше 30 мм) или стойком пузырно-мочеточниковом рефлюксе после эндоскопического лечения может потребоваться более радикальная операция — резекция (иссечение) прилежащей стенки мочевого пузыря с пересадкой нижнего отдела мочеточника и формированием нового устья (уретероцистонеоанастомоза).
Установка мочеточникового стента. Иногда после эндоскопической операции и во всех случаях после пересадки мочеточника требуется установить мочеточниковый стент. Эта процедура позволяет ускорить восстановление мочевыводящих путей и сформировать новое устье. В большинстве случаев мочеточниковый стент удаляют под контролем цистоскопии через 3–4 недели после операции.

Полное или частичное удаление почки. Если уретероцеле не выявлено своевременно, то ухудшается отток мочи из почки и может развиться уретерогидронефроз. При этом состоянии полностью нарушается работа почки и развивается терминальный гидронефроз, при котором верхние мочевыводящие пути значительно расширены, функциональная ткань почки резко истончена, а сама почка напоминает «мешок с мочой». В этом случае придётся или удалить почку полностью, или провести частичное удаление — геминефрэктомию.
Прогноз. Профилактика
Прогноз благоприятнее при ранней диагностике и правильно подобранном лечении. Если уретероцеле выявлено поздно, то может сильно нарушиться отток мочи. Это приводит к формированию крупных камней, частым обострениям инфекции в мочевыводящих путях, а в дальнейшем — к гибели всей почки или её части с развитием хронической почечной недостаточности.
Профилактики уретероцеле не существует. Однако ранняя диагностика поможет избежать осложнений. Такие обследования успешно выполняются во время пренатального скрининга — комплекса диагностических исследований, который проводится во время беременности. Ключевую роль в пренатальной диагностике играет УЗИ плода. Если во время пренатального скрининга выявлено уретероцеле, то после рождения маленького пациента направляют к детскому урологу или хирургу.
Часто заболевание выявляют при обследовании взрослых с мочекаменной болезнью. У пациентов, не имеющих выраженных симптомов, уретероцеле может быть обнаружено при УЗИ органов мочевыделительной системы, например при диспансеризации [12] .
Уретероцеле

Уретероцеле – это состояние, при котором внутрипузырная часть мочеточника кистовидно расширена.
О заболевании
Уретероцеле представляет собой порок развития, связанный с сужением мочеточникового устья на уровне мочевого пузыря и нарушением закладки нервно-мышечного аппарата. В результате мочеточник шарообразно расширяется, что может сопровождаться расстройством оттока мочи разной степени выраженности.
Опасность уретральной кисты заключается в том, что она может создавать механическое препятствие для оттока мочи из соответствующей почки, что приводит к стойкому расширению чашечно-лоханочного комплекса. Оказываемое на паренхиму почки длительное давление со временем становится причиной гибели нефронов (атрофия вследствие гидронефроза). Это одно из опасных осложнений больших уретероцеле. Имеющие место нарушения уродинамики также определяют более частое развитие пиелонефрита в почке, из которой исходит патологически измененный мочеточник.
Лечение патологии возможно только хирургическим путем. Операцию проводят пациентам, у которых установлены показания. При бессимптомном течении патологии и малых размерах образования достаточно динамического наблюдения, при этом хирургическая коррекция не требуется.
Уретероцеле может быть 2 типов:
- гетеротопическое – встречается при удвоении почки, как правило, диагностируется в детском возрасте;
- ортотопическое – развивается в одиночном мочеточнике и зачастую диагностируется у взрослых пациентов.
По диаметру кистозного расширения уретероцеле классифицируется на следующие виды:
- гигантское;
- большое;
- среднее;
- малое.
Симптомы уретероцеле
Порок развития мочеточника нередко проявляется в виде недержания мочи, а также может приводить к повторяющимся инфекциям мочевых путей. Уретероцеле у женщин может быть обнаружено при вагинальном осмотре. Врач определяет округлое образование мягкоэластической консистенции разных размеров и цвета, которое расположено во влагалище или в преддверии. Крайне редко (у 5-6% пациентов) оболочки уретероцеле могут выпадать через наружное уретральное отверстие.
Выраженность клинической симптоматики определяется размерами образования. Чем оно больше, тем значительнее нарушения уродинамики. Гигантские уретероцеле вызывают существенное расширение верхних мочевых путей и связанное с этим появление поясничной боли. Небольшие образования обычно впервые дают о себе знать после присоединения осложнений, в числе которых может быть образование (или застревание) конкремента в кистовидном расширении или развитие острого воспаления почки (пиелонефрита).
В некоторых случаях уретероцеле может протекать совершенно бессимптомно и являться случайной находкой во время ультразвукового или рентгенологического обследования мочевого пузыря.
Причины развития уретероцеле
Уретероцеле является врожденной патологией развития. Играют роль факторы, которые могут привести к внутриутробным нарушениям, в частности негативное влияние лекарственных препаратов, плохая экология, вредные привычки во время беременности.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
Объективная диагностика уретероцеле
При подозрении на уретероцеле у мужчин или женщин диагностический поиск начинается с проведения ультразвукового обследования мочевого пузыря. Кистозное образование выявляется в виде округлой эхонегативной (темной) структуры с ровными четкими контурами, которая расположена в полости мочевого пузыря. С помощью УЗИ также оценивается состояние верхних отделов мочевых путей. Метод позволяет одновременно выявить удвоение чашечно-лоханочного комплекса почки и оценить состояние паренхимы.
Визуализировать уретероцеле также можно при проведении экскреторной урографии – рентгенологического обследования мочевой системы, выполняемого после внутривенного введения контраста. При наличии кистовидного расширения на рентгенограммах выявляется дефект наполнения. УЗИ в сочетании с экскреторной урографией позволяют установить объективный диагноз практически во всех случаях. В сложных клинических ситуациях может проводиться цистоскопия – осмотр полости пузыря с помощью эндоскопа, оснащенного видеокамерой.
Следующим шагом диагностики является исключение факта обратного заброса мочи из пузыря в мочеточник (пузырно-мочеточниковый рефлюкс). Поэтому расширенное обследование предполагает проведение микционной цистографии. Полученные данные учитываются при составлении плана оперативного лечения.
Мнение эксперта
Гетеротопическое уретероцеле почки может привести к значительному угнетению и даже полной утрате функции того сегмента органа, из которого выходит аномальный мочеточник. Подобное состояние, как правило, диагностируется в детском возрасте и зачастую требует хирургической коррекции. Чем раньше проведено лечение, тем меньше вероятности повреждения почки вследствие механического препятствия на пути тока мочи.
Лечение уретероцеле
Уретероцеле может быть устранено только оперативным путем. В свою очередь, бессимптомные формы, которые не сопровождаются нарушением уродинамики, не требуют хирургической коррекции.
Консервативное лечение
Консервативных методов лечения порока не существует. Медикаментозная терапия может применяться для лечения пиелонефрита, который часто осложняет течение уретероцеле.
При ортотопической форме порока, имеющего малые размеры и не нарушающего отток мочи, пациенты находятся под динамическим наблюдением уролога. Консультации и стандартное обследование проводятся обычно 1 раз в год.
Хирургическое лечение
Задача хирургической коррекции состоит в восстановлении нормального пассажа мочи из верхних отделов мочевой системы в нижние, устранении сопутствующих осложнений и сохранении функции вовлеченной почки. Выбор объема и техники операции при уретероцеле зависит от ряда факторов – интенсивность клинических проявлений, функциональное состояние почек, наличие значимого препятствия на пути оттока мочи, вариант порока (ортотопический или гетеротопический), размеры кистообразного расширения. В большинстве случаев операции выполняются эндоскопическим способом.
Возможны следующие виды хирургического вмешательства:
- эндоскопическое электрорассечение патологического выпячивания мочеточниковой стенки – проводится при небольших размерах ортотопического или гетеротопического порока, приводящего к незначительным функциональным нарушениям;
- иссечение оболочек кисты и пересадка мочеточника с воссозданием правильной анатомии уретеро-пузырного сегмента – операция возможна при ортотопическом варианте, в т.ч. двустороннем;
- удаление почки с аспирацией содержимого уретероцеле – выполняется при критическом повреждении паренхимы, когда наступила функциональная гибель органа.
Наибольшие сложности хирургической коррекции наблюдаются при гетеротопическом уретероцеле. Объем и техника операции максимально персонализированны (детально продумываются для каждого пациента). В большинстве случаев гетеротопические кисты мочеточника имеют большие размеры, поэтому проведение эндоскопической операции невозможно. Для лечения этой формы заболевания проводятся классические вмешательства через разрез, который обеспечивает достаточную визуализацию патологического процесса.
Читайте также:
