Внутричерепные метастазы на МРТ
Обновлено: 26.07.2024
b применяется в случаях невозможности радикального удаления опухоли, при развитии рецидивов опухоли, в т.ч. гормонально-активных аденом, при неэффективности или невозможности проведения консервативного лечения.
Основные варианты локализации первичных опухолей, метастазирующих в головной мозг: рак легкого, рак молочной железы, рак толстого кишечника, рак почки, меланома кожи. По данным Shaw E,, 1993, каждый третий больной раком легкого или молочный железы, а при меланомах – 3 из 4 пациентов страдают от метастатического поражения мозга [10]. Метастазирование раковых опухолей в головной мозг происходит преимущественно гематогенным путем из первичных опухолей или метастазов в других органах и тканях. Этот процесс коррелирует с объемом локального кровотока: до 80-85% метастазов возникают в больших полушариях мозга, от 10 до 15 % - в мозжечке и 3-5% - в стволе мозга [4;11]. Макроскопически, как правило, метастазы четко отграничены от мозгового вещества и имеют округлую форму. При гистоморфологическом исследовании метастазы также обычно хорошо отграничены от вещества мозга. Преимущественно «механическое» воздействие метастазов на мозговую ткань (в отличие от диффузного роста глиобластом) отмечает Корниенко В.Н. (2006), на основании сравнения данных диффузионно-взвешенной МРТ [12]. Siomin V. и соавт. (2005) отмечают возможную инфильтрацию прилежащей ткани, особенно в случае мелкоклеточного рака легкого и меланомы, или микроскопические отсевы раковых клеток, которые не могут быть выявлены [5]. Наличие кистозного компонента может быть обусловлено некрозом, скоплением измененного кератина (сквамозноклеточные раки) или повышенной секрецией слизи (аденокарциномы). К кровоизлияниям более всего склонны метастазы меланомы и хориокарциномы, несколько реже - почечноклеточного рака и бронхогенных карцином, но т.к. бронхогенные метастазы встречаются значительно чаще, то они являются ведущей причиной развития геморрагий [11].
Течение заболевания у пациентов с МГМ носит, в большинстве случаев, агрессивный характер. Почти у 80% пациентов имеются множественные (>3 очагов) МГМ на момент постановки диагноза, и, примерно, 10-15% метастатических очагов находятся в глубинных отделах головного мозга. У этих пациентов часто имеются клинические проявления неврологической и когнитивной дисфункции, поэтому улучшение функционального статуса и качества жизни таких больных, так же важно, как и увеличение общей выживаемости (ОВ). Прогноз у пациентов с МГМ остаётся плохим: медиана ОВ не превышает одного месяца без лечения [13;14].
Общепризнанным стандартом диагностики метастазов в головном мозге является магнитного-резонансная томография (МРТ) с контрастным усилением. Другие методики (компьютерная томография, позитронно-эмиссионная томография) играют значительно меньшую, как правило, вспомогательную роль
Информативность различных режимов сканирования МРТ в диагностике внутримозговых метастазов:
Рис.1 МРТ без контрастного усиления. Картина внешне не измененного мозгаРис. 2 МРТ с контрастным усилением. Картина тотального метастатического поражения
Симптоматическое лечение. В большинстве случаев злокачественные, в т.ч. метастатические, опухоли сопровождаются ранним развитием перифокального отека. Отек усиливает объемное воздействие опухоли на мозговую ткань, приводя к ее сдавлению, очаговому нарушению функций мозга и повышению внутричерепного давления. Симптоматическое лечение метастазов в головном мозге осуществляется с помощью стероидных гормонов (Дексаметазон), которые способствуют стабилизации и уменьшению перифокального отека, что приводит к уменьшению или даже временному исчезновению симптомов, улучшая качество жизни больных. Однако, необходимо учитывать, что стероидные гормоны не влияют на рост опухоли, а, следовательно, их эффект временный и будет уменьшаться по мере продолжения роста патологического очага. Стероидные гормоны назначаются только лечащим врачом. Коррекция дозировки должна происходить по согласованию с ним. При этом следует соблюдать несколько простых, но важных правил:
- Допускается однократное внутримышечное введение до 8 мг Дексаметазона
- При двух-трехкратном введении препарата, последнее введение должно быть не позднее 16-17 часов, что наиболее соответствует естественному ритму выработки стероидных гормонов в организме
- Применение стероидных гормонов должно обязательно сопровождаться приемом препаратов подавляющих желудочную секрецию, для профилактики побочных эффектов.
Химиотерапия в этой группе пациентов имеет недостаточную эффективность из-за ограниченного проникновения большинства лекарственных препаратов через гематоэнцефалический барьер. Однако, как отмечает Peereboom D.M (2005) химиотерапия, безусловно, остается одним из основных видов лечения первичного очага и экстракраниальных метастазов большинства видов экстракраниальных злокачественных опухолей [15]. Таким образом, химиотерапия играет важную роль в профилактике появления новых метастазов в головном мозге.
В последние годы появилось и получило бурное развитие особое направление лекарственной терапии – таргетная (target – мишень), воздействие которой, в отличие от химиотерапии, определяется не токсическим влиянием на патологические клетки, а нарушением определенных метаболических процессов в опухоли, инактивацией специфических ферментативных реакций, подавлением роста опухолевых сосудов и т.д. Данное направление в онкологии в настоящее время занимает все большее место, в т.ч. и в лечении внутримозговых опухолей.
Хирургическое лечение до сих пор остается одним из основных методов лечения пациентов с МГМ [16;17]. Хирургическое лечение, как правило, быстро снижает клинические проявления масс-эффекта и обеспечивает возможность проведения гистологического и иммуногистохимического исследования опухоли [16;18]. Однако оперативное лечение метастазов в головном мозге не всегда возможно, особенно у пациентов с плохим функциональным статусом (ИК ≤70), с множественным метастатическим поражением головного мозга или в случае расположения метастазов в функциональных зонах мозга [19;20]. Рецидивы метастазов в месте операции встречаются от 10% до 50% случаев [21;22].
Облучение всего головного мозга (ОВГМ) назначается в самостоятельном варианте лечения, или как адъювантное лечение после хирургического или радиохирургического лечения. Проведение ОВГМ обеспечивает контроль как видимых МГМ, так и микрометастазов [23;24]. Последнее обстоятельство играет, по мнению некоторых специалистов, еще и «профилактическую» роль, хотя подобный подход обоснован, по-видимому, только при мелкоклеточном раке легкого [4;25]. ОВГМ проводится чаще всего в суммарной очаговой дозе 20 Гр за 5 фракций, 30 Гр за 10 или 15 фракций и 40 Гр за 15 или 20 фракций [5]. В среднем, выживаемость пациентов после проведения ОВГМ в самостоятельном варианте составляет около четырёх месяцев и 6-9 месяцев в случае проведения комбинированного лечения (хирургическая резекция и ОВГМ) [13;26-28].
Стереотаксическая радиохирургия (СРХ) обеспечивает за одну лечебную сессию селективное облучение небольших по объему внутричерепных патологических очагов с минимизацией облучения окружающих нормальных тканей мозга 31. СРХ становится методом выбора для лечения одиночных и множественных МГМ из-за хорошего локального контроля опухоли и низкого процента осложнений [30;32]. Радиохирургия с применением Гамма-ножа является хорошо отработанным и широко доступным в развитых странах методом лечения внутримозговых метастазов. Получившая развитие и в нашей стране, данная методика позволяет оказывать высокотехнологичную и эффективную помощь онкологическим больным, способствуя как увеличению продолжительности их жизни, так и сохраняя ее качество.
Табл. 1 Основные морфологические изменения в метастазах после проведения СРХ [33]РЕЗУЛЬТАТЫ СТЕРЕОТАКСИЧЕСКОЙ РАДИОХИРУРГИИ МЕТАСТАЗОВ
НА АППАРАТЕ ГАММА-НОЖ (СРХГН)
Рис. 4 Метастазы немелкоклеточного рака легкого в головной мозг до СРХГН и через 1 год после СРХГН
Рис. 5 Метастазы немелкоклеточного рака легкого в головной мозг до СРХГН и через 1 год после СРХГН
Рис. 6 Солитарный метастаз почечно-клеточного рака в хиазмально-селлярной области до СРХГН и через 9 месяц после СРХГН
Данный пример наглядно демонстрирует возможность безопасного и высокоэффективного применения СРХГН вблизи функционально важных интракраниальных структур (в данном случае – зрительных нервов, хиазмы и зрительных трактов), с быстрым и очевидным клиническим улучшением. При этом падение дозы от 18 Гр (по краю опухоли) до 8 Гр (безопасной для зрительных нервов) между опухолью и зрительными путями, происходит на расстоянии менее 3 мм.
Данный пример наглядно демонстрирует возможность безопасного и высокоэффективного применения СРХГН вблизи функционально важных интракраниальных структур (в данном случае – зрительных нервов, хиазмы и зрительных трактов), с быстрым и очевидным клиническим улучшением. При этом падение дозы от 18 Гр (по краю опухоли) до 8 Гр (безопасной для зрительных нервов) между опухолью и зрительными путями, происходит на расстоянии менее 3 мм.
Можно ли лечить Гамма-ножом метастазы размером более 3 см?
Да, можно. Для этого применяется т.н. стажированная (этапная) радиохирургия.
Стажированная радиохирургия (stage - этап) позволяет проводить облучение крупных метастазов 3-4 см за 2-3 сеанса облучения с интервалом в 2-4 недели. На первом этапе, крупная опухоль облучается дозой более низкой, чем применяются обычно: 10-12 Гр по краю опухоли. Такое воздействие в большинстве случаев приводит к кратковременному уменьшению объема опухоли в срок 2-4 недели после облучения. Однако, эффект от данного воздействия будет нестойким и в последующем начнется рецидивный рост. Для того, чтобы избежать этого - проводится второй (реже - третий) сеанс радиохирургии, в течение которого можно подвести к уменьшившейся опухоли бОльшую дозу облучения, чем на первом этапе. Такое этапное воздействие позволяет более эффективно и безопасно облучать крупные опухоли и является своего рода аналогом гипофракционированного (до 5 сеансов) облучения на линейных ускорителях.
Когда оправдано проведение стажированной радиохирургии? В первую очередь, при наличии крупных метастазов расположенных в функционально важных и глубинно расположенных зонах головного мозга, т.е. там, где хирургическое удаление крайне рискованно или невозможно. Так же возможно проведение стажированной радиохирургии при наличии общих противопоказаний к хирургическому удалению опухоли, например, при сопутствующих тяжелых заболеваниях (сахарный диабет, ишемическая болезнь сердца и др), либо при одновременном метастатическом поражении других органов.
Рис.7 Результат стажированной радиохирургии крупного (4 см) метастаза почечно-клеточного рака.Слева: опухоль в глубинных отделах левой височной доли с ростом в височный рог левого бокового желудочка, с начальной компрессией левой ножки мозга. Справа: через 8 месяцев после второго сеанса облучения. Полный регресс метастаза. Видны крупные магистральные артерии, ранее вовлеченные в опухоль.
Возможно ли проведение облучения всего головного мозга после применения Гамма-ножа?
Да, возможно. Хотя среди большинства традиционных радиологов, не знакомых с радиохирургией, бытует мнение, что даже однократное ее проведение радиохирургии навсегда исключает возможность дальнейшего применения облучения всего мозга. На самом деле это не так. Сочетание обоих методов не только возможно, но в некоторых случаях и оправдано. Практика совместного применения хорошо зарекомендовала себя как в виде методики стереотаксического радиохирургического буста с последующим общим облучением головы (например, при множественных крупных внутримозговых или их сочетании с метастатическим поражением оболочек), так и на разных этапах лечения, когда у пациентов сначала выявляются одиночные или в ограниченном количестве метастазы, которые облучают радиохирургически, в т.ч. повторными сеансами радиохирургии, но в какой-то момент (например, при одномоментном появлении большого количества новых метастазов) оправдано проведение тотального облучения.
Стоит отметить, что т.н. "профилактический" эффект общего облучения мозга не имеет особенного смысла, т.к. любые опухолевые клетки (метастазы), попавшие в головной мозг с током крови после окончания курса такой радиотерапии так же дадут активный рост, если не проводить лекарственную терапию (таргетную, химию- или иммунотерапию)
Рис. 8 Сочетанное применение стереотаксического радиохирургического буста и облучения всего мозга (с интервалом в 7 дней) при наличии крупных, тесно расположенных метастазов в полушариях мозжечка.Слева: на момент радиохирургии. Справа: через 3 месяца после окончания курса лечения
Метастазы в головном мозге
Метастазы в головном мозге (или вторичные новообразования) — явление, которое говорит о прогрессировании болезни. Диагностируется у 15-25% пациентов со злокачественными новообразованиями и встречается чаще первичного поражения головного мозга. Клетки первичной опухоли могут распространяться по организму гематогенным (с кровотоком) или лимфогенным (с током лимфы) путем, в головной мозг попадают гематогенным путем. Ниже приведены заболевания, при которых наиболее часто происходит вторичное поражение головного мозга:
- раке легкого (48%), особенно у мужчин,
- раке молочной железы (15%),
- меланоме (9%),
- раке толстой кишки (5%),
- раке почки (4%). При остальных опухолях реже (Alfred Yung W.K., 2003 г.).
Когда первичную локализацию опухоли затруднительно диагностировать, тогда говорят о метастазах из не установленного первичного очага.
Внутричерепные метастазы обычно развиваются в течение 6-24 месяцев с момента выявления первичной опухоли и в 10-20% случаев диагностируются раньше первичного очага.
Симптомы
Метастазы в мозг: снять симптомы и вылечить
Нейрохирург из известного медицинского исследовательского центра City of Hope (США) Рахул Жандиал (Rahul Jandial) рекомендует онкологическим пациентам обратить внимание на появление всего четырех групп симптомов, которые дают возможность раннего выявления метастазов в головном мозге.
Читать далее
- Головная боль (24-53%) — впервые возникшая или непривычного характера;
- Нарушение координации движений, внезапные падения (23-41%);
- Общее плохое самочувствие, вялость, сонливость, утомляемость;
- Потеря памяти, сложности с привычными действиями и решениями;
- Онемение, покалывание, боли различной локализации;
- Изменения личности;
- Быстрая смена эмоций или странное поведение;
- Впервые возникшие судороги;
- Нарушения речи;
- Ухудшение зрения, двоение;
- Рвота — с тошнотой или без;
- Слабость каких-то частей тела;
- Симптомы, связанные с давлением опухоли на различные участки мозга.
Диагностика:
- МРТ головного мозга с контрастным усилением — самый информативный и обязательный во всех случаях метод. Остальные методы второстепенны и служат только либо для поиска первичного очага, либо для уточнения распространенности процесса в других органах. Причем при тех опухолях, для которых головной мозг служит «излюбленным» органом для метастазирования, МРТ зачастую может выполняться и без каких-либо симптомов, подозрительных на поражение ЦНС;
- Консультации невролога (рефлексы, скорость реакции, мышечная сила);
- Консультация офтальмолога (острота и поля зрения, глазное дно);
- Консультации нейрохирурга, онколога;
- ЭЭГ (электроэнцефалография) при судорогах или эпизодах потери сознания;
- Люмбальная (спинномозговая) пункция в крайне редких случаях;
- ПЭТ-КТ , КТ и/или МРТ мозга для подтверждения диагноза и определения локализации первичной опухоли;
- биопсия (если еще не выявлена первичная опухоль);
- рентгенограмма, КТ грудной клетки, маммография, КТ брюшной полости, таза для выявления первичного очага.
Лечение
Выбор метода лечения зависит от количества, размеров, типа опухоли, возраста пациента и его общего состояния (наличие сопутствующих заболеваний), от того, проводилось ли уже лечение по поводу первичной опухоли и какое.
Цель — облегчить симптомы, улучшить качество жизни.
Для эффективной борьбы с заболеванием часто требуется комбинация нескольких видов.
Виды лечения
Используется, когда имеется опухоль единичная, больших размеров, вызывает серьезные неврологические расстройства. Образование может быть полностью удалено или уменьшено в размере. Это помогает уменьшить неврологический дефицит, облегчить симптомы и предотвратить быструю гибель пациента.
Применяется, как правило, в дополнение к лучевой терапии либо при ее неэффективности и невозможности хирургии, направлено в основном на борьбу с внемозговыми метастазами.
3. Лекарственная терапия для облегчения симптомов:
- кортикостероиды,
- противосудорожные,
- обезболивающие,
- мочегонные и другие.
4. Лучевая терапия:
А. Тотальное облучение всего головного мозга. Используется для лечения множественных образований. Требуется от 5 до 10 сеансов в течение 1-2-х недель.
Б. Стереотаксическая радиохирургия и радиотерапия — в настоящее время ведущий, наиболее эффективный и безопасный метод лечения единичных внутримозговых метастазов. При необходимости метод возможно использовать повторно, в случае появления новых очагов или рецидива ранее облученных. Метод может быть реализован на гамма-ноже, кибер-ноже либо модифицированном под радиохирургию линейном ускорителе. Гамма-нож, как исторически сложилось, является золотым стандартом в лечении единичных метастазов в головном мозге. Однако с появлением кибер-ножа, последний оказался сопоставим по эффективности с гамма-ножом, при этом обладает многими преимуществами.
Результаты лечения с помощью радиохирургии метастаза рака молочной железы в головном мозге: слева - до радиохирургии,
в центре - через 45 дней после лечения, справа - через 4 месяца
Кибер-Нож — это роботизированная система радиохирургии, разработана в США в 1987 году для лечения опухолей в области головы и основания черепа. Несмотря на свое название, лечение на Кибер-Ноже — не хирургическая операция, а неинвазивная и безболезненная альтернатива хирургическому вмешательству. Система обеспечивает высокие дозы радиации непосредственно в очаге поражения. Используется для лечения труднодоступных опухолей, подходит пациентам с противопоказаниями к операции по состоянию здоровья и тем, кто от нее отказывается.
Отличия Кибер-Ножа и Гамма-ножа
КиберНож и Гамма-нож считаются двумя эффективными системами, на которых без разрезов лечат пациентов со злокачественными и доброкачественными внутричерепными опухолями. Однако различия между ними для пациента могут быть весьма чувствительны — в прямом смысле слова.
Читать далее
КиберНож — это уникальное в своем роде устройство по нескольким причинам.
Во-первых, используется программное обеспечение наведения на облучаемую опухоль, чтобы отслеживать и постоянно корректировать лечение, даже при движении пациента. Это позволяет обойтись без жесткой фиксирующей металлической рамы, которая используется на гамма-ноже и прикручивается к голове пациента винтами.
Во-вторых, позволяет выполнять более одного сеанса радиохирургии. Например, если опухоль окажется больших размеров, или расположена близко к критическим структурам (таким, как зрительные тракты) или если требуется облучить большое количество метастазов радиорезистентной опухоли (меланомы или рака почки).
В-третьих, точность обработки в системе не имеет себе равных. Его способность лечить опухоли максимально щадит окружающие здоровые ткани.
Обычно требуется от 1 до 5 амбулаторных процедур, каждая из которых длится 30-90 минут. Возможны минимальные побочные эффекты (головная боль, головокружение, сонливость), которые проходят в течение первой недели или двух после лечения.
Осложнения заболевания и прогноз при метастатическом поражении головного мозга
Возможные осложнения : самое серьезное из них — это неминуемая гибель пациента в результате дислокации жизненно важных структур головного мозга по причине отека и вклинения мозга или давления на них метастатической опухолью при отсутствии какого-либо лечения. Предшествовать этому могут параличи, судороги, постепенное или резкое угнетение сознания, нарушения, вплоть до потери, зрения, слуха, и других видов чувств, нарушения сердечной и дыхательной деятельности.
Прогноз зависит от типа опухоли и ее реакции на терапию, распространенности процесса, времени от момента диагностирования до начала лечения, правильности выбранной лечебной тактики.
Но в целом появление метастазов в головном мозге — это уже неблагоприятный прогноз.
Продолжительность жизни больных с метастазами в мозге (по данным исследований) в зависимости от вида и сроков начала терапии, первичной опухоли, числа метастазов составляет от 3 до 16 месяцев, без лечения — 1-2 месяца (Wen P.Y. et al., 2001 г.).
Использование такой современной технологии, как Кибер-Нож, дает надежду пациентам на большую выживаемость.
Наши консультанты ответят на все Ваши вопросы, а опытные онкологи определят
необходимость в лечении КиберНожом.
Метастазы головного мозга
К другим первичным опухолям, способным давать метастазы в головной мозг, относятся меланома, саркома и опухоли из почек, а также толстого кишечника. Иногда первичный очаг, дающий метастаз в головной мозг, трудно определить. При этом стоит отметить, что метастазы в мозге встречаются чаще, чем сами первичные опухоли головного мозга. В ряде случаев метастазы в головной мозг могут быть первыми клиническими проявлениями основного онкологического заболевания. Например, около 10% больных раком легкого впервые обращаются к врачу в связи с неврологическими нарушениями.
Метастазы в головной мозг могут распространяться несколькими путями - инфильтрацией в окружающие ткани, но чаще всего через кровоток и по лимфатическим путям. Также может выявляться единичный метастаз или множественное поражение головного мозга.
Современные методы обследования центральной нервной системы позволило выяснить, что в настоящее время заболеваемость метастатическими опухолями головного мозга составляет около 14 случаев на 100000 населения в год, т.е. превосходит заболеваемость первичными опухолями мозга.
Клинические проявления метастазов головного мозга.
Симптоматика зависит от размеров внутричерепных опухолевых очагов, их количества и расположения. Принципиально клинические симптомы можно разделить на локальные, обусловленные расположением опухоли в конкретном отделе мозга, отвечающем за определённые функции определённого органа, и общемозговые симптомы, связанные с размером дополнительной опухолевой ткани, мешающей функционированию самого мозга. К примеру, опухоль рядом со структурами, обеспечивающими иннервацию глаза, проявится выпадением полей зрения, когда глазом не воспринимаются отдельные участки сектора обзора. Множество мелких узлов даст картину отёка головного мозга, поскольку лишние граммы опухоли в замкнутой черепной коробке мешают нормальной циркуляции жидкостей и сдавливают нормальные ткани. У половины больных вторичные новообразования головного мозга откликаются головной болью. Со временем рост метастазов сделает боль постоянной, а замкнутость пространства приведёт к невыносимой интенсивности. Нередки головокружения и двоение, если смотреть обоими глазами. У каждого пятого пациента развиваются двигательные нарушения вплоть до пареза половины тела. У каждого шестого страдают интеллектуальные способности, столько же мучается от изменений поведения, нарушений движений и походки, чуть реже отмечаются судороги, но и совершенно бессимптомное течение, когда метастатические образования выявляют лишь при обследовании, тоже не редкость. Отёк ткани вокруг опухоли — перифокальный отёк вкупе с повышением внутричерепного давления (ВЧД) вызывают общемозговые симптомы с головной болью, головокружением, двоением, иногда рвотой. Похожий на инсульт апоплексический вариант, развивается остро и проявляется очаговыми нарушениями — свидетельством поражения определённого участка мозга. Такой вариант, как правило, связан либо с закупоркой сосуда, либо его разрывом опухолью с последующим кровоизлиянием в головной мозг. Ремиттирующий вариант характеризуется волнообразным течением, когда симптомы то уменьшаются, то прогрессируют, напоминая атеросклеротическое поражение сосудов.
Клинический пример № 1:
Пациентка К., 56 лет, обратилась амбулаторно в кабинет магнитно-резонансной томографии по поводу головокружений, шаткости походки.
В анамнезе рак правой молочной железы, резекция молочной железы, прохождение курсов химиотерапии.
При исследовании головного мозга путем магнитно-резонансной томографии в различных режимах выявлен единичный метастатический очаг поражения головного мозга, локализованный в левом полушарии мозжечка, с наличием перифокального отека, распространяющегося на большую часть мозжечка. Данная локализация метастаза определяла симптоматику (головокружение, шаткость походки).

При проведении внутривенного контрастного усиления определены более точные размеры и границы метастатической опухоли.

Клинический пример №2
Пациентка К., 61 года, обратилась в кабинет магнитно-резонансной томографии по поводу исследования головного мозга, беспокоят головные боли.
В анамнезе рак молочной железы, операция по поводу удаления образования не проведена, идёт диагностический поиск метастатического поражения других органов.
При проведении магнитно-резонансной томографии в различных режимах и трёх проекциях с применением внутривенного контрастного усиления выявлено множественное метастатическое поражение головного мозга с наличием зон перифокального отёка.


Помимо метастазов очевидных при нативном (бесконтрастном) сканировании, при внутривенном контрастном усилении выявляются дополнительные очаги метастатического поражения головного мозга более малых размеров, не визуализируемых ранее.

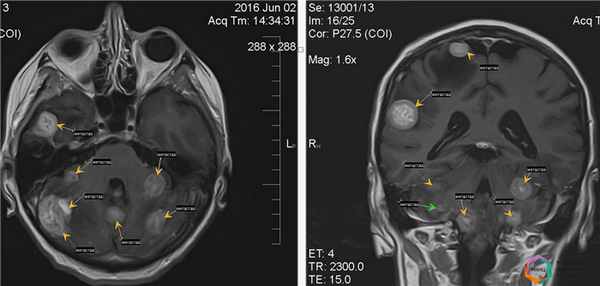
Благодаря проведению МРТ в данных двух примерах удалось определить точную причину головных болей, головокружения и шаткости походки, с максимальной точностью определить количество очагов, локализацию метастатического процесса и его распространенность, а также при помощи контрастного усиления выявить метастазы, не визуализируемые при бесконтрастном сканировании, что в дальнейшем определило тактику лечения данного заболевания.
После проведения исследования и получения результатов МРТ пациентами пройдена консультация лечащего врача и назначена своевременная химиотерапия.
В каждом случае химиотерапия специфическая для данной картины заболевания, выявленной при магнитно-резонансной томографии. После проведения курса (курсов) химиотерапии пациенты возвращаются на МРТ для оценки динамики заболевания, которая зачастую бывает положительной (уменьшение размеров метастатической опухоли, уменьшение количества метастазов), в результате своевременного обращения ко врачу, прохождения МРТ и назначения адекватной терапии после получения результатов МРТ.
Уважаемый посетитель!
Уведомляем Вас о том, что на данном сайте содержится информация, предназначенная для медицинских специалистов (дипломированных медицинских работников, студентов медицинского образовательного учреждения или представителей компании, работающей в сфере здравоохранения)
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с сайта без предварительной консультации с врачом.
Вы являетесь сотрудником сферы здравоохранения?
Внутричерепные метастатические опухоли
В течение длительного времени считалось, что метастазы составляют около 20% опухолей центральной нервной системы (ЦНС), а заболеваемость ими - примерно 2 на 100 тысяч населения.
С появлением современных методов обследования и увеличением продолжительности жизни онкологических больных стало ясно, что в настоящее время заболеваемость метастатическими (вторичными) опухолями ЦНС составляет около 14 на 100 тысяч населения в год, т.е. превосходит заболеваемость первичными опухолями ЦНС.
Однако до сих пор число больных с внутричерепными метастазами в нейрохирургических клиниках не превышает 20-25%. Это связано с тем, что онкологические больные в IV стадии заболевания, даже при наличии соответствующей симптоматики, к нейрохирургам обычно не направляются.
Тем не менее, даже в этих случаях внутричерепные метастазы могут являться наиболее существенной причиной тяжести состояния и, в конечном, счете, смерти больного, а современное нейрохирургическое лечение позволяет улучшить качество и увеличить продолжительности жизни.
У взрослых чаще всего (в 40% случаев) встречаются метастазы рака легкого (обычно мелкоклеточного), рака молочной железы (10%), почечно-клеточного рака (7%), рака желудочно-кишечного тракта (6%) и меланомы (от 3 до 15% в разных странах). Число метастазов в ЦНС всех остальных опухолей не превышает 15%.
У детей чаще всего наблюдаются метастазы нейробластомы, рабдомиосаркомы и опухоли Вилмса (нефробластомы).
В 50% случаев метастазы в головной мозг бывают единичными, в 50% - множественными. Они могут располагаться в различных анатомических образованиях мозга: в мозговом веществе, в твердой или в мягкой мозговой оболочке, в субарахноидальном пространстве и желудочках мозга и распространяться по ликворным путям и околососудистым пространствам.
Карциномы и саркомы чаще метастазируют в вещество головного мозга, метастазы при лейкозах преимущественно поражают мягкие мозговые оболочки, карциномы молочной железы имеют тенденцию к метастазированию в твердую мозговую оболочку с распространением в ткань мозга. Карциномы предстательной железы чаще всего метастазируют в кости черепа и позвоночник, реже - в головной и спинной мозг.
Большинство метастазов поражает полушария головного мозга, обычно белое вещество. Метастазы в ствол мозга и спинной мозг редки. Метастазы рака легких могут сопровождаться нагноением.
Внутримозговые метастазы имеют чаще округлую форму и обычно отграничены от мозгового вещества. Во многих случаях отмечается отек тканей вокруг опухолевого узла. Иногда отек может быть очень выраженным даже при небольших метастазах.
Внутримозговые метастазы часто имеют низкую степень дифференцировки и не полностью обладают морфологическими признаками первичной опухоли. Это затрудняет диагностику, особенно при метастазах из не выявленного первичного очага.
Цитологическое исследование спинномозговой жидкости может оказаться целесообразным только в случае распространения опухоли по ликворным пространствам, поэтому в остальных случаях спинномозговая пункция до операции обычно не производится.
Клиническая картина
Основанием для подозрения на метастатическое поражение головного мозга у онкологического больного может служить появление неврологической симптоматики, хотя примерно в 30% случаев метастазы в ЦНС могут не проявляться. При появлении симптомов они постепенно нарастают.
Диагностика
Наличие метастазов в ЦНС подтверждается с помощью магнитно-резонансной томографии (МРТ) с контрастированием специальным препаратом. Обычно метастазы выглядят как зоны повышенного сигнала.
Наличие одиночного очага, выявленного при МРТ или компьютерной томографии (КТ) у больных распространенным раком, не является однозначным признаком метастатического поражения головного мозга.
При обнаружении очага кольцевидной формы следует дифференцировать с абсцессом (нагноением), гематомой (кровоизлиянием) в стадии рассасывания, злокачественной глиомой, гранулемой, лучевым некрозом.
В сомнительных случаях проводится стереотаксическая биопсия очага с целью уточнения гистологического диагноза.
В 15% случаев внутричерепные метастазы являются первым проявлением онкологического заболевания. Поэтому при неизвестном первичном очаге поражения, учитывая наиболее вероятные источники метастазирования в ЦНС, необходимо проведение детального обследования для выявления первичной опухоли.
Всем больным показано обследование у онколога, включающее рентгенографию и (при негативных результатах рентгенографии) КТ органов грудной полости, маммографию (у женщин), радиоизотопное сканирование костей, анализ кала на скрытую кровь. Иногда выявить источник метастазирования помогает гистологическое исследование удаленной опухоли в головном мозге.
Лечение
Хирургическое вмешательство является эффективным методом при многих видах метастазов и особенно показано при лечении опухолей, нечувствительных к облучению.
Для принятия решения о показаниях к операции оценивается общее состояние больного, техническая возможность удаления метастазов и перспективы комбинированного лечения при наличии метастатического поражения других органов и систем.
Современные технические возможности позволяют диагностировать и оперировать метастазы на ранней стадии и небольших размеров.
Использование современных методов ультразвуковой диагностики позволяет точно локализовать опухоль, определить направление доступа и избежать повреждения функционально значимых зон головного мозга.
Удаление метастатических опухолей, особенно больших размеров и расположенных в функционально важных зонах, производится обычно по тем же принципам, что и остальных опухолей ЦНС, т.е. фрагментированием.
Увеличить вероятность полного уничтожения опухоли после операции можно за счет облучения ложа опухоли лучом лазера. Ведутся экспериментальные работы по использованию фотодинамической терапии во время операции.
ЛУЧЕВАЯ ТЕРАПИЯ
При метастатических опухолях ЦНС в большинстве случаев необходимо облучение всего головного мозга. Для этого используются боковые противоположные поля.
Они должны охватывать пространство от свода до основания черепа и от верхнего края глазницы до сосцевидного отростка. Если опухоль находится в нижнем отделе лобной или височной доли, поле облучения должно охватывать нижний край орбиты и наружный слуховой проход. В этом случае устанавливаются блоки на хрусталик и основание черепа.
Обычная доза - 20 Гр за 4-5 фракций или 30 Гр за 10-12 фракций.
При лечении единичных метастазов добавляется местное облучение очага до суммарной дозы 50 Гр. При наличии глубинно расположенных и (или) множественных метастазов небольших размеров показан радиохирургический метод лечения.
Профилактическое облучение головного мозга после удаления мелкоклеточного рака легкого уменьшает число внутричерепных метастазов, но не влияет на показатели выживаемости.
ХИМИОТЕРАПИЯ
Выбор схемы химиотерапии зависит от характера первичного источника метастазирования.
СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ
Цель лечения больных с единичными или множественными метастазами на первых стадиях - стабилизация острой неврологической симптоматики, вызванной повышением внутричерепного давления или судорожным синдромом. Противоотечный эффект стероидных препаратов (дексаметазона в дозе не менее 8 мг в сутки) способствует обратному развитию гипертензионной и неврологической симптоматики.
Генерализованные или парциальные (частичные) припадки наблюдаются у больных с метастазами в ЦНС в 20% случаев, чаще при расположении узла вблизи коры головного мозга. Назначение противосудорожных препаратов (обычно барбитуратов или карбамазепина, в зависимости от особенностей приступов) ведет к уменьшению выраженности симптоматики.
Таким образом, можно рекомендовать следующее лечение больным с метастазами в ЦНС. При выявлении одиночного метастаза в головной или спинной мозг показано его удаление с последующей лучевой и (при необходимости) химиотерапией. Наличие метастазов в другие органы не является абсолютным противопоказанием для операции. В принятии решения учитываются тяжесть состояния больного и наличие возможности дальнейшего лечения. Альтернативным методом терапии может служить радиохирургия (чаще применяется гамма-нож или линейный ускоритель).
В случае выявления 2 или 3 метастазов, расположенных в поверхностных отделах полушарий мозга, также возможно хирургическое вмешательство (одномоментное или многоэтапное).
При множественных или расположенных в области жизненно важных структур метастазах оптимальным методом является радиохирургическое лечение, обычно комбинируемое с облучением всего головного мозга.
В качестве паллиативного средства назначается дексаметазон.
Средняя продолжительность жизни больных с метастазами в ЦНС без лечения не превышает 3 месяцев, при лучевой терапии без операции - около 4 месяцев, при комбинированном лечении, включающем операцию, превышает 2 года.
Мероприятия 2022 года
Архив мероприятий
Противораковое общество РОССИИ создано по инициативе ученых-онкологов и главных врачей онкологических диспансеров, представляющих более 50 регионов России, с целью претворения в жизнь программы профилактики рака в России
Рубрики
Контакты
Метастазы в головном мозге

«Специалисты TomoClinic помогут воздействовать на метастазы любого размера, как только мы сможем их диагностировать в головном мозге. Известно, что рак поражает голову в виде одиночных или множественных метастазов, и только в нашей клинике есть оборудование, позволяющее работать одновременно с несколькими новообразованиями и выбирать нужную лучевую нагрузку для каждого из них. Инновационные технологии и опыт радиологов дают возможность выбирать максимально эффективное лечение с минимальным влиянием на здоровые органы и тканы головного мозга, что дает лучший прогноз».
Что такое метастазирование в мозг?
Метастазы в мозгу — это вторичные новообразования в области мозга, которые возникают в результате перемещения раковых клеток из первичного очага заболевания. Метастазы появляются как осложнение онкологических новообразований. Метастазы в мозг способны спровоцировать практически все раковые опухоли, но есть и такие виды онкологии, которые метастазируют в разы чаще. Наиболее часто метастазы в голове образуются при опухолях:
- Почек.
- Легких.
- Кишечника.
- Молочных желез.
Примерно 50% от всего количества опухолей занимают патологии метастатического характера в головном мозге, которые берут начало из новообразования в легких.
Примерно в 30% случаев причиной метастазов в мозг является рак груди у женщины. Обычно в головном мозге метастазы развиваются у людей в возрасте 45-70 лет, то есть у людей старшей возрастной категории. Необходимо отметить такой момент, что у женщин и мужчин метастазы развиваются почти в одном проценте, но в то же время некоторые виды рака встречаются в разы чаще у представителей сильного пола. Существуют и такие типы метастазов, которые чаще поражают организм представительниц женского пола.
К примеру, когда речь заходит об опухоли легких, то наиболее часто заболевают мужчины, тогда как рак молочной железы в основном возникает у женщин.
Симптомы
Основные симптомы того, что очаги рака поразили головной мозг следующие:
- Головная боль.
- Эпилептические судороги.
- Высокое внутричерепное давление.
- Рвота и тошнота.
Для того, чтобы диагностировать метастазы, поразившие головной мозг, применяют такие методы современной диагностики, как КТ или МРТ. При этом МРТ делается с контрастом. Надо отметить, что чем раньше будет проведена диагностика и выявлены метастазы, тем быстрее специалисты смогут назначить индивидуальный план лечения пациенту, при котором будут использоваться максимально щадящие терапевтические процедуры. Помимо этого есть реальный шанс достичь и определенного регресса симптоматики неврологического типа.
Чем раньше будет проведена диагностика, тем выше шансы на полное выздоровление. Поэтому как только появляются негативные симптомы, надо не затягивая пройти обследование в современном медицинском центре. В TomoClinic специалисты клиники дадут объективную оценку состояния во время или после проведенной терапии, как для пациентов TomoClinic, так и для обратившихся из других медцентров. В клинике диагностируют и лечат как первичный, так и вторичный рак.
Диагностирование метастатического процесса в мозг
Выявить онкологический злокачественный процесс в головном мозгу крайне важно на ранних сроках, так как от этого зависят методы и результаты терапии. Для того, чтобы понять, поражен ли головной мозг и образовались ли метастазы, используют следующие варианты исследования:
- Магнитно-резонансная томография. При проведении МРТ доктор получает послойные изображения внутренних органов с высоким уровнем качества и точности. После исследования с помощью ПК и различных установленных программ происходит обработка информации и постановка диагноза специалистами.
- Компьютерная томография. КТ также помогает распознать проникновение очагов рака в головной мозг. Компьютерная томография делается при помощи рентгеновского оборудования, доктора получают послойные снимки органов и тканей.
- Для диагностирования также сдается кровь, проводится биохимия и берется биопсия на дальнейшее гистологическое обследование.

Лучевая терапия метастазов в голове
Инновационные решения в TomoClinic
В TomoClinic помимо других методик для лечения рака применяется метод томотерапии. Томотерапия — это максимально точное воздействие на опухоль и максимум защиты близлежащих органов и тканей. В то время, когда другие методы оказались не эффективными или была достигнута критическая доза облучения, TomoTherapy® HD добивается поставленной цели, убивая раковые клетки.
Лечение лучевой терапией
Суть лучевой терапии в том, что ионизирующее излучение в полной мере разрушает метастазы. В системе присутствует так называемый лепестковый коллиматор, который отвечает за точность дозировки в пораженные ткани человеческого организма. Поэтому близлежащие органы находятся под защитой от возможного облучения. Курс лучевой терапии составляет около 10-30 сеансов, каждый из которых длится приблизительно полчаса. Этим способом возможно лечение меланомы и других опухолей.
Метастазы в головном мозге можно лечить при помощи радиохирургии, но наиболее эффективный способ — это лечение лучевой терапией. Но важно понимать: такое лечение применяется только в тех случаях, когда метастазы имеют небольшой размер. Для пациента создается максимум комфорта, так как во время лечения он располагается в удобном положении, а также полностью отсутствуют боль и психологический дискомфорт.
Важно: как только появляются отрицательные симптомы, обратиться к врачам, которые диагностируют метастазы и назначат эффективное лечение. Только в этом случае можно рассчитывать на положительный прогноз.
Больше информации о томотерапии, оборудовании нашего центра, специалистах клиники и методах лечения вы можете найти на нашем сайте или позвонив нам.
TomoClinic: победим рак вместе.
Протоколы лечения
Для ознакомления с международными протоколами лечения от организаций ESMO и NCCN вы можете пройти по ссылке (зарегистрироваться, скачать PDF-файл) и узнать более детальную информацию о терапии метастазов головного мозга:
- (Central Nervous System Cancers — рак центральной нервной системы) (Central Nervous System Cancers — рак центральной нервной системы)
Первый визит в TomoClinic
Выбрав наш центр для диагностики, уточнения или подтверждения диагноза либо уже целенаправленно готовы к лечению, мы предоставим вам всю необходимую информацию, чтобы первый визит к нам прошел максимально результативно.
Комплексная консультация
Мы дадим вам несколько советов, чтобы вы получили максимальную отдачу от приема и консультации специалиста и точно знали, что делать дальше. Только вместе, в партнерстве с вами, мы сможем успешно бороться болезнью.
Обращайтесь в онкологический центр TomoClinic для лечения аденомы гипофиза, задавайте свои вопросы нашим специалистам по бесплатному номеру 0 (800) 33-45-69. Победим рак вместе!
Читайте также:
