Миофасциальный болевой синдром
Обновлено: 29.04.2024
Возникновение болей является тревожным сигналом организма о том, что в определенной области развивается проблема. Множество причин может повлечь возникновение такого дискомфорта. Самыми частыми виновниками становятся дегенеративно-дистрофические процессы (остеохондроз, артроз), а так же различные травмы, будь то ушибы, разрывы связок, или даже просто растяжения или перенапряжение не тренированных мышц.
Чрезмерные нагрузки на элементы опорно-двигательной системы или их физиологическое старение провоцирует развитие болезней. Поэтому даже незначительные боли могут оказаться предвестниками или причинами серьезных проблем. Своевременное обращение к врачу и правильное лечение позволит: предотвратить прогрессирование патологии, снять болевой синдром, предотвратить возникновение осложнений, а так же улучшит прогноз лечения и, в большинстве случаев, удастся излечиться или добиться стойкой ремиссии и не дать болезни развиваться дальше. Тем самым улучшается качество жизни и восстанавливается трудоспособность.
Болевой синдром любой локализации, возникший по любой причине, может запустить «цепную реакцию» под названием миофасциальный болевой синдром. Человек интуитивно при болях старается выбрать наиболее комфортное положение, и даже привычные движения совершаются по-другому – начинают активно задействоваться те мышцы, которые раньше использовались в меньшей мере. Организм стремится создать мышечный каркас для того чтобы обездвижить болезненную область. В последующем именно те мышцы, которые взяли на себя дополнительную нагрузку, обуславливают возникновение миофасциального болевого синдрома.
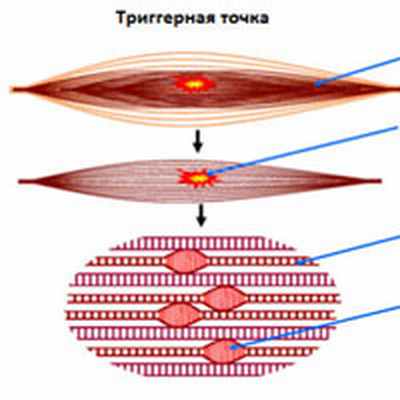
Миофасциальный болевой синдром (МБС) — хроническое, патологическое состояние, обусловленное формированием локальных мышечных спазмов или уплотнений, представленных болевыми точками (триггерами). Боли могут провоцироваться нажатием на эти точки, или движением мышц вовлеченных в патологический процесс. Данный синдром приводит к ограничению объема движений, и повышенной мышечной утомляемости.
При возникновении МБС боль распространяется по мышцам от первоисточника в окружающие мягкие ткани, что проявляется возникновением новых болезненных уплотнений (болевых точек). Эти участки уплотнения мышц не большие и имеют диаметр 0,1-0,3 см, но если их появляется большое количество, то они группируются, тем самым создавая триггерную зону диаметром от 1 см и более. Появление болевых точек происходит при перенапряжении и микротравматизации мышцы. МБС может вызывать нарушение нормального распределения нагрузок в ближайших суставах и приводить к раннему износу и даже деформации (искривлению).
- Патология позвоночника. Дегенеративно-дистрофические заболевания (остеохондроз любой локализации, артроз межпозвонковых суставов), травмы позвоночника являются источником боли, которая провоцирует мышцы спины к поддержанию повышенного тонуса. Так же фактором провоцирующим возникновение МСБ становится вынужденное, из-за боли, статичное положение, обуславливающее мышечное перенапряжение.
- Патология опорно-двигательной системы. деформация позвоночника, асимметрия нижних конечностей (одностороннее укорочение), асимметричность (перекос) таза, поперечное и продольное плоскостопие могут приводить к неправильному, не равномерному распределению нагрузки на мышцы, а так же хрящи и кости тела, что определят возникновение не только МБС , но и таких заболеваний как артроз, артрит, синовит, лигаментит. У 70% населения имеется сколиотическая деформация позвоночника и у 50% плоскостопие различных степеней.
- Вынужденная поза. Работа в однообразном положении тела, фиксации конечностей, статичное положение приводят к мышечной перегрузке.
- Стереотипные движения. Одинаковые повторяющиеся движения происходят с сокращением одних и тех же мышц, приводящее к их перенапряжению и неправильному распределению тонуса.
- Не адекватная нагрузка, в особенности нетренированных мышц. В результате возникает мышечное перенапряжение и микро надрывы.
- Ушибы. Непосредственная травматизация самой мышцы обуславливает нарушение структуры ее волокон. Следствием этого является нарушение функции, если функция одних волокон уменьшается, то функция других должна увеличиться, компенсируя недостаток первых, что и ведет к перегрузке последних.
- Соматические заболевания. Болезненность внутренних органов, провоцирует тоническое напряжение определенных групп мышц. При длительном сохранении болевого синдрома могут формироваться триггерные точки и хронический выраженный болевой синдром.
- Эмоциональное перенапряжение. Различные психоэмоциональные реакции, такие как стресс, тревога могут побуждать мышцы к тоническому напряжению. В свою очередь возникновение мышечно-тонических состояний, и их сохранение после перенесенного эмоционального переживания, способны формировать МБС и постепенное развитие хронической боли в спине (остеохондроз) отдающиеся в конечности.
Бывают активные и латентные триггерные точки. Активные болевые точки могут проявляться при движениях и даже в покое. Латентные точки в покое не болят, но при нажатии на них возникает резкая боль. Выделяются 3 формы миофасциального болевого синдрома: острая, подострая и хроническая. При острой форме болевой синдром поддерживается постоянно и усиливается при движениях. Подострая форма характеризуется болью только при движениях, и при покое не проявляется. При хронической форме МБС боли возникаю только при непосредственном нажатии на саму триггерную точку, а также при движениях может проявляться чувство дискомфорта.
Понимание причины заболевания требуется для подбора правильного лечения. Поэтому, в практике используется классификация МБС по этиологии: это может быть первичный миофасциальный болевой синдром, первопричиной которого, является непосредственное повреждение мышечного волокна – перенапряжение, микроразрывы; а так же вторичный МБС, первопричиной в этом случае служит боль в суставах, во внутренних органах, в позвоночнике.
Для жизни МБС не опасен, но в значительной степени может ухудшить ее качество, снизить трудоспособность и ускорить износ костных и хрящевых структур опорно-двигательной системы. Хронический болевой синдром изматывает человека физически, плохо отражается на психоэмоциональном состоянии, и может нарушать сон. Недосып усиливает усталость, негативно сказываясь на жизнедеятельности и трудовой активности.
Большую часть болей при дегенеративных патологиях опорно-двигательной системы обусловливает именно миофасциальный болевой синдром. Даже если убрать первоисточник болевых ощущений, при уже сформированном МБС, боль не уйдет, более того, неправильное распределение нагрузок в соседних, от пораженных мышц, областях будет провоцировать микротравматизацию и воспаление. Поэтому важно лечить не только артрозы суставов, протрузии и грыжи межпозвонковых дисков, бурситы, синовиты, но и окружающие мышцы.
Передовыми методами лечения миофасциального синдрома считается комплекс мер, воздействующий на все звенья цепочки патологических процессов, и обеспечивающий купирование первоисточника боли, улучшение микроциркуляции в, спазмированных, мышцах, за счет расслабления мышечного тонуса и непосредственного расширения просвета сосудов, восстановления процессов внутриклеточного обмена веществ и транспорта через мембрану клетки, а так же купирования воспаления.
Хороший эффект дают комбинации некоторых методов физиолечения, (Hil-терапия высокоинтенсивным лазером, ударно-волновая терапия, ультразвуковое воздействие с медицинскими препаратами) с массажем, различными вариантами блокад, лечебной физкультурой и медикаментозной терапией, а также использованием различных ортопедических изделий.
Миофасциальный синдром

Миофасциальный болевой синдром (МФБС) – неврологическое нарушение, при котором происходит непроизвольное сокращение мышц, сопровождающееся интенсивной болью. Диагностикой и лечением данного заболевания занимаются невролог и нейрохирург.
Миофасциальный синдром проявляется сильной болью в мышцах, окружающих позвоночник. Болезненные ощущения возникают из-за мышечных спазмов, вызывающихся дисбалансом в поперечно-полосатых миоцитах, например, при травме, остеохондрозе, переохлаждении и др. В результате этого процесса возникают триггерные точки – чрезвычайно раздраженные участки скелетных мышц. Такие уплотнения имеют небольшие размеры – около 1-3 мм, однако спазм способен расширяться, образуя большие области сверхчувствительности.
Так как 45% человеческого организма состоит именно из мышечных волокон, триггерные точки могут возникать практически по всему телу. Чаще всего они образуются в трапециевидной мышце, квадратной мышце поясницы, подлопаточной, грушевидной и подостной мышцах. При нажатии на точку-провокатор патологической импульсации человек чувствует ярко выраженную боль, которая может проявляться как в самом уплотнении, так и в отдаленных зонах отраженной боли.
Миофасциальный синдром требует обязательного медицинского вмешательства. При отсутствии лечения симптомы способны нарастать, значительно снижая качество жизни человека.
Симптомы миофасциального синдрома
Выделяют 3 основные стадии развития миофасциального болевого синдрома с присущими им характерными симптомами:
- 1 стадия. Данная стадия характеризуется скрытым хроническим течением патологии. У больного возникает чувство дискомфорта, ощущается несимметричность положения тела, при нажатии на триггерные точки возникает боль.
- 2 стадия. На этом этапе развития синдрома боль проявляется при физической нагрузке и движении телом. В состоянии покоя болезненность отсутствует.
- 3 стадия. На самой тяжелой стадии развития патологии боль присутствует как при физической нагрузке, так и в состоянии покоя.
Наиболее частая проблема, с которой сталкиваются пациенты с МФБС – это ограничение амплитуды движения тела из-за интенсивных болевых ощущений при сжатии мышц. При осмотре хорошо просматривается несимметричность мышц и наличие уплотненных болезненных участков. Нередко возникают отраженные боли – болезненные ощущения, находящиеся в местах, отдаленных от настоящего источника поражения.
Боль при МФБС может носить ноющий или схваткообразный характер. Интенсивность резко усиливается при поворотах корпусом, движении конечностями. На поздних стадиях синдрома болезненность приобретает хронический характер.
Помимо болевого синдрома патология может сопровождаться различными вегетативными дисфункциями:
- головокружением;
- ощущением нехватки воздуха;
- учащенным сердцебиением;
- нарушениями сна;
- тошнотой;
- слабостью;
- раздражительностью;
- повышенной потливостью.
Причины миофасциального синдрома
Миофасциальный синдром возникает в ответ на сочетание предрасполагающих и провоцирующих факторов.
Прежде всего, к патологии приводит нарушение движений тела, при которых происходит перенапряжение различных мышечных волокон. Так, к МФБС могут привести нарушения осанки и походки: сколиоз, кифоз, лордоз, синдром короткой ноги, плоскостопие и т.д. Провоцировать развитие нарушения могут физиологические особенности человека, например, укороченные плечи при удлиненном туловище, асимметричность таза, укороченные конечности. Также патология часто сопровождает остеохондроз, межпозвонковые грыжи и другие заболевания позвоночника.
Миофасциальный синдром может быть спровоцирован длительным нахождением в вынужденной позе (например, по роду своей работы), а также постоянными физическими нагрузками (например, при занятии профессиональным спортом).
Дать толчок к развитию болевого синдрома могут следующие факторы-провокаторы:
- острая перегрузка мышц – подъем тяжести, резкий наклон или поворот туловища;
- травма;
- ожирение;
- нарушение обмена веществ;
- переохлаждение;
- авитаминоз;
- стресс;
- гиподинамия;
- инфекционные поражения;
- интоксикация организма (особенно при курении, употреблении алкоголя и наркотиков).
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Миофасциальный болевой синдром: диагностика и лечение в Ярославле

Миофасциальный болевой синдром — это болевой синдром, связанный с формированием в мышце локальных болезненных участков, которые получили название триггерные точки. Помимо болевых ощущений формирование триггерных точек в мышцах приводит к нарушению их нормального функционирования, поэтому пациенты часто жалуются на невозможность совершить какое-либо движение. Патогенез миофасциального болевого синдрома сложен и до конца не ясен, но установлено, что триггерные точки, локализованные в мышце способны давать не только локальную боль, но и отраженные чувствительные признаки (боль, онемение, чувство «ползания мурашек») в отдаленных областях. К факторам, которые могут провоцировать развитие миофасциального болевого синдрома относят: одномоментную или повторяющуюся изо дня в день нагрузку на мышцы (тяжелый физический труд, неудобная поза), переохлаждение, стресс.
Диагностика миофасциального болевого синдрома базируется на подробном опросе пациента с целью выявить признаки мышечной боли, а также последующем тестировании мышц с поиском тех самых триггерных точек. Дополнительное обследование необходимо только, если появление боли связано с серьезной травмой, при которой необходимо исключить структурное повреждение скелета, связок, мышц, либо когда боль длительно сохраняется на фоне корректного лечения. На практике, к сожалению, можно столкнуться с тем, что миофасциальный синдром не распознается, а пациента заставляют выполнять дорогостоящие и чаще всего не нужные в данной ситуации обследования — магнитно-резонансную или компьютерную томографию.
Интересные факты: миофасциальный болевой синдром встречается намного чаще боли, связанной с грыжами межпозвоночных дисков, однако на практике встречается гипердиагностика именно дискогенной боли. Это происходит так: у пациента появляется боль с иррадиацией в ту или иную часть тела, возникает подозрение на сдавление корешка грыжей диска, выполняется магнитно-резонансная терапия, на которой обязательно обнаруживаются изменения дисков (в подавляющим большинстве случаев они бессимптомны) и пациент активно, но без эффекта занимается лечением боли, связанной с грыжей диска. Выход из ситуации — посетить специалиста, который вначале проведет внимательный осмотр, а не назначит сразу же дополнительное обследование.
Лечение миофасциального болевого синдрома во многом зависит от фазы процесса и его выраженности. Так в острый период не следует перегружать поврежденную мышцу и при выраженной боли требуется подбор обезболивающей терапии. В фазу регресса симптомов или при длительно существующих триггерных точках, рекомендуется обратить внимание на эргономику рабочей позы, придерживаться разумной двигательной активности, обучиться методам самопомощи, способным снять возникшую мышечную боль (специальные упражнения, техники миофасциального релиза с использованием специальных мячиков и роллеров). Также дополнительно могут помочь методы мануальной терапии, массажа, некоторые физиотерапевтические методики.
Узнать больше о миофасциальном болевом синдроме, а также решить эту проблему быстро и эффективно Вы можете, посетив специалистов нашего Центра.
Лечение миофасциального болевого синдрома (МФБС)
Миофасциальный болевой синдром (МФБС) – неврологическое нарушение, при котором происходит непроизвольное сокращение мышц, сопровождающееся интенсивной болью.
Диагностикой и лечением данного заболевания занимаются невролог и нейрохирург.
О заболевании
Миофасциальный синдром проявляется сильной болью в мышцах, окружающих позвоночник. Болезненные ощущения возникают из-за мышечных спазмов, вызывающихся дисбалансом в поперечно-полосатых миоцитах, например, при травме, остеохондрозе, переохлаждении и др. В результате этого процесса возникают триггерные точки – чрезвычайно раздраженные участки скелетных мышц. Такие уплотнения имеют небольшие размеры – около 1-3 мм, однако спазм способен расширяться, образуя большие области сверхчувствительности.
Так как 45% человеческого организма состоит именно из мышечных волокон, триггерные точки могут возникать практически по всему телу. Чаще всего они образуются в трапециевидной мышце, квадратной мышце поясницы, подлопаточной, грушевидной и подостной мышцах. При нажатии на точку-провокатор патологической импульсации человек чувствует ярко выраженную боль, которая может проявляться как в самом уплотнении, так и в отдаленных зонах отраженной боли.
Миофасциальный синдром требует обязательного медицинского вмешательства. При отсутствии лечения симптомы способны нарастать, значительно снижая качество жизни человека.
Симптомы
Выделяют 3 основные стадии развития миофасциального болевого синдрома с присущими им характерными симптомами:
- 1 стадия.Данная стадия характеризуется скрытым хроническим течением патологии. У больного возникает чувство дискомфорта, ощущается несимметричность положения тела, при нажатии на триггерные точки возникает боль.
- 2 стадия.На этом этапе развития синдрома боль проявляется при физической нагрузке и движении телом. В состоянии покоя болезненность отсутствует.
- 3 стадия.На самой тяжелой стадии развития патологии боль присутствует как при физической нагрузке, так и в состоянии покоя.
Наиболее частая проблема, с которой сталкиваются пациенты с МФБС – это ограничение амплитуды движения тела из-за интенсивных болевых ощущений при сжатии мышц. При осмотре хорошо просматривается несимметричность мышц и наличие уплотненных болезненных участков. Нередко возникают отраженные боли – болезненные ощущения, находящиеся в местах, отдаленных от настоящего источника поражения.
Боль при МФБС может носить ноющий или схваткообразный характер. Интенсивность резко усиливается при поворотах корпусом, движении конечностями. На поздних стадиях синдрома болезненность приобретает хронический характер.
Помимо болевого синдрома патология может сопровождаться различными вегетативными дисфункциями:
- головокружением;
- ощущением нехватки воздуха;
- учащенным сердцебиением;
- нарушениями сна;
- тошнотой;
- слабостью;
- раздражительностью;
- повышенной потливостью.

Экспертное мнение
Неврологи предупреждают, если вас неоднократно беспокоит «странная» боль в теле, причина которой неизвестна, стоит как можно раньше обратиться к специалисту. Только детальное обследование с исключением похожих заболеваний позволит установить правильный диагноз миофасциального болевого синдрома. Эта патология требует специфического базового лечения, которое способно полностью нормализовать общее состояние.
Причины
Миофасциальный синдром возникает в ответ на сочетание предрасполагающих и провоцирующих факторов.
Прежде всего, к патологии приводит нарушение движений тела, при которых происходит перенапряжение различных мышечных волокон. Так, к МФБС могут привести нарушения осанки и походки: сколиоз, кифоз, лордоз, синдром короткой ноги, плоскостопие и т.д. Провоцировать развитие нарушения могут физиологические особенности человека, например, укороченные плечи при удлиненном туловище, асимметричность таза, укороченные конечности. Также патология часто сопровождает остеохондроз, межпозвонковые грыжи и другие заболевания позвоночника.
Миофасциальный синдром может быть спровоцирован длительным нахождением в вынужденной позе (например, по роду своей работы), а также постоянными физическими нагрузками (например, при занятии профессиональным спортом).
Дать толчок к развитию болевого синдрома могут следующие факторы-провокаторы:
- острая перегрузка мышц – подъем тяжести, резкий наклон или поворот туловища;
- травма;
- ожирение;
- нарушение обмена веществ;
- переохлаждение;
- авитаминоз;
- стресс;
- гиподинамия;
- инфекционные поражения;
- интоксикация организма (особенно при курении, употреблении алкоголя и наркотиков).
Диагностика
Диагноз «миофасциальный болевой синдром» устанавливает врач-невролог или нейрохирург на основании жалоб пациента, личного осмотра и аппаратных методов диагностики.
На первичном приеме врач опрашивает пациента о симптомах, их длительности, локализации и интенсивности боли. Также специалист выявляет наличие предрасполагающих факторов (заболеваний позвоночника в анамнезе, сидячей работы, чрезмерных нагрузок и др.). После беседы невролог переходит к осмотру пациента. Методом пальпации специалист определяет местонахождение активных триггеров, оценивает осанку, амплитуду движений различных частей тела. Большое внимание уделяется оценке нервов, проверке рефлексов, выявлению онемения и покалывания конечностей.
При необходимости пациенту могут назначаться инструментальные исследования
По результатам комплексной диагностики врач подбирает наиболее подходящее в конкретном случае лечение.
Миофасциальная боль
Было отмечено что почти у 44 миллионов американцев бывают миофасциальные боли. Исследования в клиниках показали, что у 30 % пациентов с жалобами на боль были активные миофасциальные триггерные точки. Данные же из клиники, специализирующейся на головной и шейной боли, свидетельствуют о миофасциальной этиологии боли в 55 % случаев. Таким образом, было определено, что активные миофасциальные триггерные точки часто играют роль в симптоматике у пациентов с головными болями напряжения, болями в области поясницы, болями в области шеи, при темпоромандибулярных болях, при болях в плече и предплечье,, тазовых болях.
Для интерпретации результатов исследований распространенности миофасциальных болей важно различать активные миофасциальные триггерные точки и латентные миофасциальные триггерные точки. Латентные миофасциальные триггерные точки характеризуются участками напряжения в мышцах, не сопровождающиеся болевыми проявлениями. Активные миофасциальные триггерные точки сопровождаются болевым синдромом, который четко воспроизводится при нажатии на эти точки. Исследования о частоте миофасциальных болевых синдромов при ревматологических заболеваниях не проводились. Но отдельные авторы считают что они нередко не диагностируются и не лечатся, но присутствуют как болевой компонент при системных ревматологических заболеваниях (СКВ, ревматоидный артрит, остеоартрит). В настоящее время, под миофасциальным болевым синдромом (МБС) обозначают любые региональные проявления с отраженной болью, исходящие от мягких тканей (мышцы, связки, сухожилия). Название же миофасциальный означает, что основным источником боли является конкретная скелетная мышца. Для диагностики такого синдрома необходимо физикальное обследование и пальпаторное определение мышечных уплотнений (узлов), называемых триггерными точками в расположении связок скелетных мышц.
Миофасциальная триггерная точка это гиперчувствительный плотный узелок, который при нажатии дает характерную отраженную боль. При глубокой пальпации непосредственно в области триггера полностью воспроизводится болевые проявления у пациента.
Теоретически, у человека с пальпируемой триггерной точкой, как правило, бывают неопределенные боли и в покое. Но определение с помощью пальпации позволяет определить точно, в какой мышце есть дисфункция. Считается, что триггерные точки чаще встречаются в постуральных мышцах.
Исследователи делят МБС на два типа: Первичный MБС, при котором главная жалоба – это специфичная - мышечная триггерная боль и отсутствии другой скелетно-мышечной патологии; и вторичный MБС, который более распространен, и характеризуется мышечной болью и наличием другого основного заболевания опорно-двигательного аппарата (ревматоидный артрит, стеноз спинномозгового канала, грыжи диска, спондилолистез, переломы позвонков).
Независимо от интерпретации MБС, триггерные точки отличаются от болезненных участков при фибромиалгии тем, что пациент испытывает только локальную болезненность, без отраженной боли.
МБС это часто диагноз исключения, означающий, что исключены другие заболевания.
Факторы риска
Определенных факторов риска развития МБС не отмечается. Диагноз миофасциальный болевой синдром может быть выставлен врачом любому пациенту с болями в мягких тканях. МБС встречается в любом возрасте, но чаще в среднем возрасте, одинаково как у мужчин, так и у женщин. У людей с нарушенной осанкой (округленные и перекошенные плечи, и избыточным наклоном головы) -более высокий риск появления дискомфорта в осевых постуральных мышцах и появления триггерных точек .
Этиология
Точного объяснение феномена триггерной точки пока не получено. Есть определенные результаты электромиографии триггерных точек которые выявили низковольтную активность этих точек, напоминающую потенциалы действия. Предполагается, что миофасциальная триггерная точка – это кластер многочисленных микроскопических очагов с интенсивной активностью по всему узелку. Считается, что эти очаги возникают из фокального нарушения обмена веществ вследствие травмы или частых воздействий. Факторы, обычно считающиеся в качестве предрасполагающих к формированию триггерной точки, включают ухудшение общего состояния организма, нарушение осанки, повторяющееся механическое воздействие нарушение сна дефицит витаминов.
Прогноз
В несложных случаях миофасциальные болевые синдромы удается вылечить с помощью коррекции факторов, вызвавших появление триггеров и лечения миофасциального синдрома. При неэффективном лечении, миофасциальный синдром может привести к стойкому болевому синдрому. В некоторых случаях, центральная сенсибилизация приводит к широко распространенному болевому синдрому -. фибромиалгии.
Симптомы МБС
Миофасциальный болевой синдром боли может возникать из-за только одной триггерной точки, но обычно существует несколько триггерных точек, ответственных за любую боль в данной области. Это весьма распространенное явление, которое начинается с единственной триггерной точки с последующим развитием спутниковых триггерных точек, которые развиваются в течение длительного времени из-за механического дисбаланса, возникающего из-за сниженного диапазона движения и мышечной псевдослабости. Постоянное наличие триггерной зоны может привести к нейропластическим изменениям на уровне дорсального рога, которые заканчиваются усилением ощущения боли (происходит центральная сенсибилизация), с тенденцией распространения за пределы начально вовлеченной зоны. В некоторых случаях, сегментальная центральная сенсибилизация приводит к феноменам зеркальной боли (то есть, боль на противоположной стороне тела, в том же самом сегментальном расположении), а в других случаях, прогрессивное распространение сегментальной центральной сенсибилизации дает начало широко распространенной боли, которая характерна для фибромиалгии.
Боль в области поясницы
У боли в области поясницы существует много причин. Некоторые достаточно серьезны, такие как метастазы рака, остеомиелит, массивные грыжи диска (например, при синдроме конского хвоста), переломы позвонков, рак поджелудочной железы и аневризмы аорты. Однако обычная причина острой боли в пояснице - так называемое люмбаго. В 95 % случаев эта проблема излечивается в течение трех месяцев. В тех случаях, когда выздоровление не происходит, развитие хронического болевого синдрома в области поясницы обычно сопровождается обнаружением активных миофасциальных триггерных точек. Обычно в этот процесс вовлекаются группа мышц, quadratus lumborum; боль, исходящая от триггерных точек в этих мышцах, проявляется болями в пояснице, с редкой иррадиацией по ходу седалищного нерва или в пах. Триггерные точки с локализацией в мышце iliopsoas, являются также частой причиной хронической боли в области поясницы. Типичное распределение боли из мышцы iliopsoas - вертикальная связка в области поясницы и верхней части бедра. Триггерные точки исходящие из gluteus medius от подвздошного гребня являются частой причиной боли в области поясницы в крестце, с возможной иррадиацией в наружную часть бедра.
Боль в шее и плечах
Латентные триггерные точки - частая находка во многих мышцах задней части шеи и спины. Активные триггерные точки обычно располагаются в верхней части трапециевидной мышцы, мышцы поднимающей лопатку. Отраженная боль из трапециевидной мышцы обычно идет к задней поверхности шеи и к углу челюсти. Триггерные точки мышцы, поднимающей лопатку, вызывают боль в угле шеи и плеча; эта боль часто описывается как острая, особенно при активном использовании этой мышцы. Так как многие из мышц в этой области участвуют в постуральной функции, то их развитие нередко у работников офисов, у которых есть нарушения осанки. Поскольку верхняя трапециевидная и подниматель лопатки лопатки действуют синергично с несколькими другими мышцами (поднятии и фиксации лопатки,) возникновение одной триггерной точки инициирует появление спутниковых точек через смежные мышцы, участвующие в одном механизме движения.
Боль в бедре
Боль, являющуюся результатом нарушений функции тазобедренного сустава, обычно локализуется в нижней части передней поверхности бедра и в паху. Это локализация не характерна для миофасционального синдрома болей из мышцы iliopsoas. В большинстве случаев, пациенты жалуется на боль в наружной части бедра. У некоторых пациентах это происходит из-за trochanteric бурсита, но в большинстве случаев он связан с миофасциальными триггерными точками в смежных мышцах. Безусловно, обычные триггерные точки, дающие начало боли в наружной части бедра исходят из мышц gluteus medius и minimus в большой trochanter.
Тазовая боль
Гладкая мускулатура таза – нередкая зона расположения миофасциальных триггерных точек. В настоящее время, гинекологи и урологи стали чаще подозревать миофасциальные триггерные точки в генезе болевых синдромов, которые обычно связывали с простатитом, кокцигодинией, вульводинией. Наиболее показательным в этом плане является мышца levator ani. Триггерные точки в этой мышце могут сопровождаться болями в нижней части ягодиц.
Головные боли
Активные миофасциальные триггерные точки в мышцах шеи, плеча и лица - нередкий источник головных болей. Во многих случаях, головная боль имеет особенности, так называемая головная боли напряжения, но увеличивается подтверждение того, что миофасциальные триггерные точки могут инициировать головные боли при мигрени или быть составной частью механизма головной боли при головных болях напряжения и мигрени.Например триггерные точки в области сосцевидного отростка могут давать боль в области лица и в супраорбитальной области. Триггерные точки в верхней трапециевидной мышце могут давать боль в области лба или в виске. Триггерные же точки в мышцах шеи могут вызвать боль в затылочной и орбитальной области..
Боль в челюсти
Существует сложная взаимосвязь между нарушениями в темпоромандибулярном суставе и миофасциальными триггерными точками. Наиболее часто триггерные точки, ответственные за боль в челюсти располагаются в области massetters, крыловидной кости, верхним трапециевидным и верхнем sterno-cleido mastoid.
Боль в верхних конечностях
Мышцы, прикрепленные к лопатке, являются часто местом расположения для триггерных точек, которые могут вызвать боль в верхних конечностях. Эти мышцы включают subscapularis, infraspinatus, teres и serratus. Это весьма распространенная локализация триггерных точек в этих мышцах может быть причиной отраженной боли в руке и кисти.Нередко избыточное сгибание мышц шеи приводит к образованию тригггерных точек и появлению болей в локтевой части руки и в мизинце. Миофасциальные болевые синдромы верхних конечностей нередко диагностируют как плечелопаточный периартериит, шейную радикулопатию или синдром передней грудной клетки.
Боль в нижних конечностях
Триггерные точки в мышцах голени и бедра могут быть ответственными за боковую боль в бедрах и боковую коленную боль соответственно. Передняя коленная боль может следовать из триггерных точек в различных участках квадрицепса. Задняя коленная боль может следовать из триггерных точек в мышцах подколенного сухожилия и popliteus. Триггерные точки в передней tibialis и peroneus longus мышцы могут причинять боль в передней части ноги и боковой лодыжке соответственно. Миофасциальный болевой синдром, исходящий из этих мышц, как правило, обусловлен травмами лодыжки или чрезмерной ротацией ноги. Боль при ишиалгии может быть похожей на боль, спровоцированную триггерными токами из задней части мышцы gluteus minimus.
Боль в груди и боль в животе
Заболевания, оказывающие влияние на органы грудной клетки и органы брюшной полости являются обычными проблемами, с которыми сталкиваются в отделениях терапии. Например, боль в передней части грудной клетки - частая причина госпитализации с подозрением на инфаркт миокарда, но потом оказывается что инфаркта нет. В некоторых случаях, боль в груди вызвана триггерными точками в мышцах передней части грудной клетки. Триггерные точки в большой мышце груди могут вызвать боль в передней части грудной клетки и с иррадиацией в локтевую часть руки и, таким образом, симулировать приступ ишемии миокарда. Триггерные точки в мышце sternalis, как правило, вызывают ощущение болей за грудиной. Триггерные точки в верхних и более низких отделах прямых мышц живота могут быть похожими на дисфункцию желчного пузыря или инфекции мочевого пузыря соответственно. Важно отметить, что миофасциальные триггерные точки могут сопровождать заболевания органов грудной клетки и брюшной полости и постановка диагноза миофасциальный синдром в чистом виде должна быть основана только на адекватном обследовании.
Диагноз
Клинический диагноз миофасциальной боли в принципе зависит от врача, который может предположить эту причину, как возможную, для объяснения природы боли. Миофасциальные болевые синдромы боли могут быть похожими на большое количество других заболеваний, поэтому необходимо провести адекватное обследование. Миофасциальная боль характеризуется, как не интенсивное глубокое ощущение боли, которое усиливается при работе заинтересованных мышц и стрессах, что увеличивают ригидность мышц. Характерная клиническая особенность миофасциальной боли - обнаружение триггерной точки. Это - четкий очаг локальной болезненности в пределах мышцы. Иногда боль при пальпации может распространяться и воспроизводить симптомы у пациента. Но как правило, иррадиация боли не идет по тем же путям, что и кожная иннервация корешком. Пальпация обычно выявляет веревкообразное уплотнение мышечных волокон, часто называемых “тугой связкой”. Иногда, быстрый щелчок по этой связке или прокалывание иглой триггерной точки приводят к судорожному сокращению заинтересованной мышцы. Эта конвульсивная реакция может быть выявлена только в поверхностных мышцах. Миофасциальная боль часто следует за травмой мышцы или повторяющимися нагрузками. Нередко в современных клиниках проводились многочисленные дорогостоящие обследования, прежде чем выставлялся диагноз миофасциальной боли. У некоторых пациентов с наличием четкой причины скелетно-мышечной боли (например, ревматоидный артрит), может развиться миофасциальный болевой синдром который не диагностируется так, как есть основное заболевание. У миофасциальной боли есть определенные клинические особенности, которые помогают в постановке этого диагноза. Боль, как правило, описывается, как глубокое болевое ощущение, часто с чувством скованности в вовлеченной области; иногда это рассматривается как скованность в суставах. Миофасциальная боль усиливается при нагрузке заинтересованной мышцы, стрессов, воздействия холода или постурального дисбаланса. Иррадиация от триггерной точки может быть описана, как парестезия, таким образом быть похожей на симптомы при радикулопатии (поясничной или цервикальной). Слабость мышцы, возникающее вследствие ее малой нагрузки может привести к таким симптомам, как быстрая утомляемость, нарушение координации движений, нарушения сна. Пациенты с миофасциальной болью, вовлекающей мышцы шеи и лица, могут испытывать симптомы головокружения, шума в ушах и нарушения статики.
Характерные особенности миофасциальной триггерной точки:
- Фокус болезненности при пальпации заинтересованной мышцы
- Воспроизведение жалобы на боль при пальпацией триггерной точки (с усилием около 3-кг)
- Пальпация выявляет индурацию (уплотнение) смежной мышцы
- Ограниченный диапазон движения в заинтересованной мышце
- Часто псевдослабость заинтересованной мышцы (без атрофии)
- Часто отраженная боль при длительном (~5 секунд) давление на триггерную точку.
Лечение
Улучшение осанки и эргономики
Изменение эргономики рабочего места и осанки позволяет убрать один из возможных факторов появления триггерных точек. И возможность мышечной ткани избежать повышенной и неадекватной нагрузки позволяет в некоторых случаях избежать собственно лечения.
Мышцы, вовлеченные в миофасциальный болевой синдром находятся в состоянии постоянного сокращения, что приводит к энергетическому дисбалансу, особенно уровня АТФ в мышце, что приводит в итоге к сокращению количества миомеров из-за избыточного расхода АТФ. Эффективное растяжение достигается с использованием хлорэтила и последующим пассивным вытяжением заинтересованной мышцы. Другим методом является постизометрическая релаксация. Укрепление мышц необходимо потому что происходит вторичное ослабление мышц из-за болевых проявлений. Но нагрузка на уплотненные мышцы должна быть щадящей и не вызвать появление триггеров -спутников в смежных мышцах.
Блокада триггерных точек
Блокада триггерных точек является наиболее эффективным прямым воздействием и инактивацией этих точек. Тщательная техника выполнения блокады является основным залогом успеха и эффекта от блокады. Точная локализация триггерной зоны подтверждается, если удалось получить местную конвульсивную реакцию; однако это, возможно, не очевидно, если происходит прокалывание иглой глубже-лежащих мышц. Успешное устранение триггерной точки обычно заканчивается расслаблением плотного участка. Возможно и сухое прокалывание иглой, но более эффективно введение местного анестетика (лидокаина или новокаина). Введение местного анестетика позволяет получить моментальный эффект у пациента. Введение же кортикостериодов не оправдало себя и не позволило получить более стойкий эффект, чем анестетик. Возможность использования ботулотоксина пока изучается.
Медикаментозное лечение
В настоящее время, нет каких либо свидетельств того,что какие-либо медикаменты достаточно эффективны при миофасциальном синдроме. НПВС и другие анальгетики могут лишь снизить умеренный болевой синдром. Антидепрессанты показаны пациентам с нарушением сна из-за центрального механизма их воздействия. Кроме того, определенный эффект есть при применении миорелаксантов, несколько снижающих спазм мышц.
Психологические методы
В тяжелых случаях миофасциального болевого синдрома, которые не поддаются лечению, пациенты часто становятся беспокойными и подавленными. Эти нарушения настроения должны соответственно лечиться. Постоянная ригидность мышц усиливает боль миофасциальных триггерных точек, и может нередко эффективно быть излечена с помощью биологической обратной связью, поведенческой терапией и методами расслабления- медитации.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:
